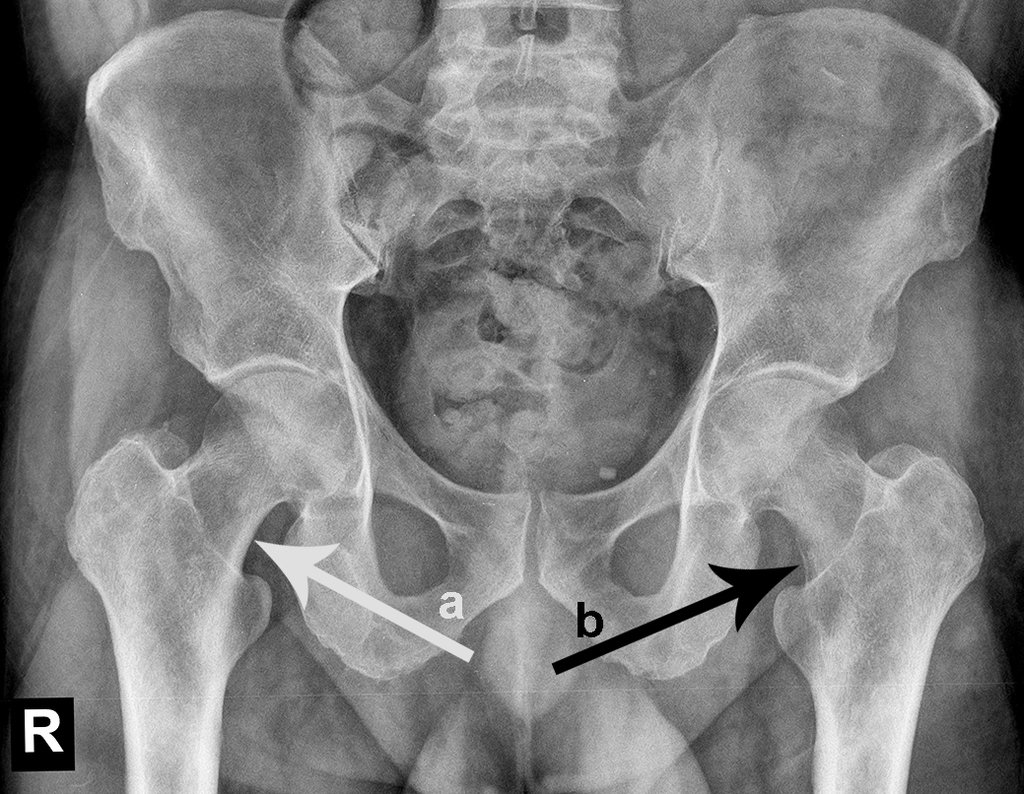
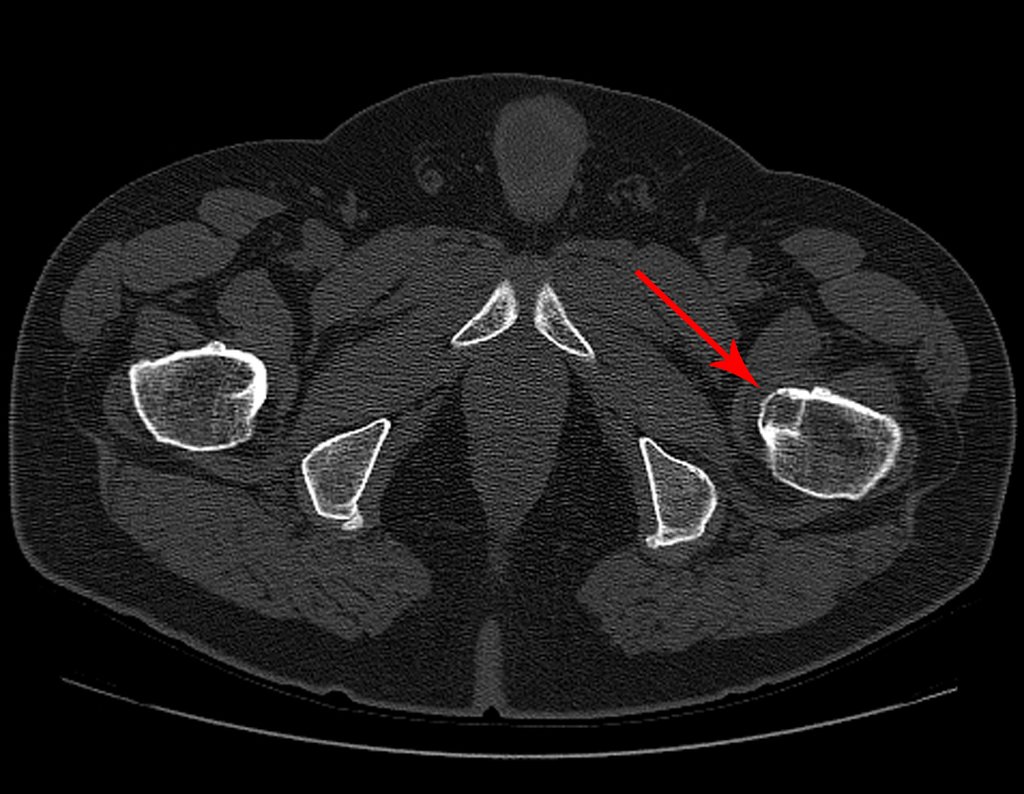
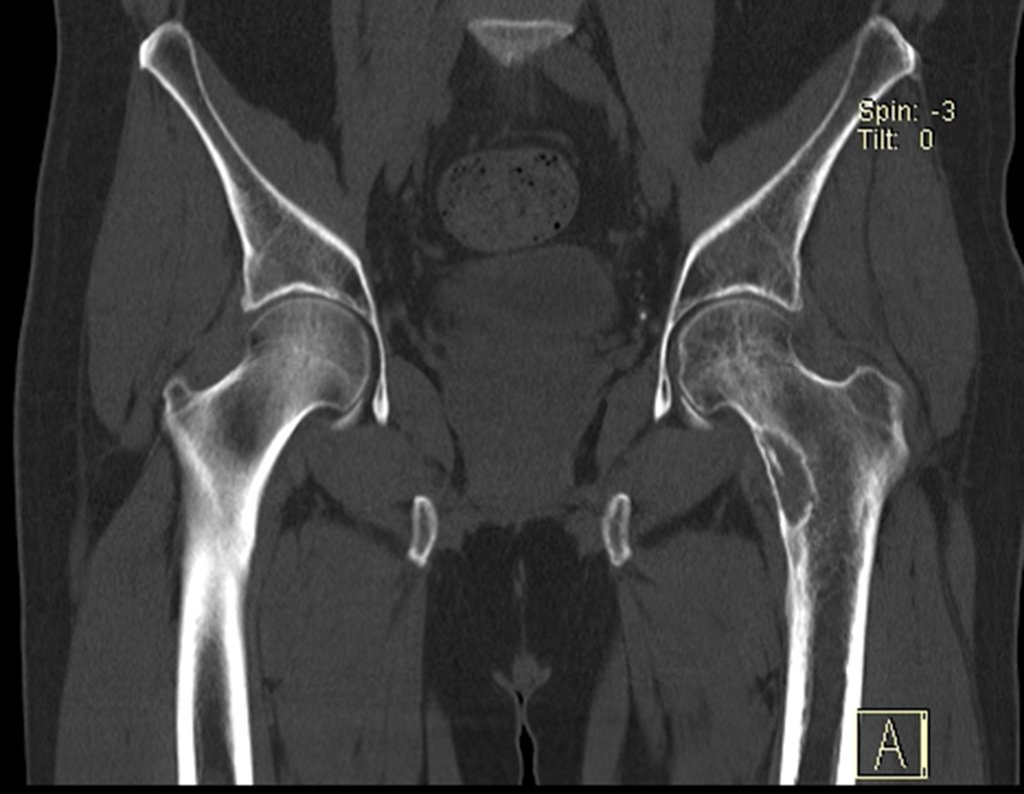
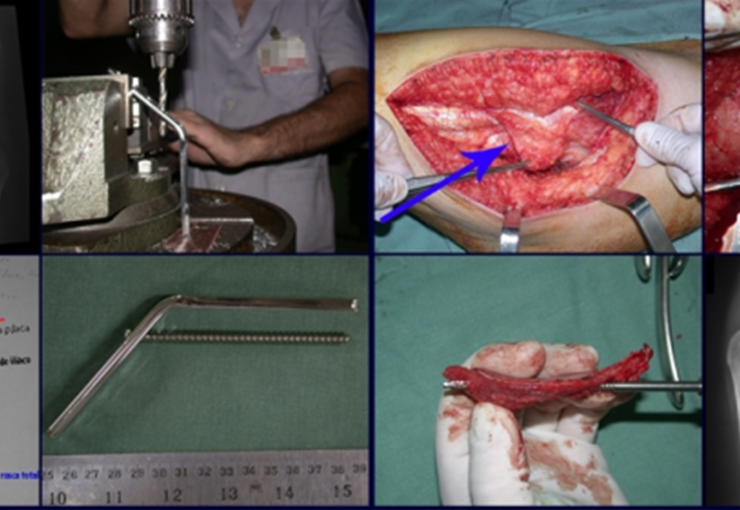
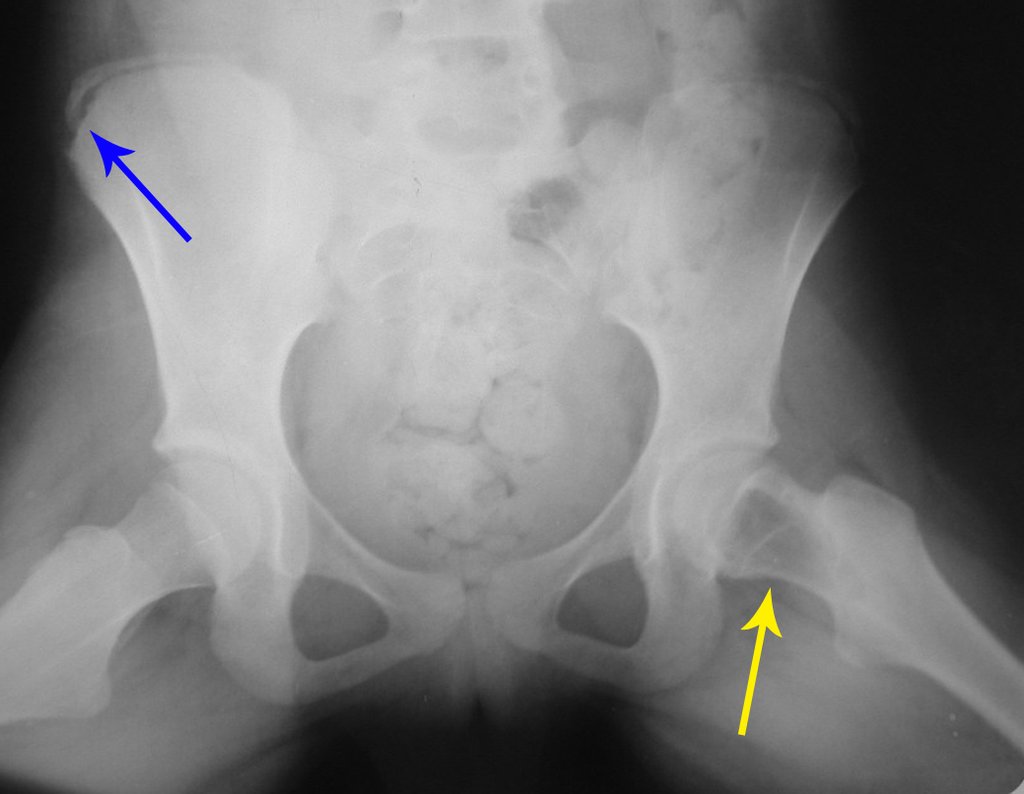
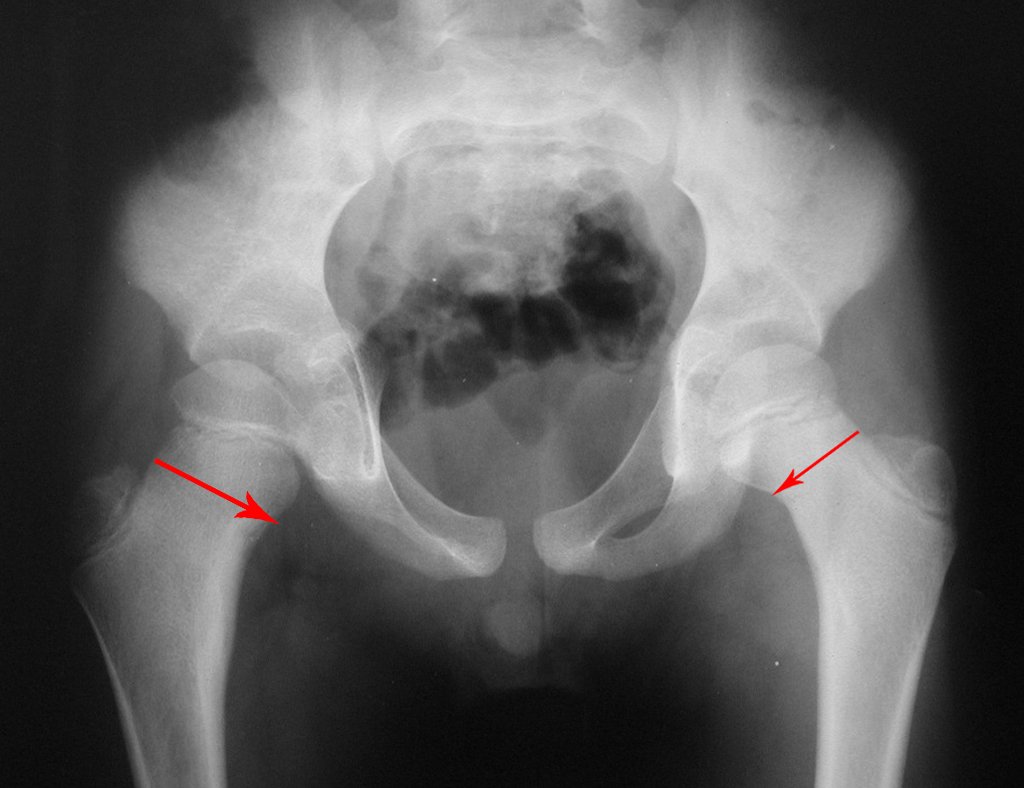
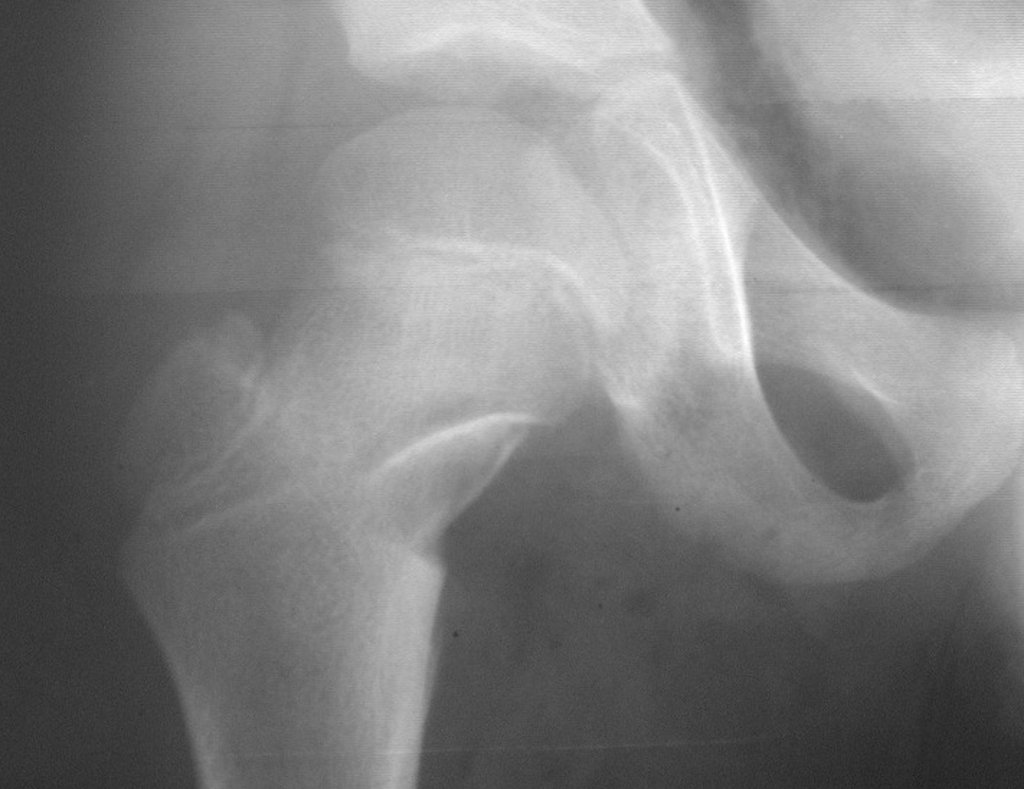
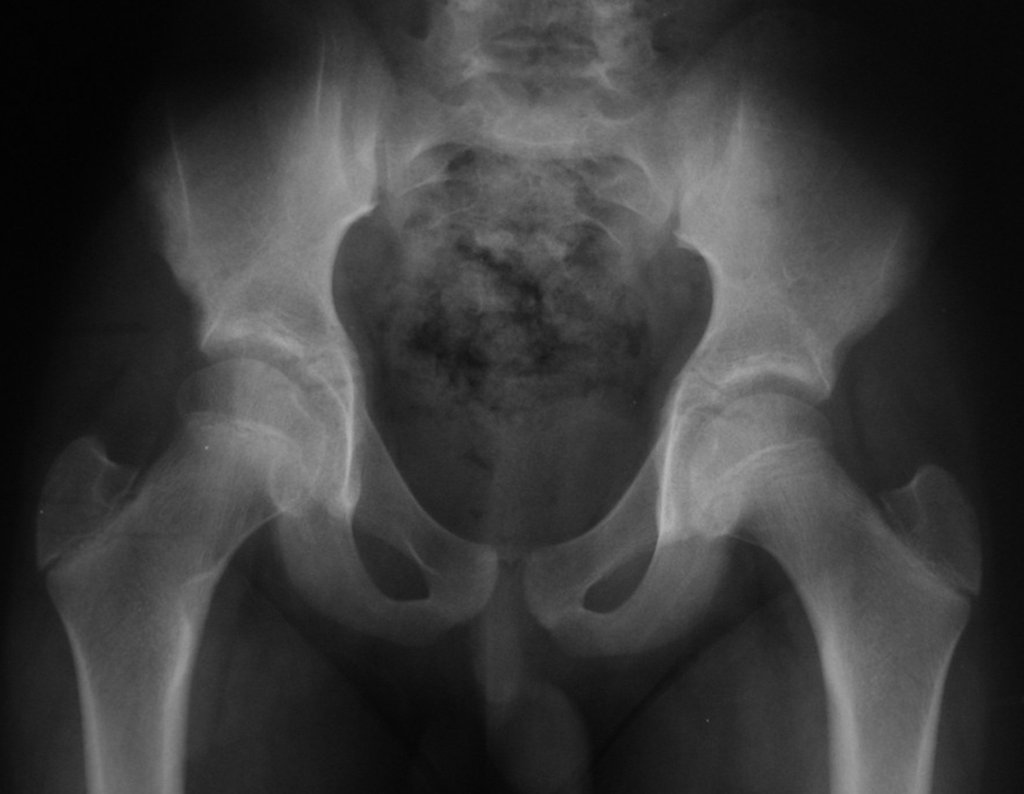
Técnica de Ressecção de Metástase Óssea de Tumor Renal no Fêmur. Paciente masculino, com 57 anos de idade, refere aparecimento de lombalgia, em final de outubro de 2014, com irradiação para o MIE. Devido a progressão dos sintomas, realizou uma ressonância da coluna que relatou presença de hérnia discal L5-S1. Iniciou fisioterapia e com a piora dos sintomas realizou uma tomografia em 18/02/2015, com relato de artrose facetaria L2-L3, L3-L4 e discopatia L5-S1 com protrusão ao canal medular e radiografias da bacia, figuras 1 e 2.
14. Radioterapia – Técnica de ressecção de metástase óssea de tumor renal no fêmur – Reconstrução com endoprótese de polietileno
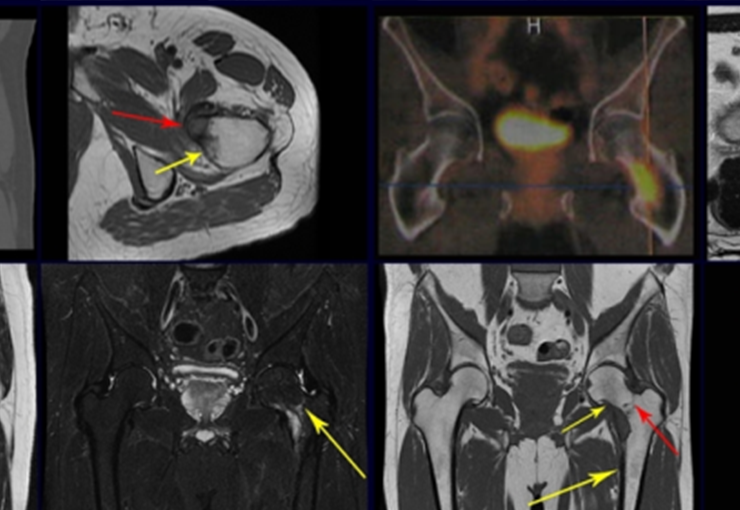
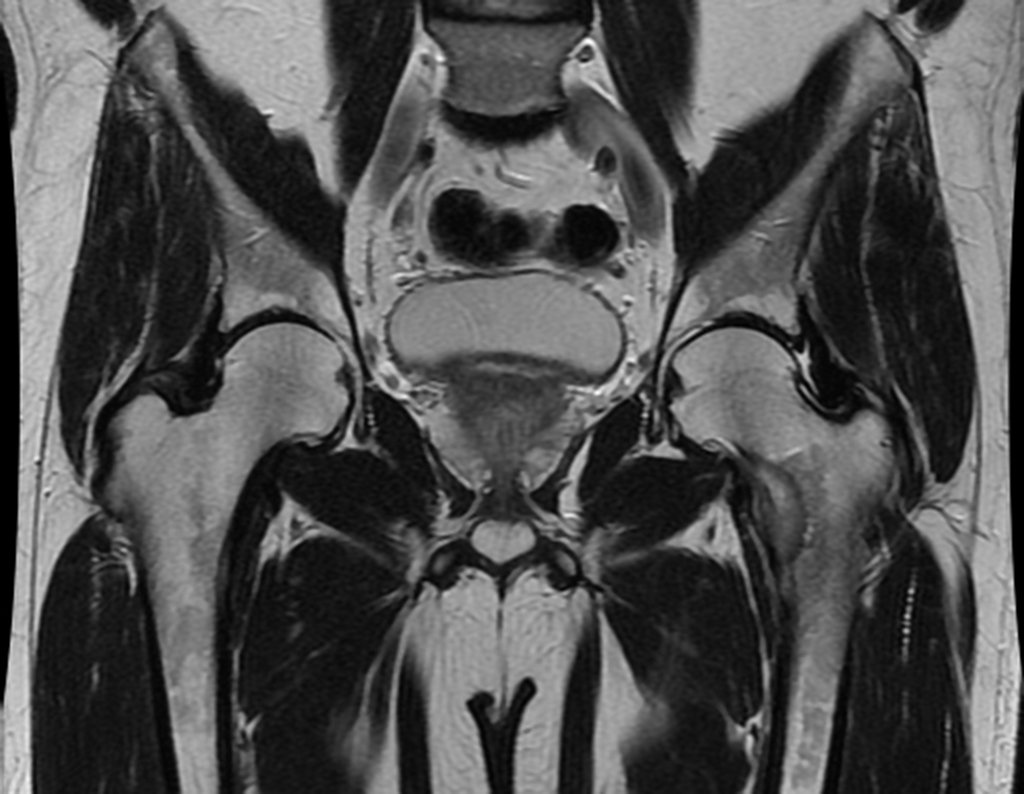
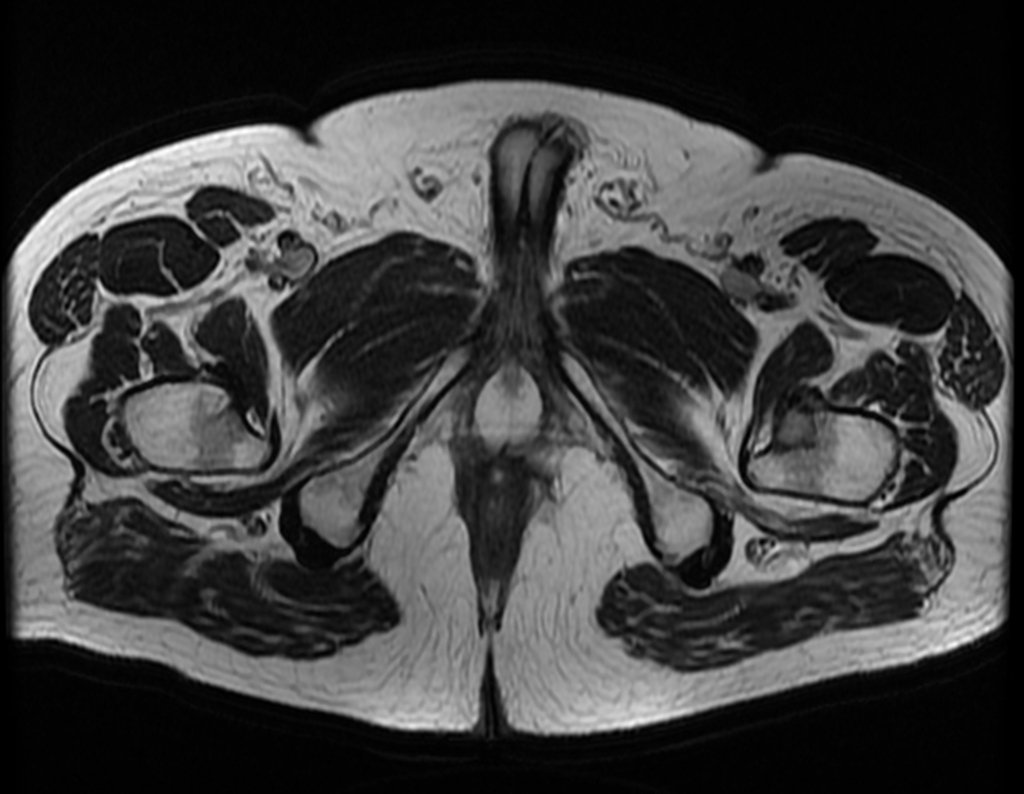
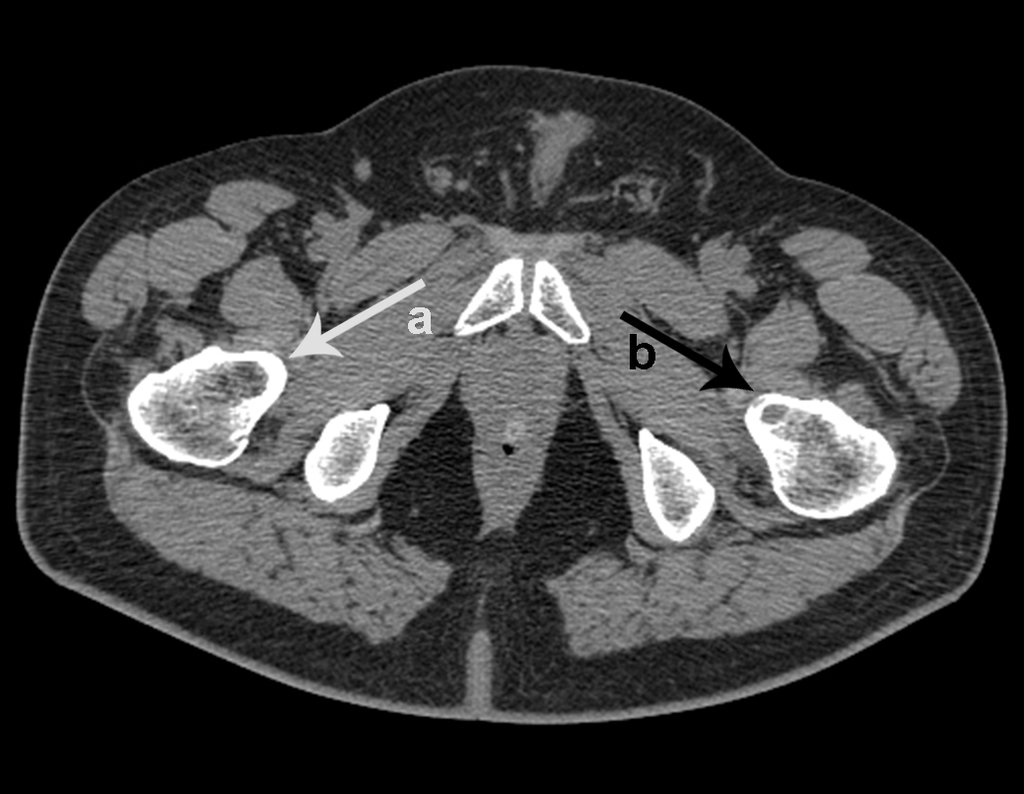
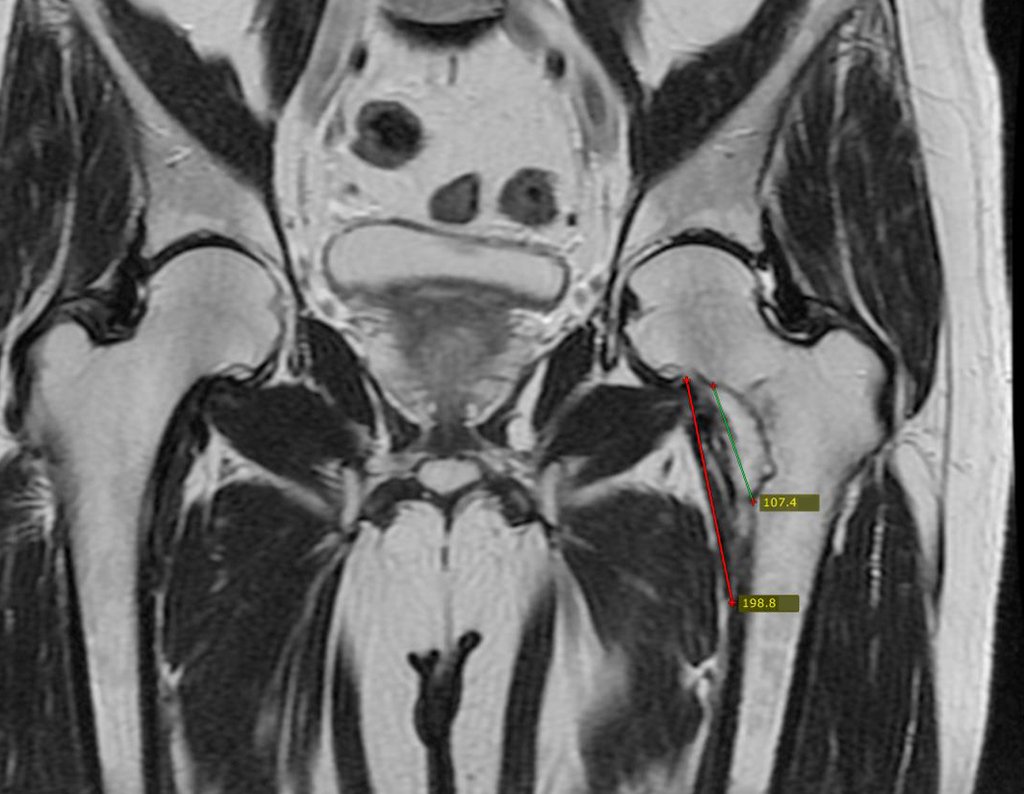
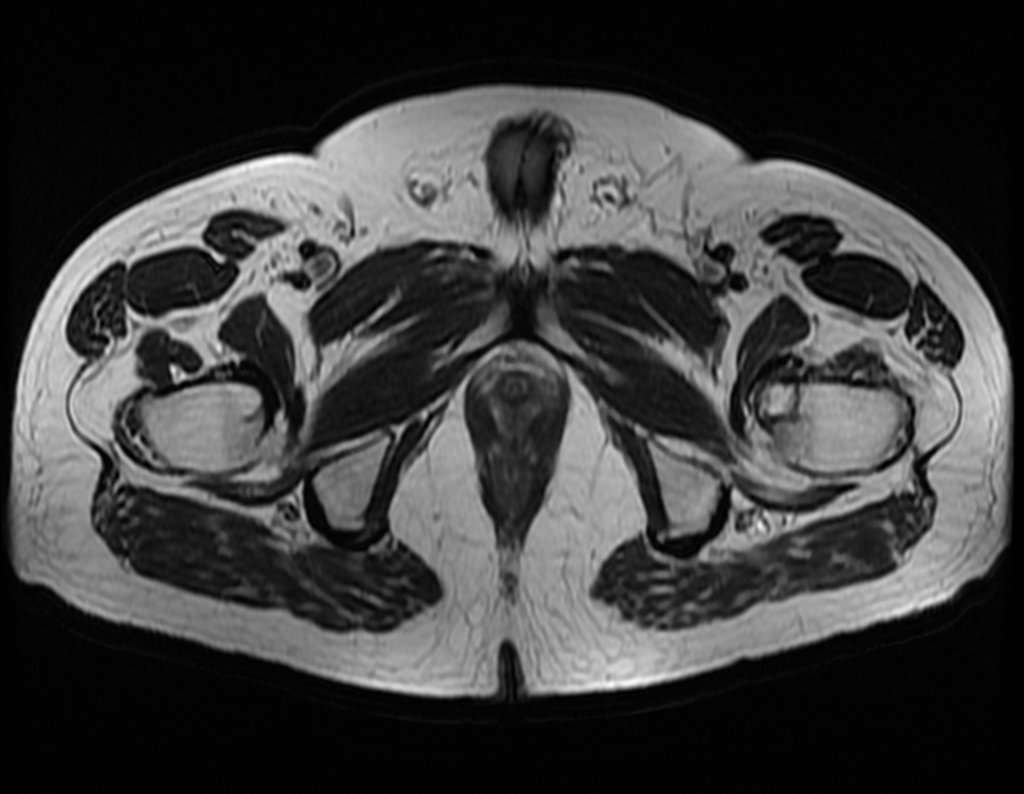
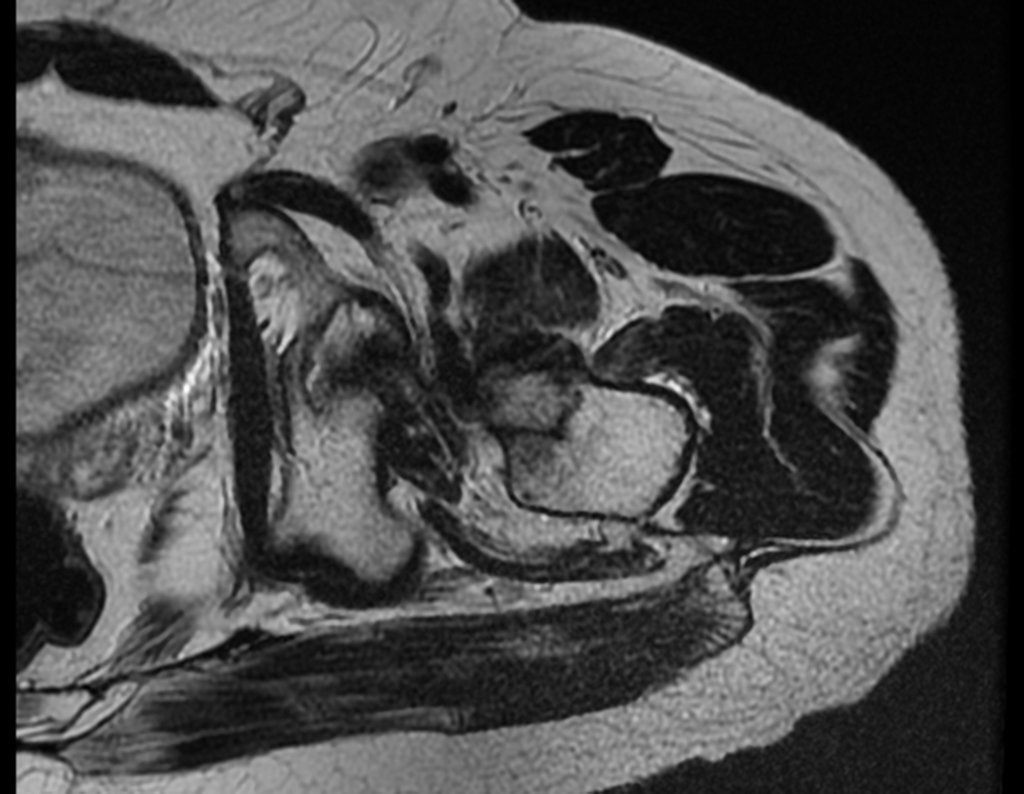
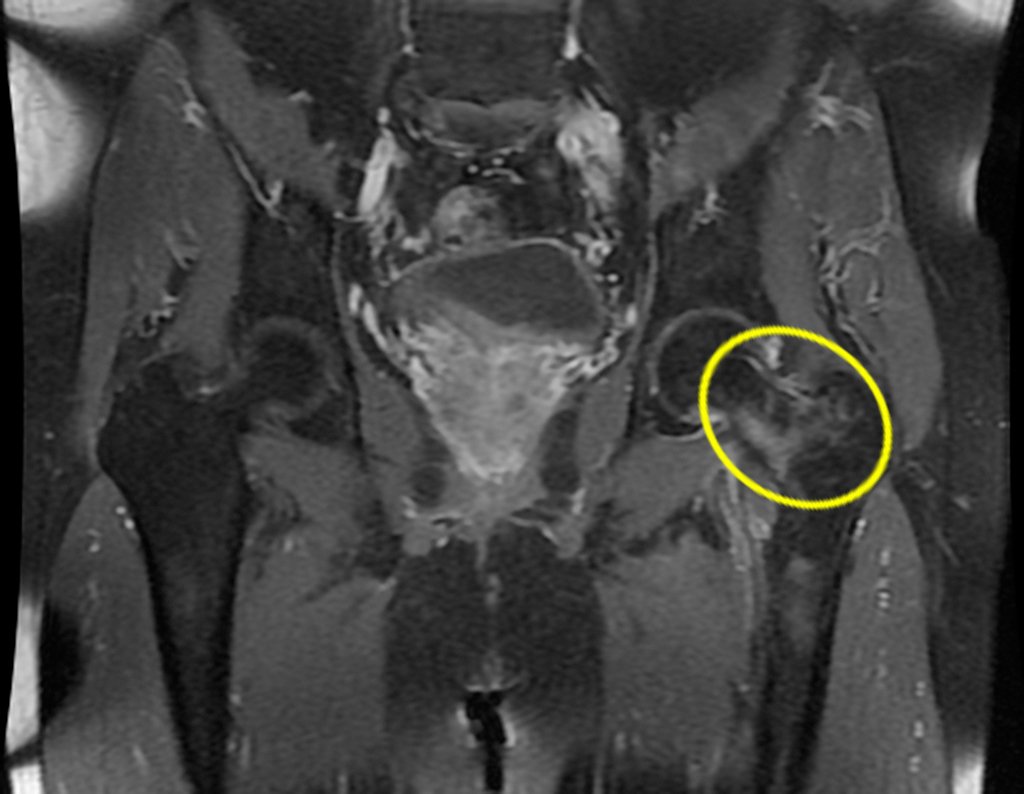
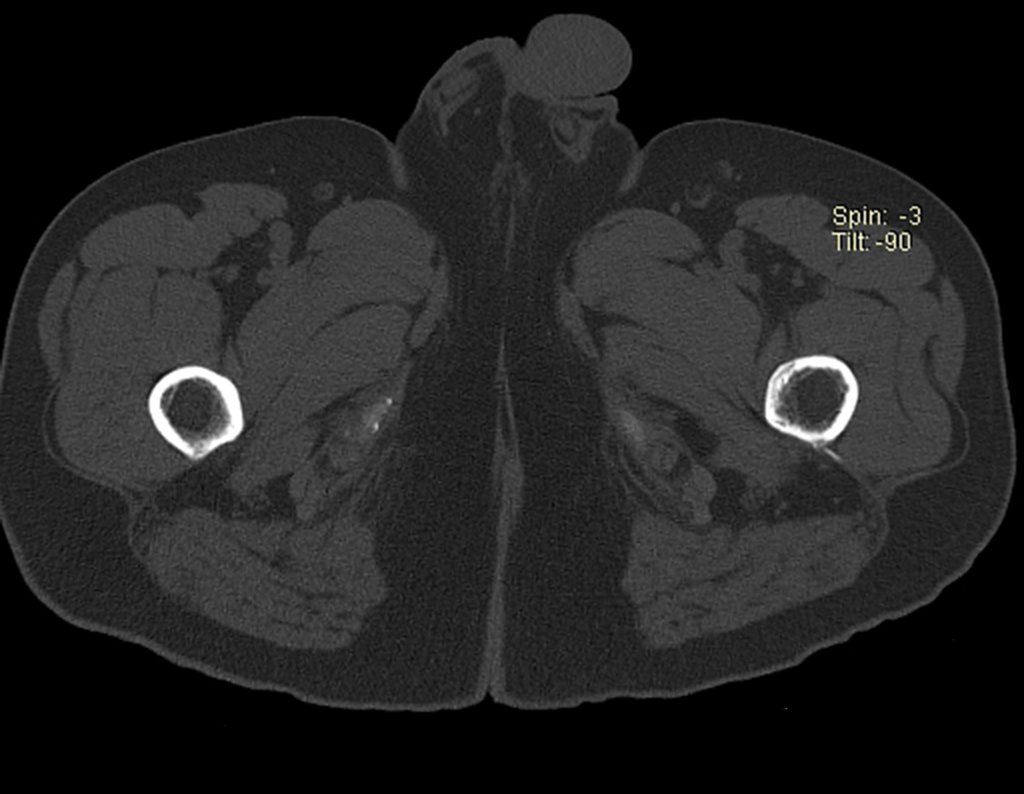
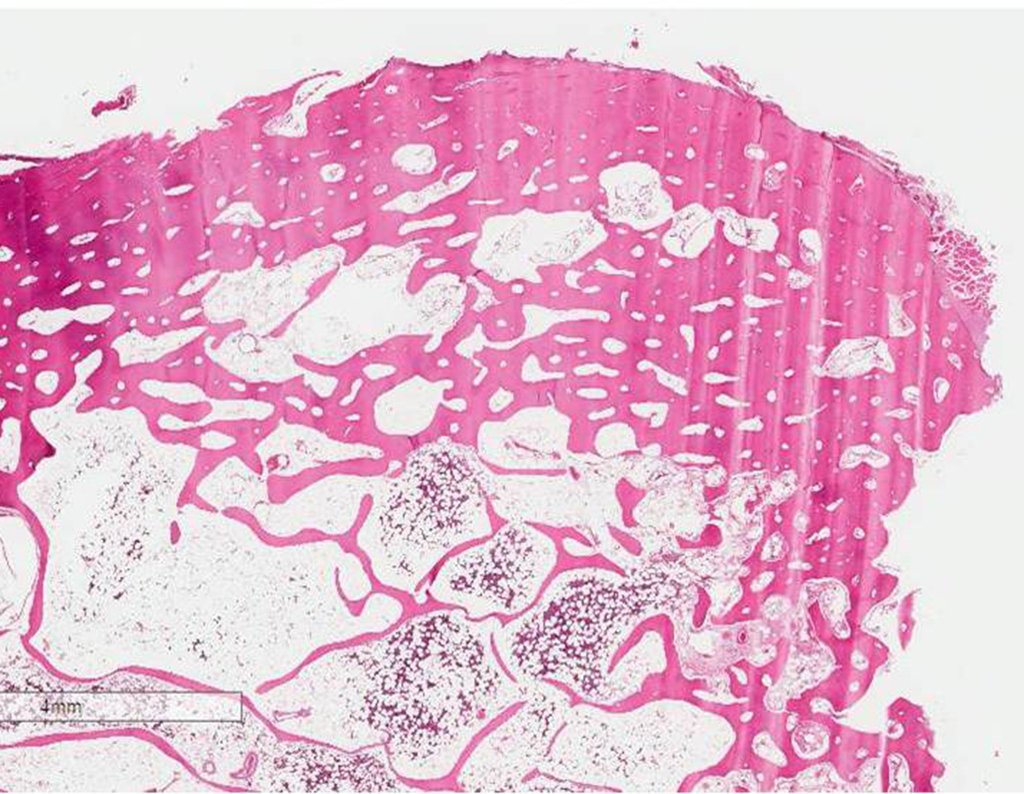
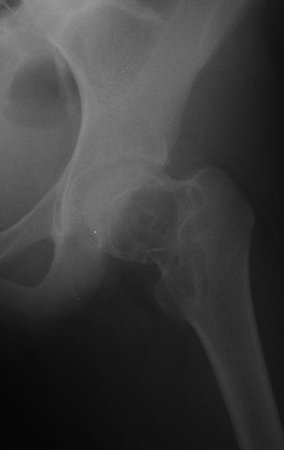
No dia seguinte, em 19/02/2015, fez ressonância, agora do quadril, onde aparece lesão osteolítica no colo femoral esquerdo e região do trocânter menor, de 3,6 cm de diâmetro, com componente de tecidos moles infiltrando tendões e músculos, figuras 3 a 9.
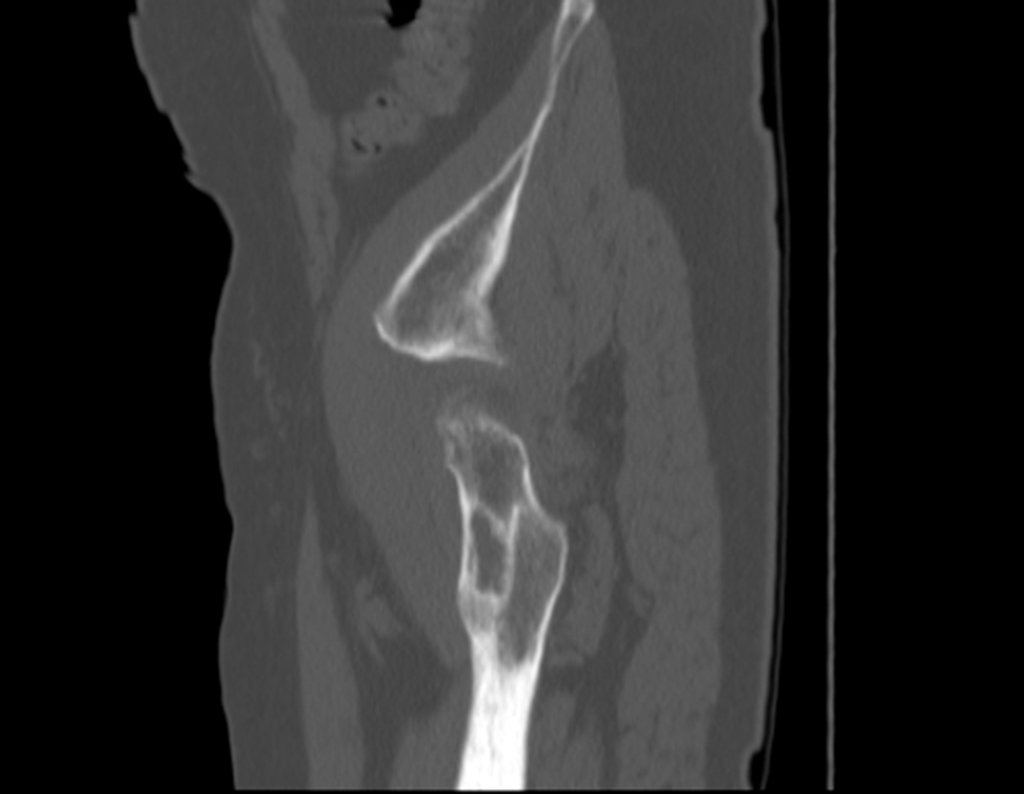
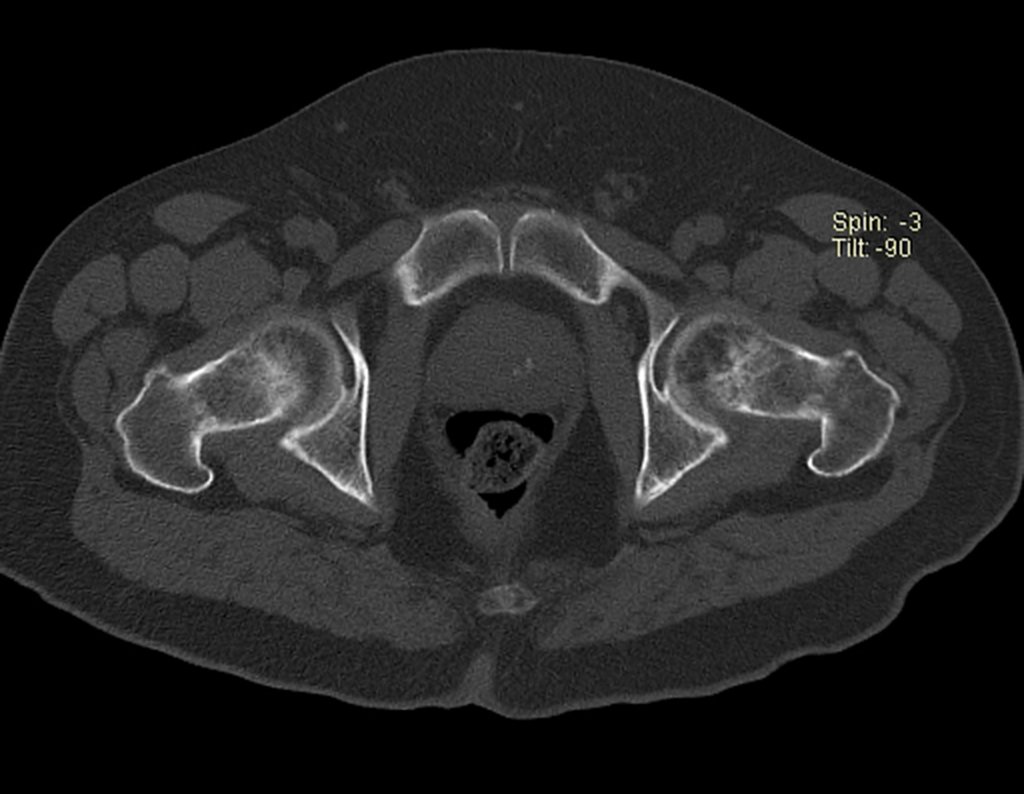
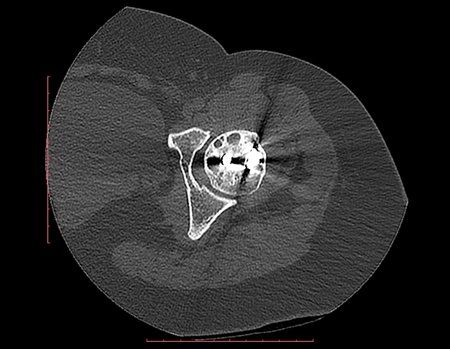
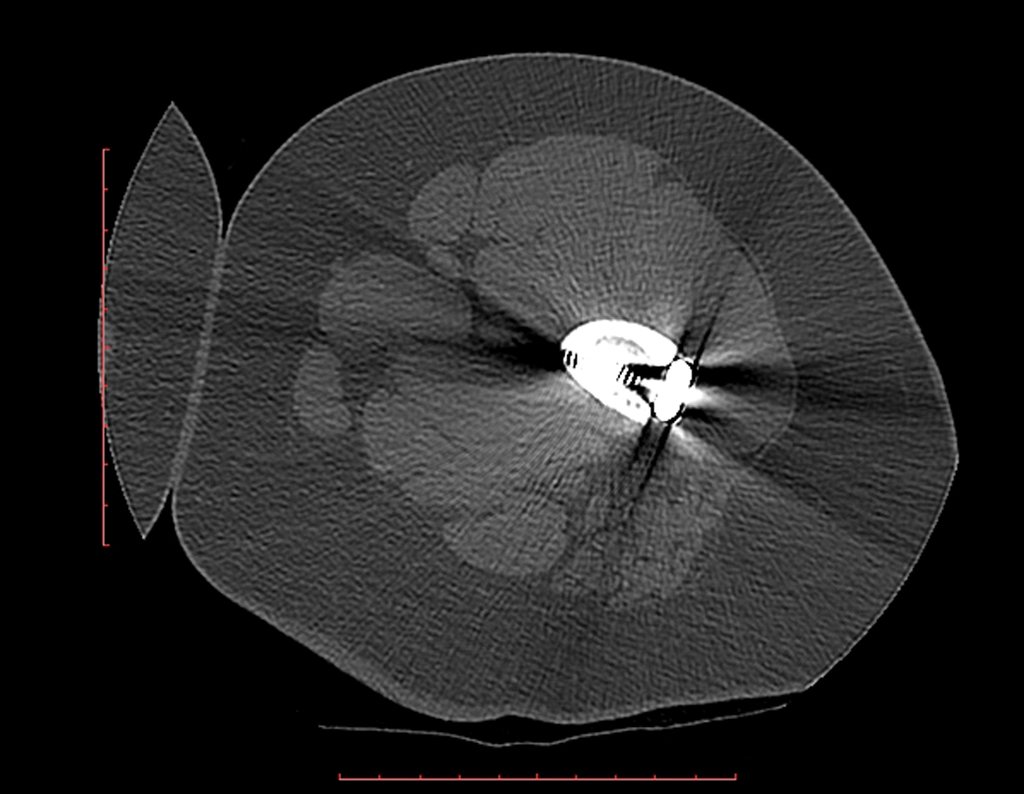
Repetiu a radiografia e realizou tomografia em 20/02/2015, figuras 10 a 13.
O paciente procura atendimento em Hospital especializado na área de oncologia.
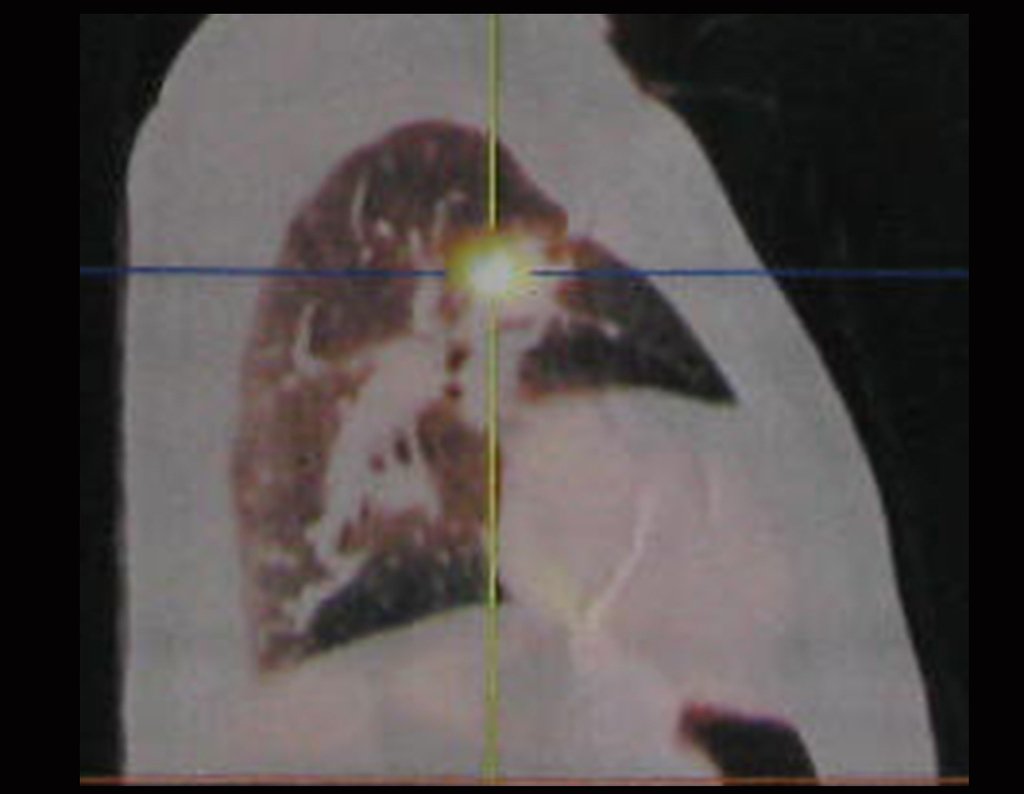
Em 23/02/2015, após a avaliação clínica e das imagens que possui, solicitamos exame de Pet-Ct, para completar os estudos de imagem e estadiamento da lesão.
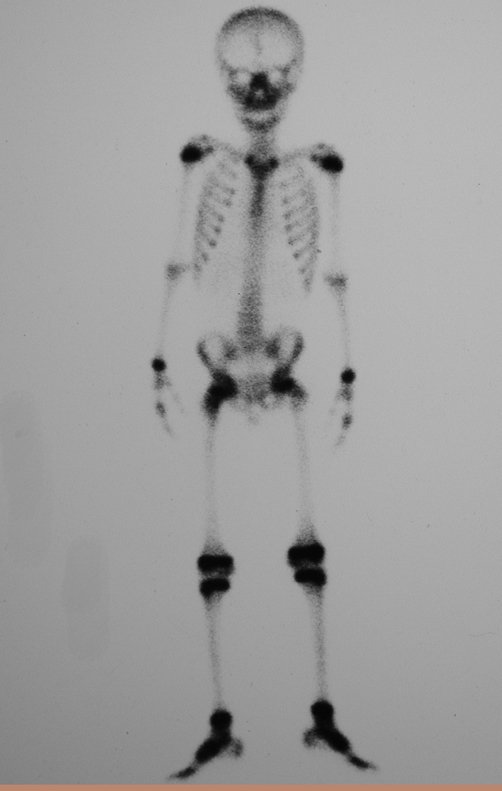
Este exame mostrou lesões hipermetabólicas: pulmonar à esquerda, SUV=13,2 (provável processo primário) e lesão no colo femoral esquerdo, SUV=10,7 (provável processo secundário), figuras 16 a 21.
Realizou biópsia do pulmão e fêmur, cujo anátomo patológico diagnosticou adenocarcinoma invasivo, com padrão acinar, infiltrando tecido pulmonar e adenocarcinoma metastático em tecido ósseo. Presença de mutação no éxon 21 c2573T>G(L858R) do gene EGFR. Ausência de rearranjo no gene ALK. Em 05/03/2015, Foundation One: Mutação do EGFR: amplificação do ERBB3: amplificação do CDK4: TP53L257P, MYSTT3. Sem mutação em RET: ALKBRAF; Kras; ERBB2; MET, laudos figuras 22 a 24.
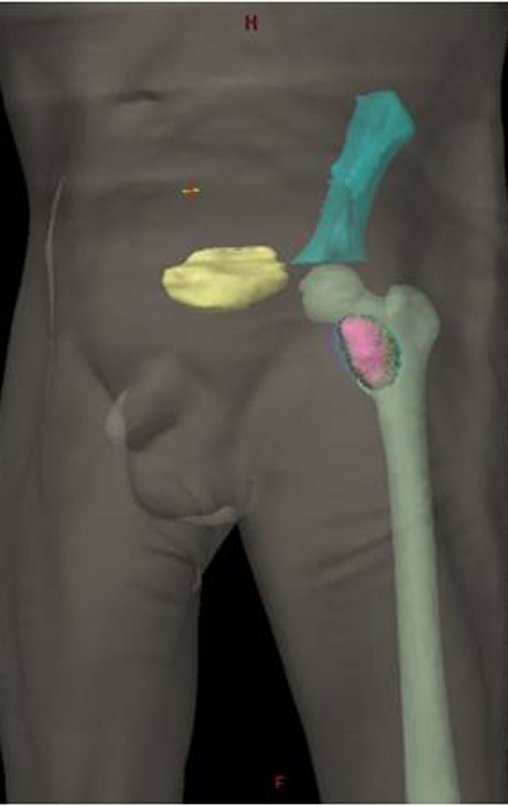
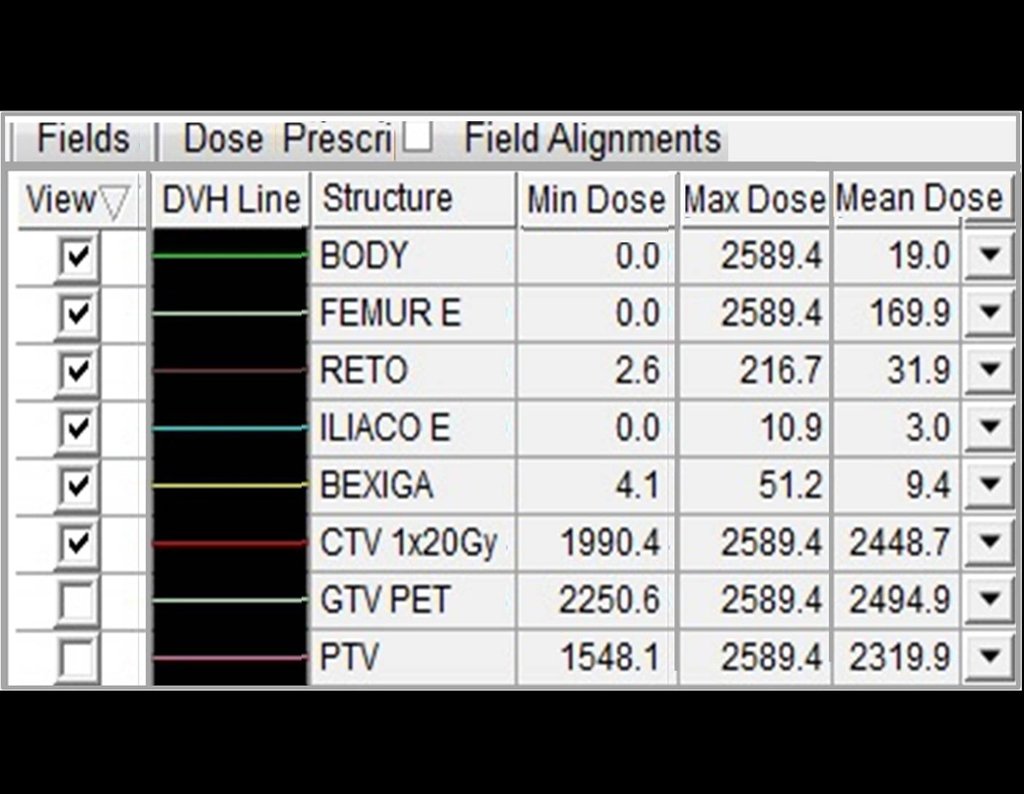
Após a avaliação, foi instituído o tratamento com radioterapia estereotáxica extracraniana para controle da lesão do colo femoral e quimioterapia com: Pemetrexede (500 mg/m2) + Cisplatina inj (75 mg/m2) a cada 21 dias. C1D1 25/02/2015; C2D1 18/03/2015, relatório figura 25 e reavaliação clínica em 08/04/2015, figuras 26a e 26b.
O planejamento do tratamento radioterápico executado foi:
1- Técnica: Radioterapia Estereotáxica Extra Craniana (SBRT)
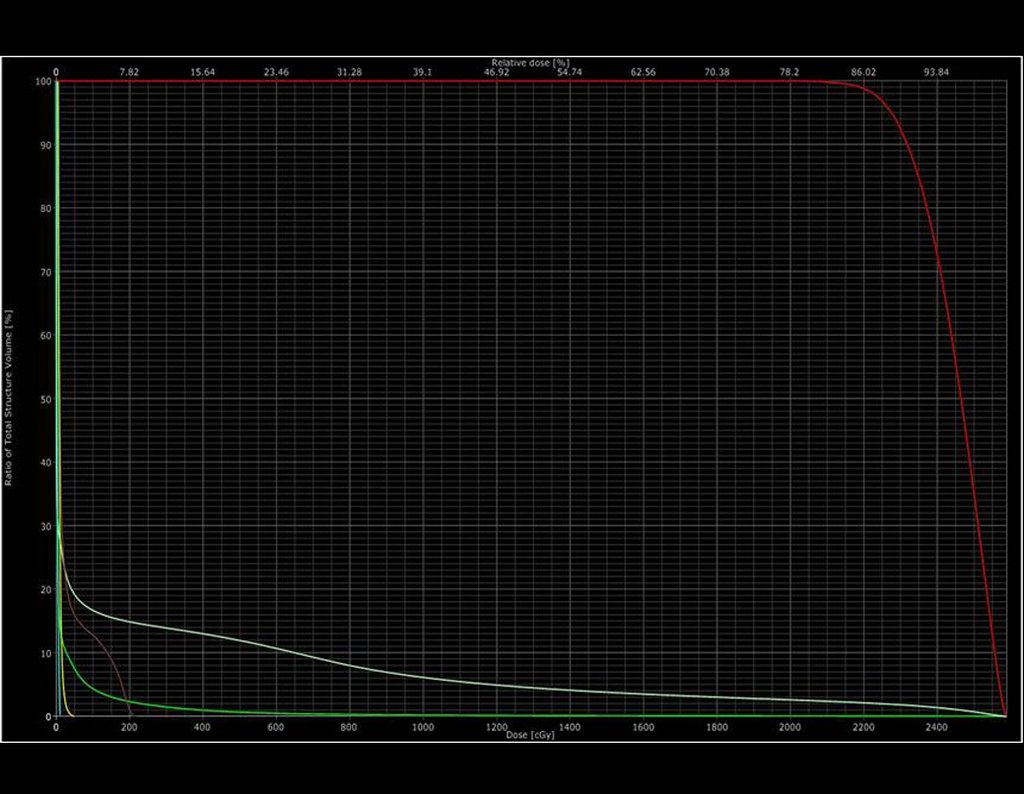
2- Dose de prescrição: 2000 cGy em fração única
3- Energia: 15 MV
4- Técnica: 3D
5- Dose máxima no PTV: 2362 cGy
6- Dose mínima: 1808 cGy
7- Dose mediana: 2195 cGy
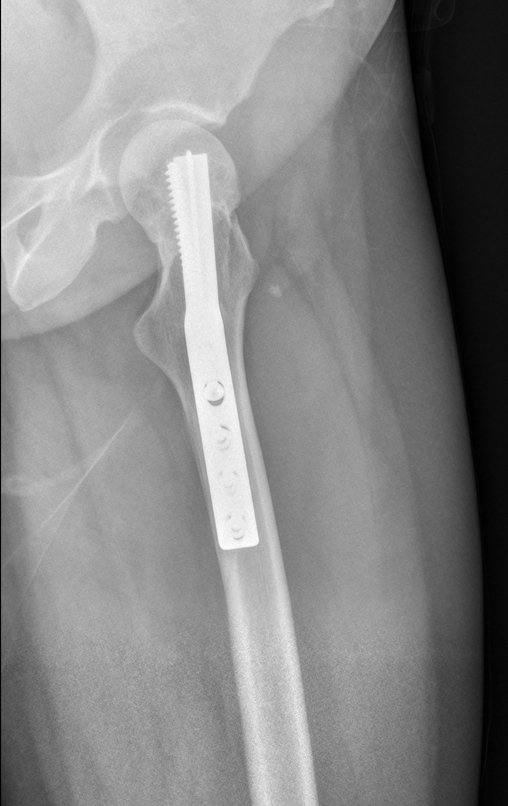
As figuras 26 c à 26j documentam o tratamento adjuvante instituído.
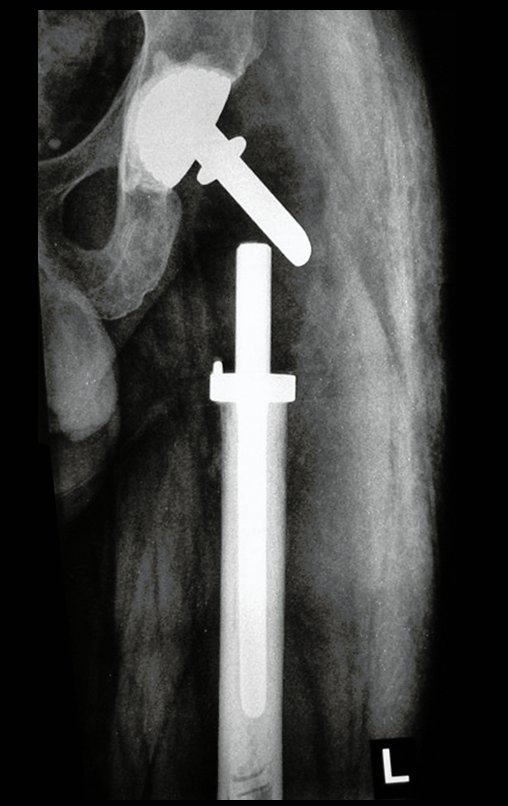
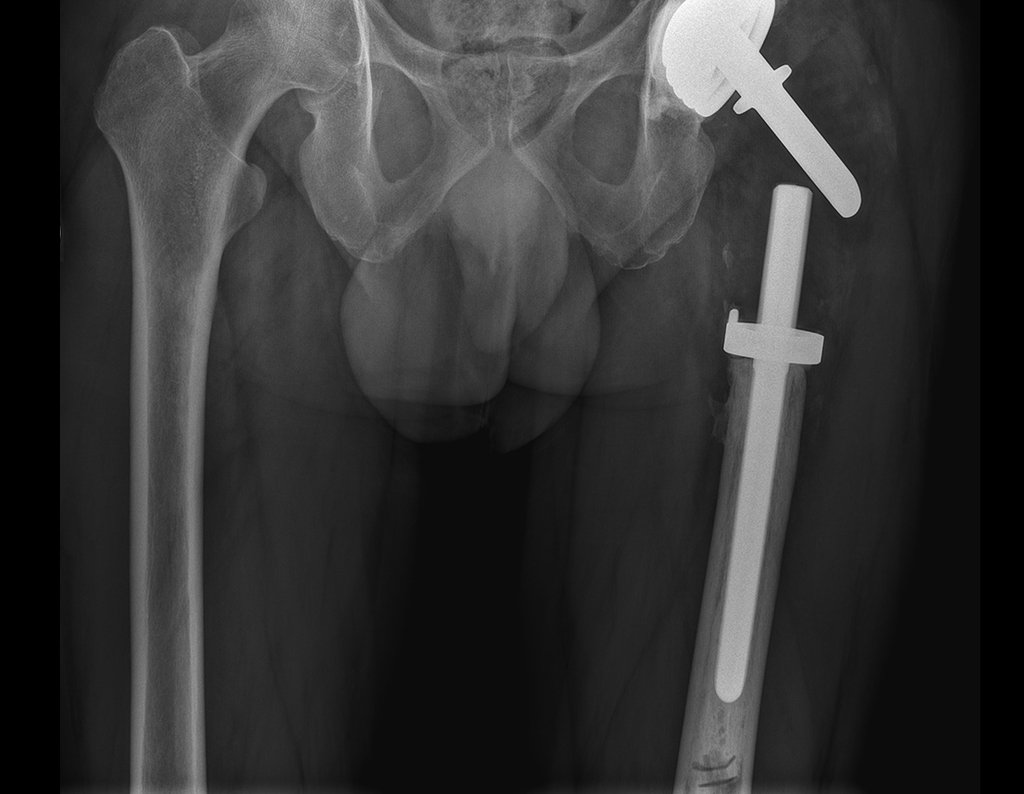
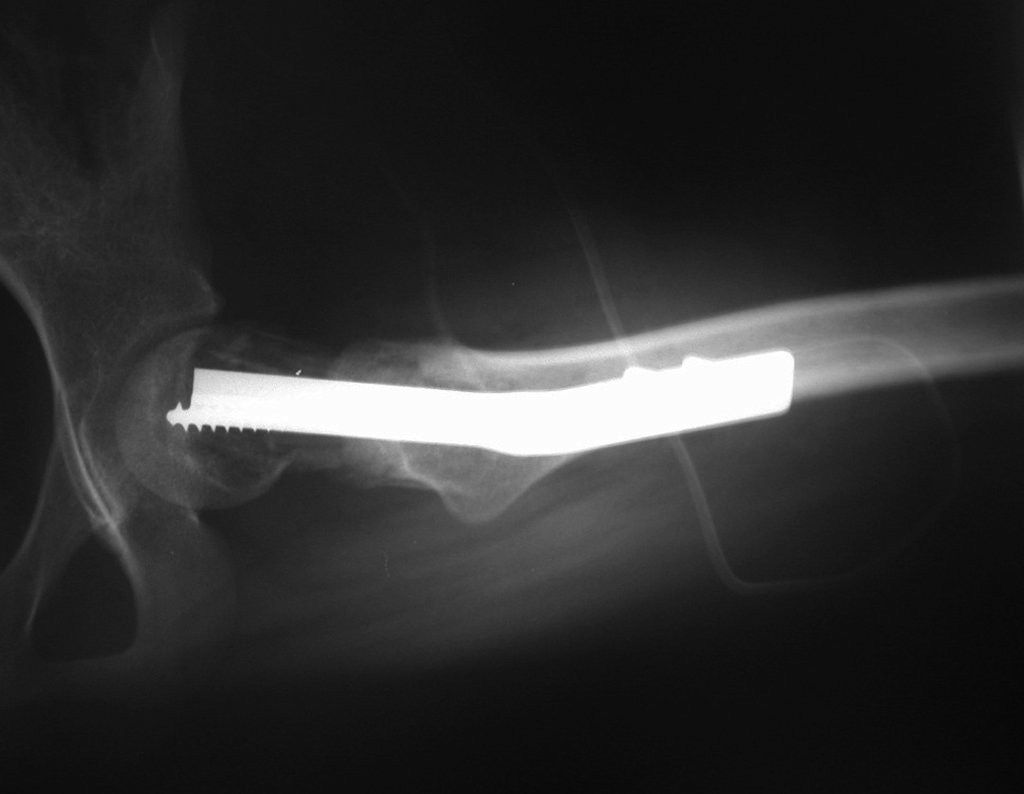
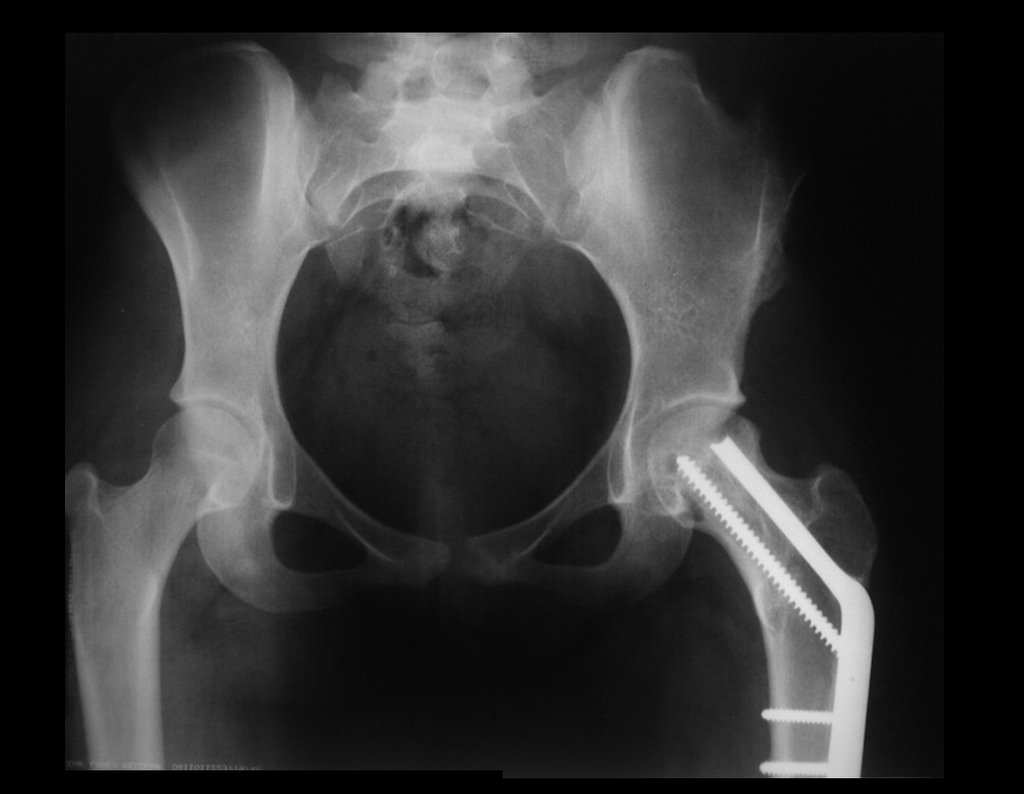
A tomografia do tórax de abril, as radiografias e a tomografia do quadril de maio de 2015 podem ser analisadas nas figuras 33 a 38.
Na avaliação ortopédica desta época, o paciente não apresentava sintomatologia significativa.
Ponderamos quanto ao pouco tempo decorrido da radioablação e do tratamento quimioterápico, bem como quanto ao risco de fratura.
A irrigação medular do colo femoral no adulto é retrógada, da metáfise para a epífise. A principal irrigação da epífise é pela artéria circunflexa posterior, que pode ter sido a via da disseminação metastática e inclusive estar comprometida. Para dificultar mais, o colo femoral possui um periósteo muito débil, com escassa capacidade de regeneração óssea, causa de muitos insucessos na consolidação óssea, quando ocorre fratura nesta região.
Juntamente com o paciente e familiares, decidimos aguardar, procurando dar maior tempo e oportunidade para a reparação óssea. Optamos por reavaliar em julho, com novos exames de imagem, atentos à sintomatologia.
Postergar a cirurgia é uma decisão difícil. A expectativa e ansiedade é compartilhada e vivenciada por todos.
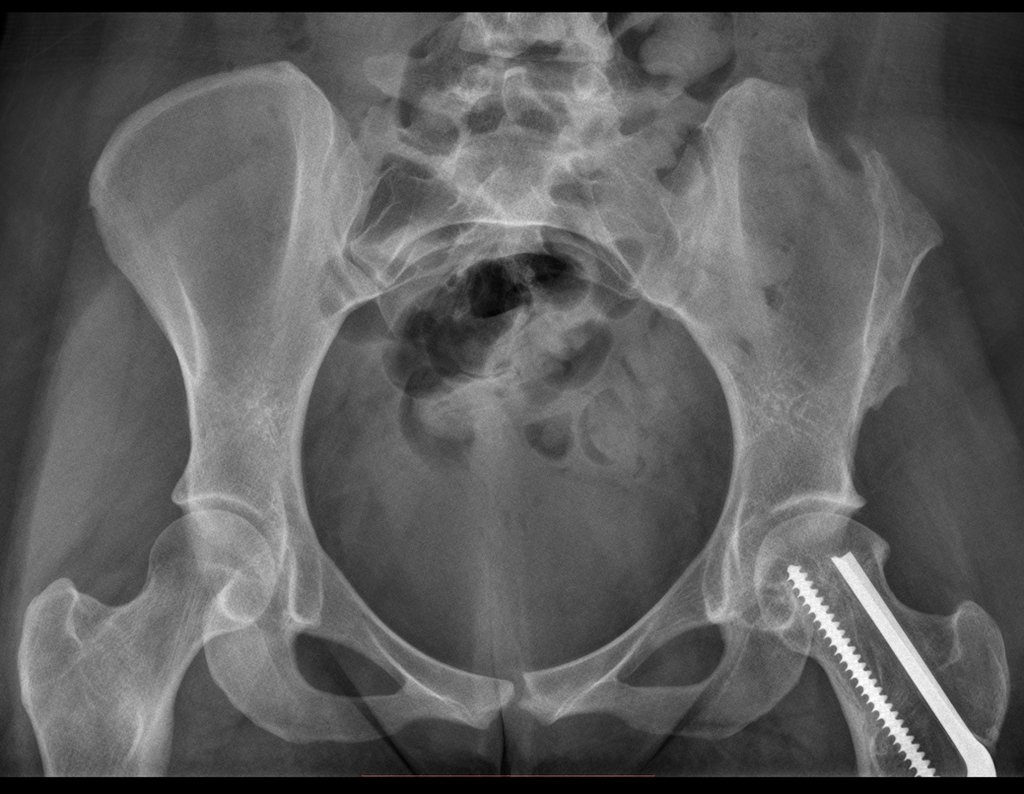
O paciente retorna em 22 de julho de 2015, com queixa de dor quando passa da posição sentada para em pé, dor à rotação do quadril e claudicação. Os exames de imagem, da ressonância de 18 de julho se 2015, são analisados nas figuras 39 a 59.
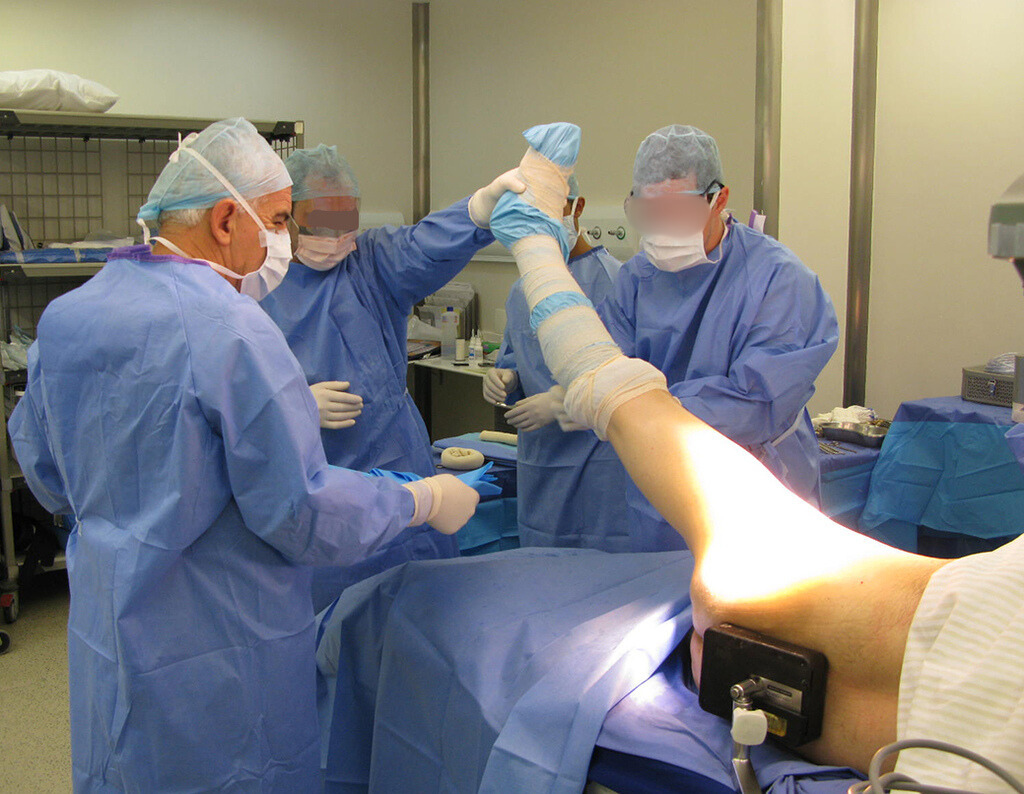
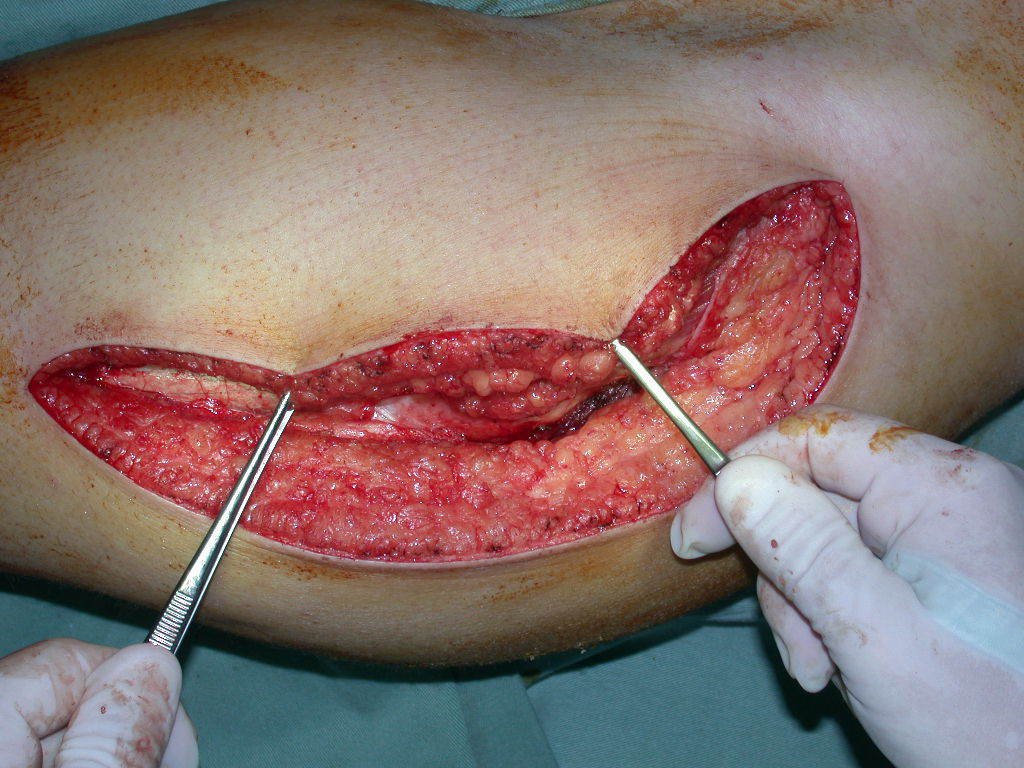
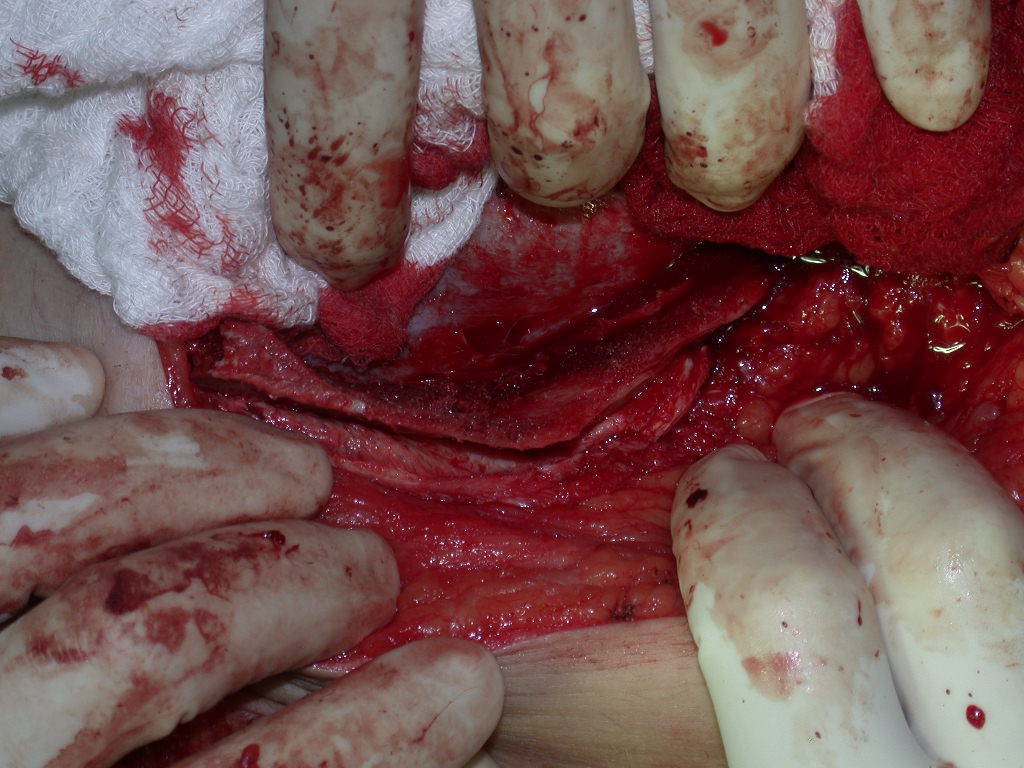
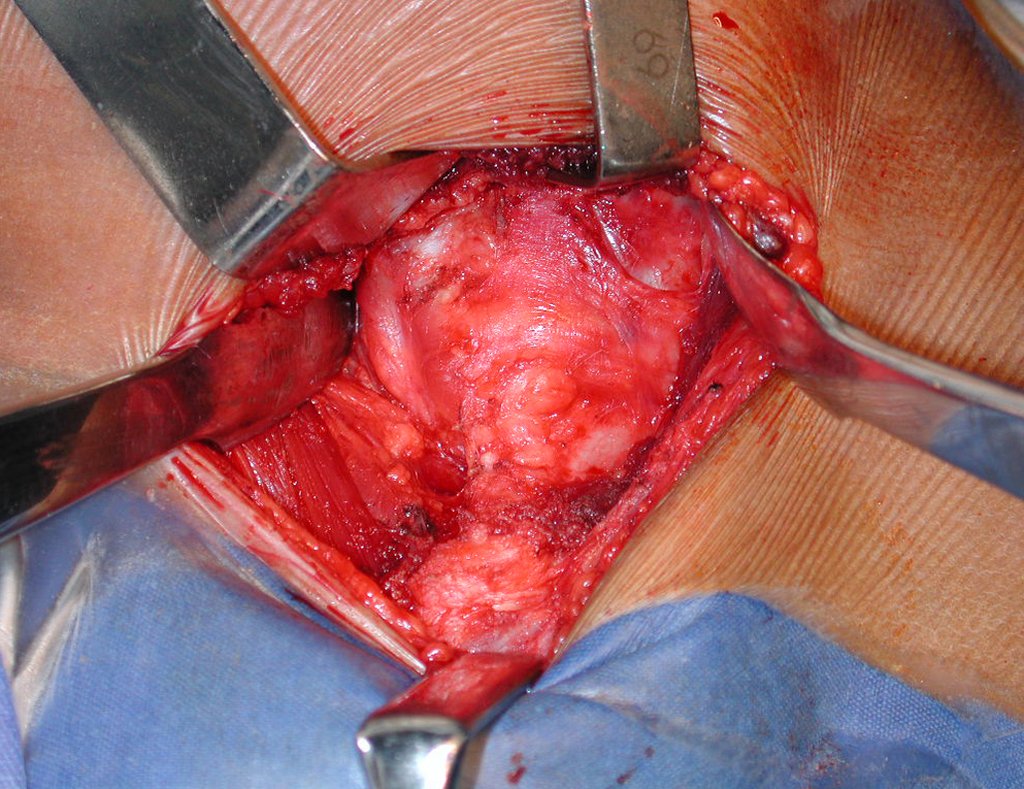
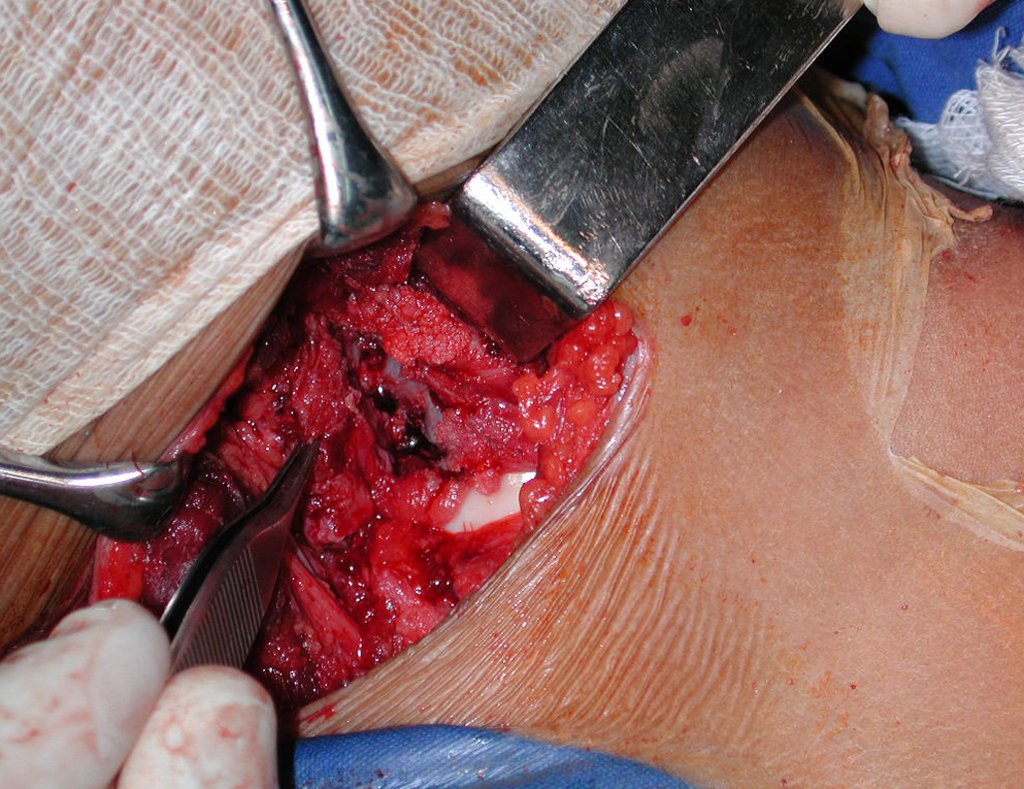
A cirurgia deve ser executada com cautela, aprofundando-se a incisão pouco a pouco, para poder realizar a hemostasia por planos. A anestesia adequada não deve induzir hipotensão, pois somente assim o cirurgião pode observar bem os capilares seccionados e certificar-se de que está realizando uma operação sem perda sanguínea, nem naquele momento e nem em tempos posteriores.
Nas cirurgias oncológicas o cirurgião não pode ter a mão “pesada”. O paciente já está debilitado pela enfermidade, pela quimioterapia, eventualmente já realizou transfusões e deve ser evitada a necessidade de reposição sanguínea. O emprego de garroteamento não deve ser empregado, a não ser em cirurgias de amputação.
Durante a anestesia o paciente não pode sentir dor. Não basta estar sedado, pois se tiver dor ela eleva a pressão, dificultando a hemostasia com eletrocautério.
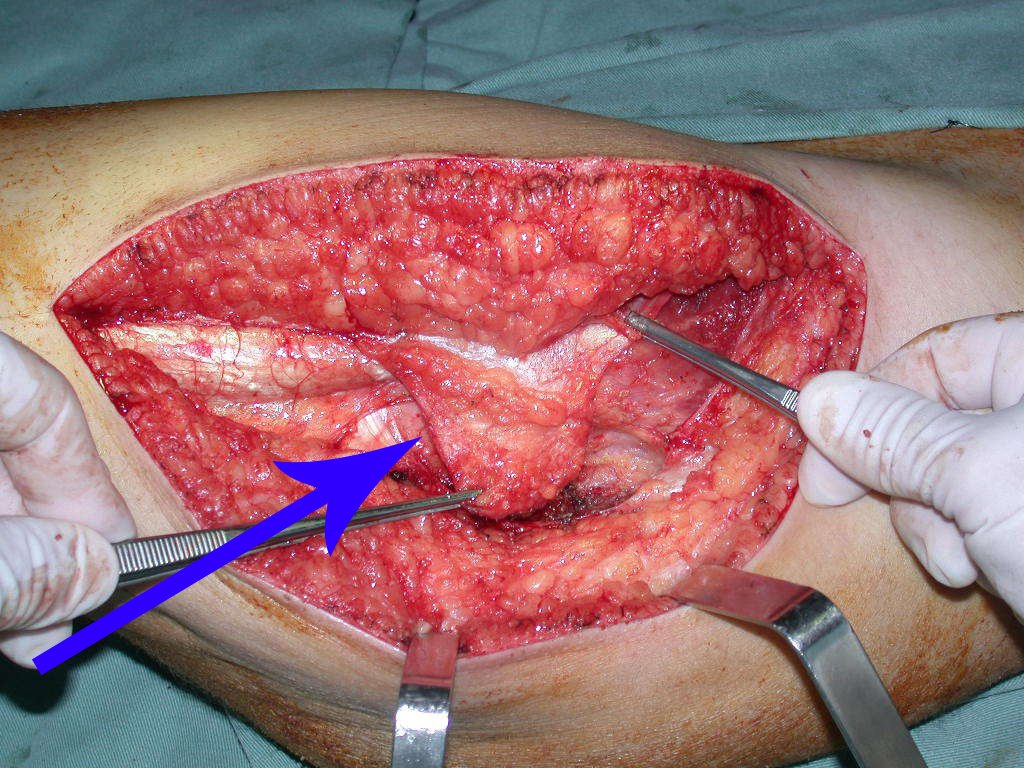
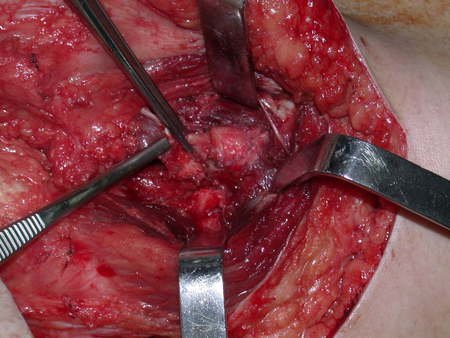
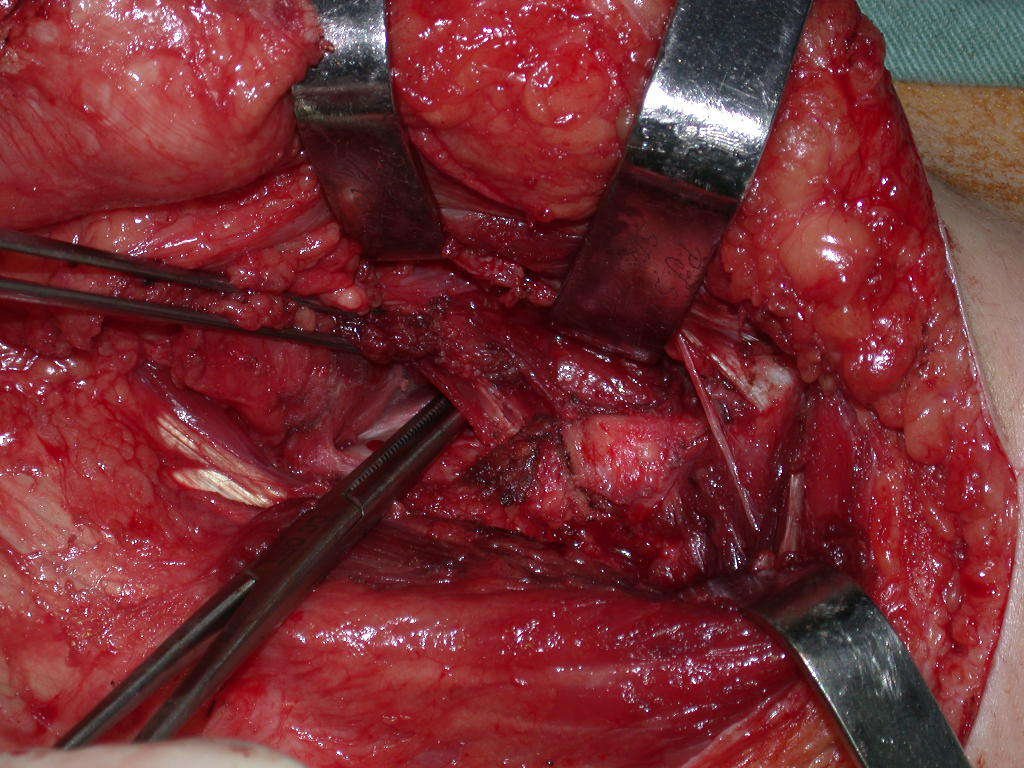
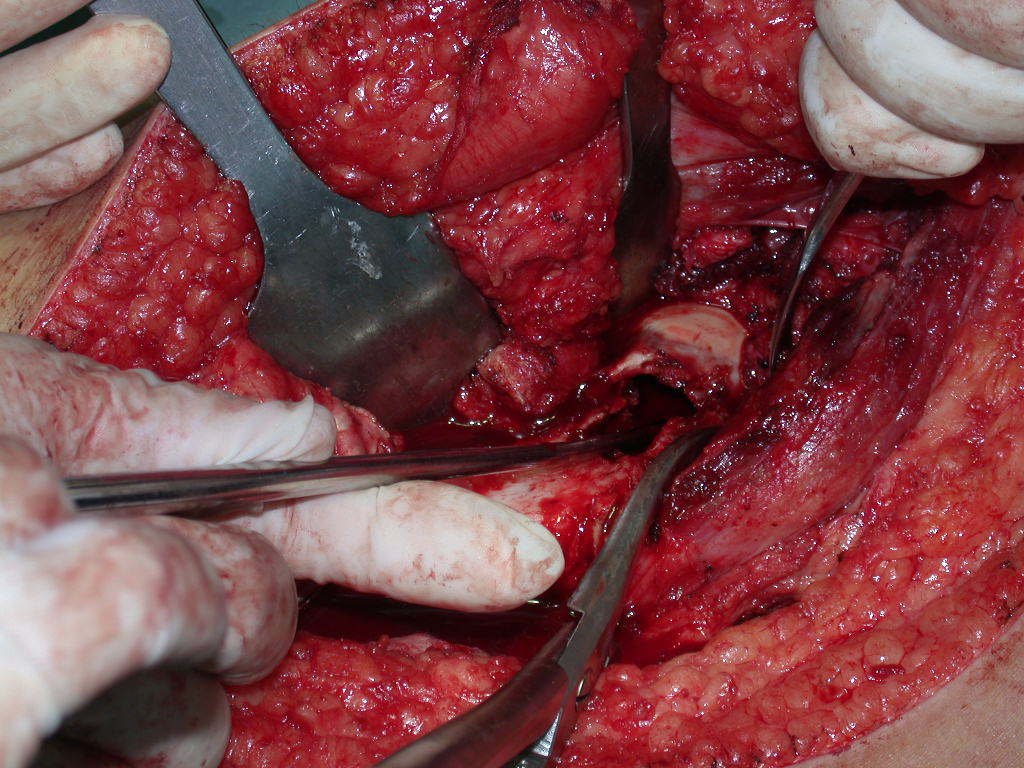
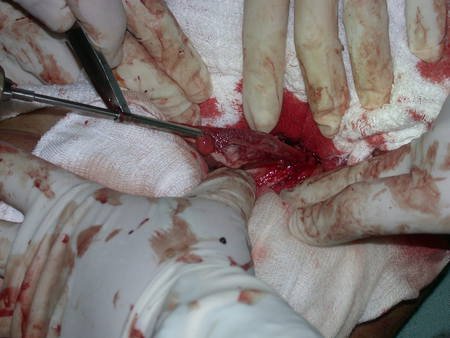
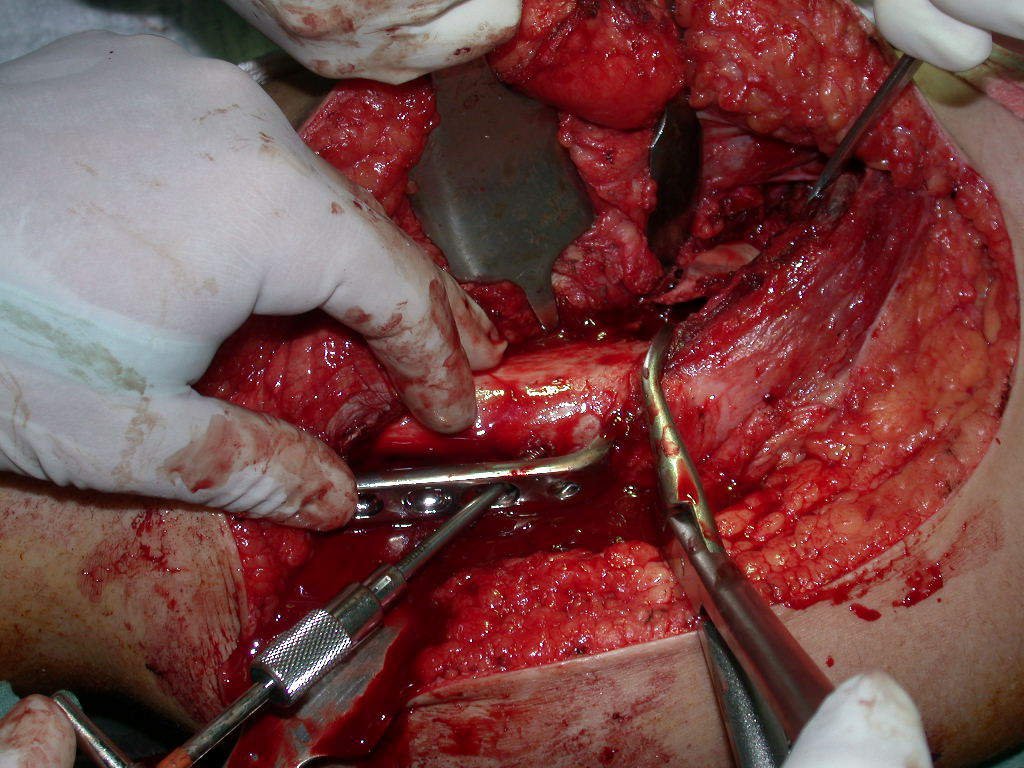
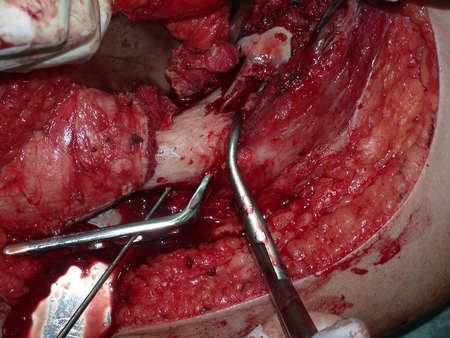
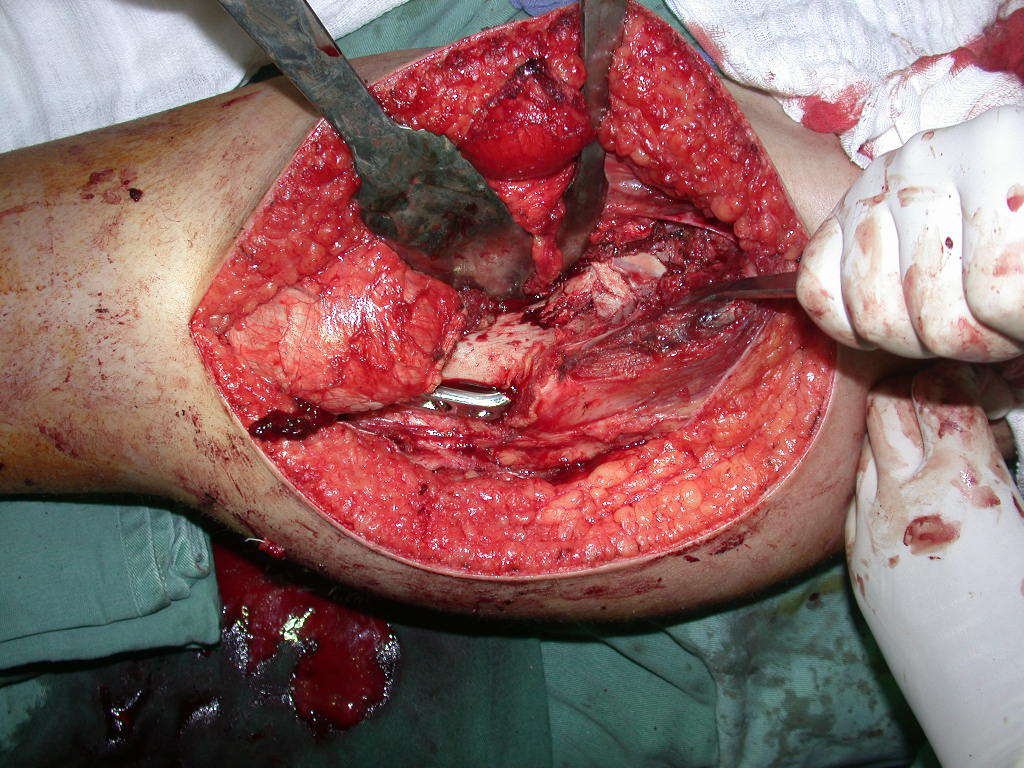
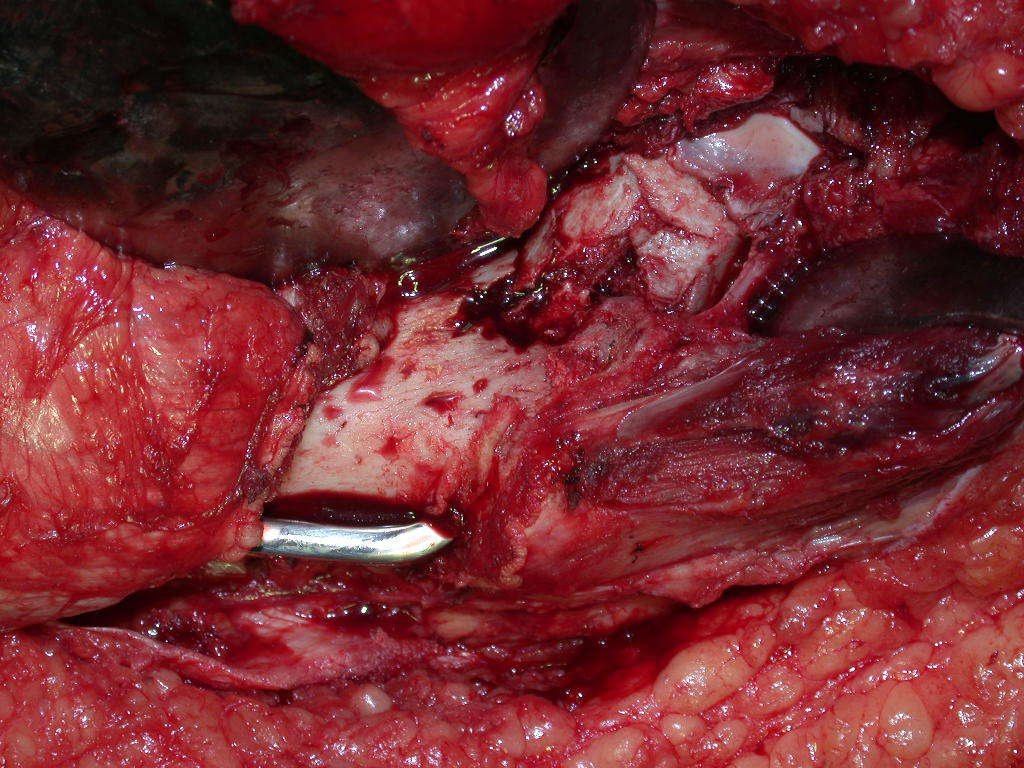
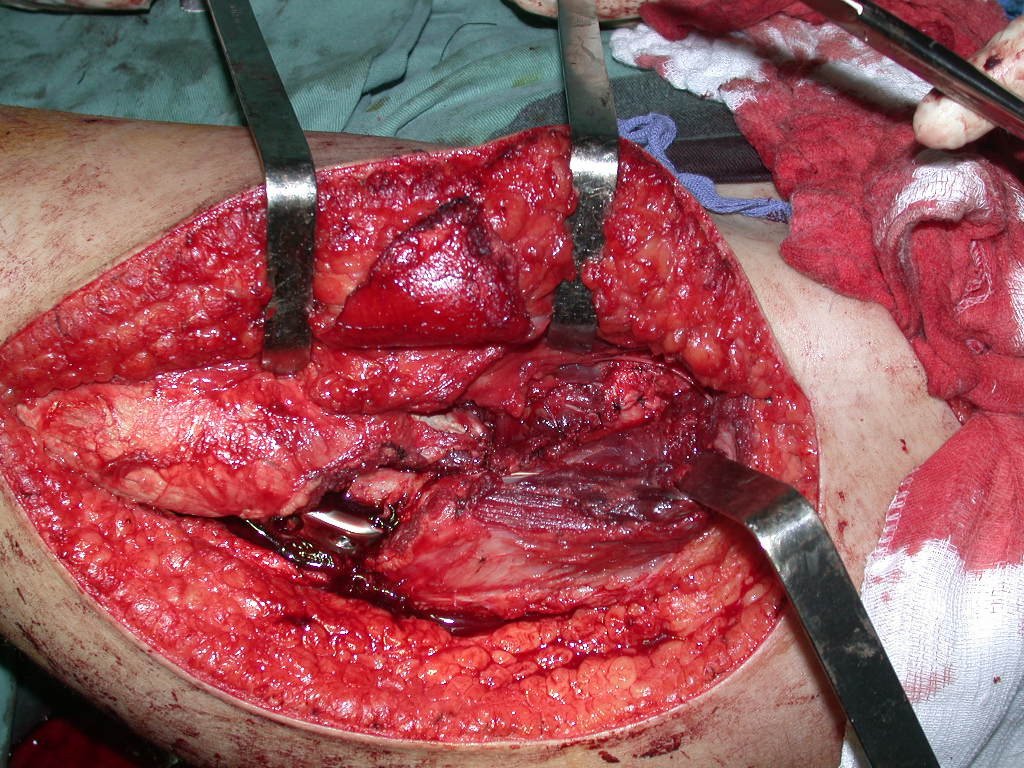
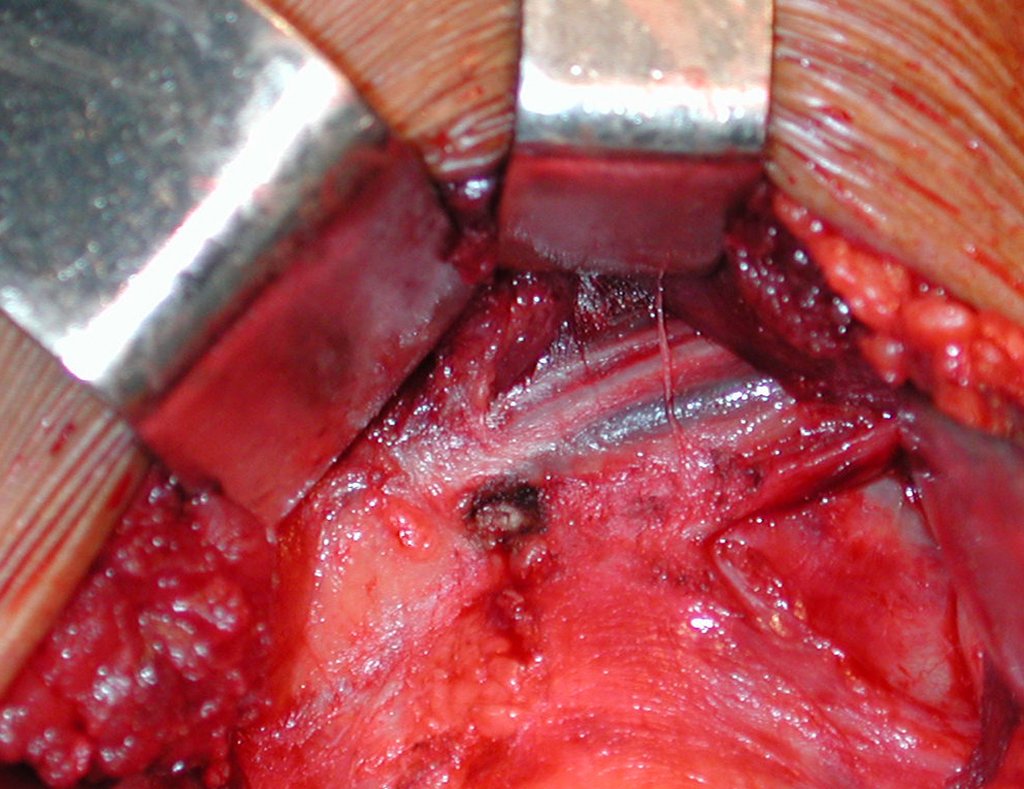
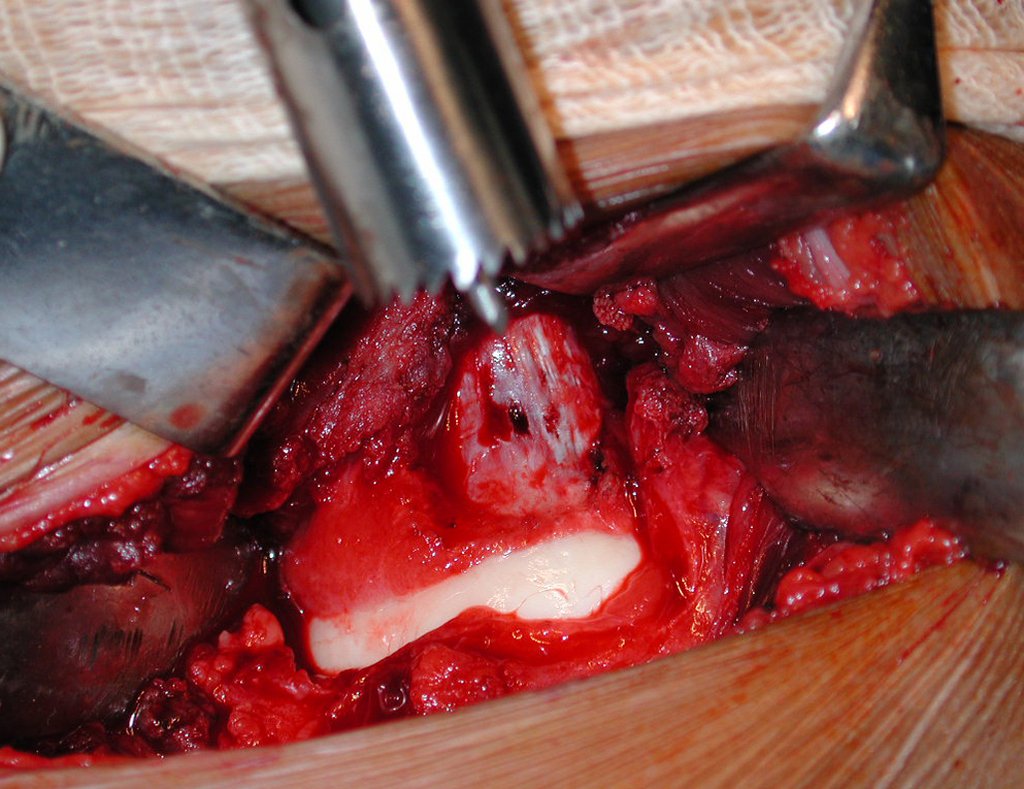
Nas cirurgias de metástases ósseas do terço proximal do fêmur, podemos desinserir o tendão conjunto dos músculos glúteo médio e vasto lateral, com o bisturi elétrico, bem próximo do periósteo. É uma margem suficiente por se tratar de lesão secundária, exceto quando o tumor primitivo for melanoma.
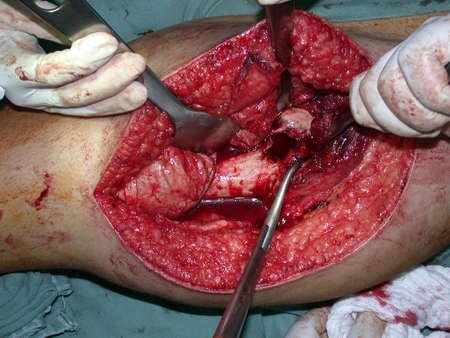
Observem que a cirurgia com cautela permite uma adequada hemostasia. A perda de sangue está controlada, apesar de uma cirurgia de grande porte, com exposição ampla. O ato cirúrgico é como um namoro, o cirurgião oncológico não pode ser apressado.
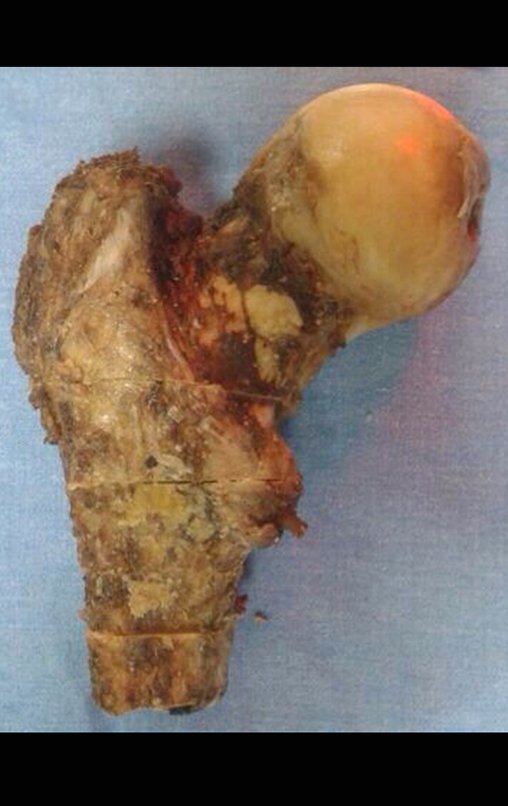
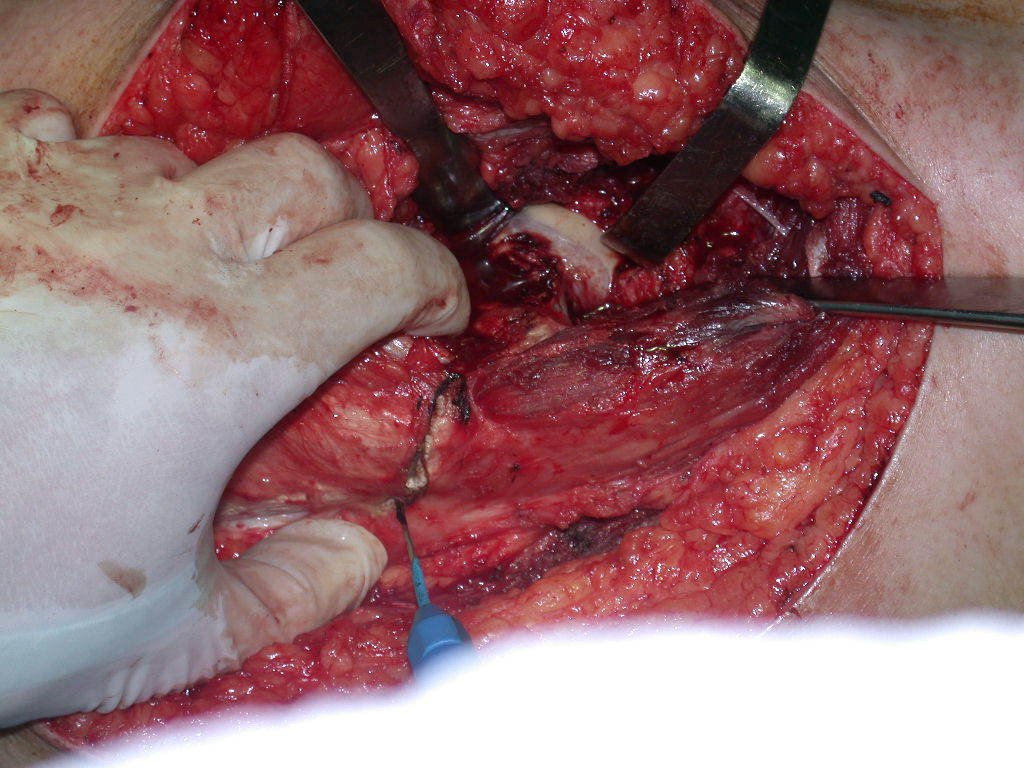
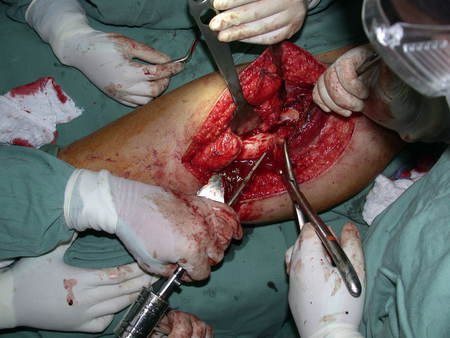
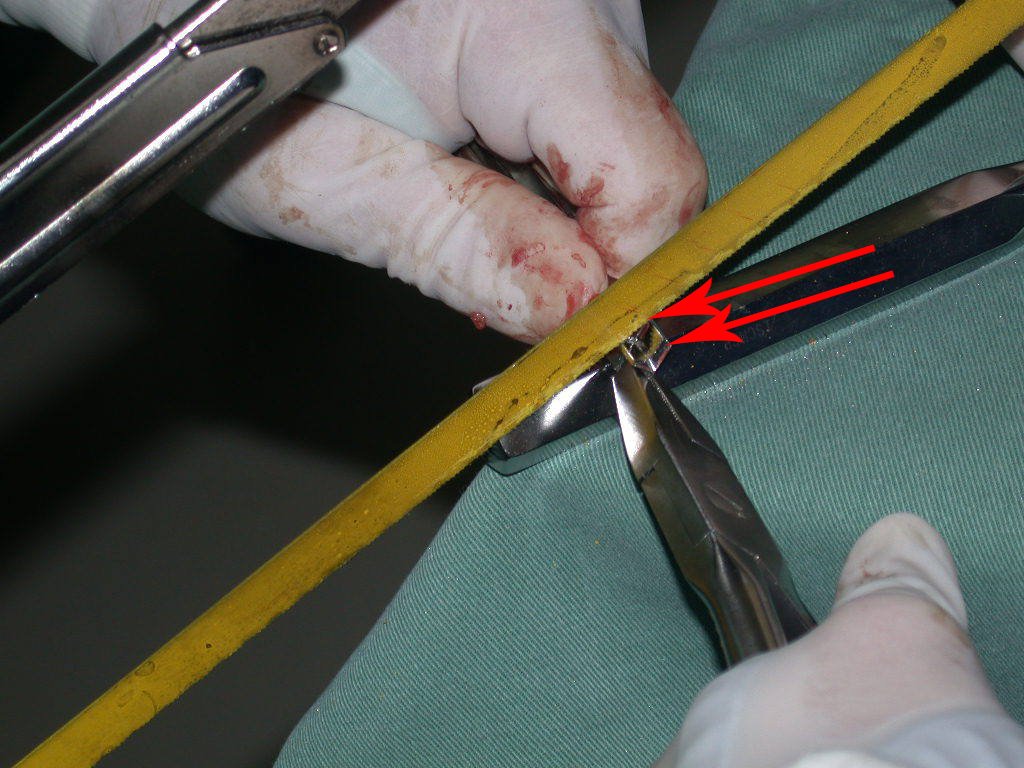
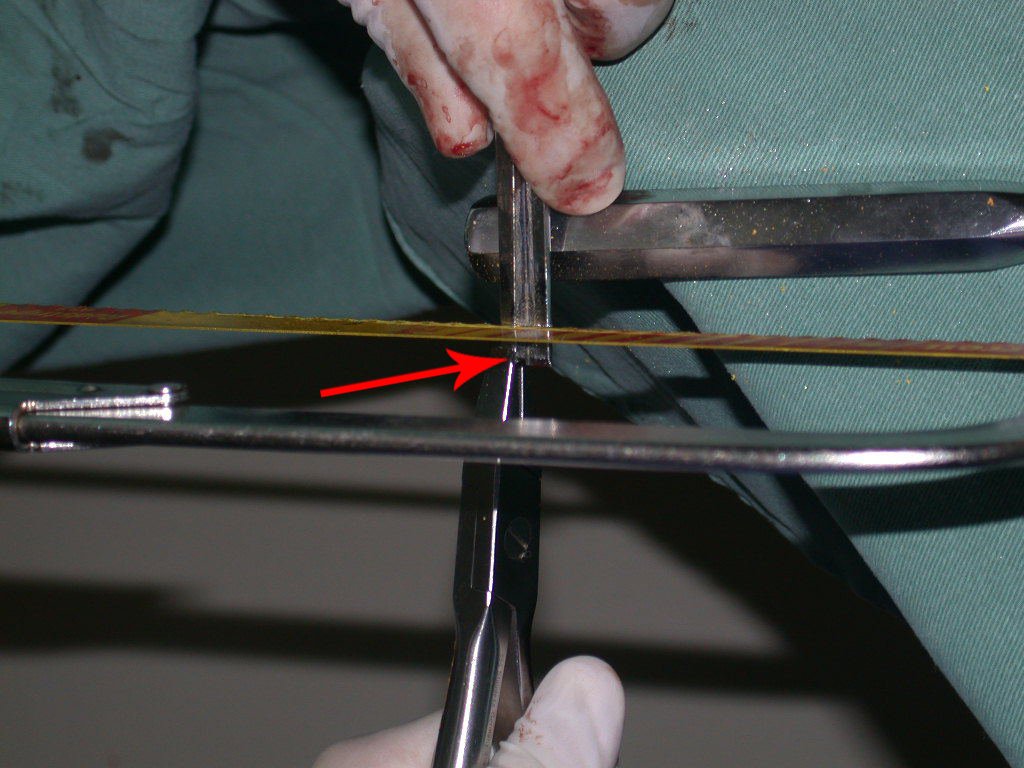
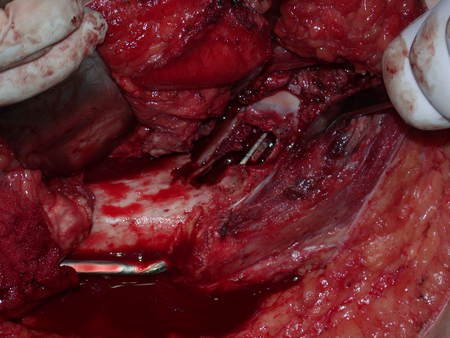
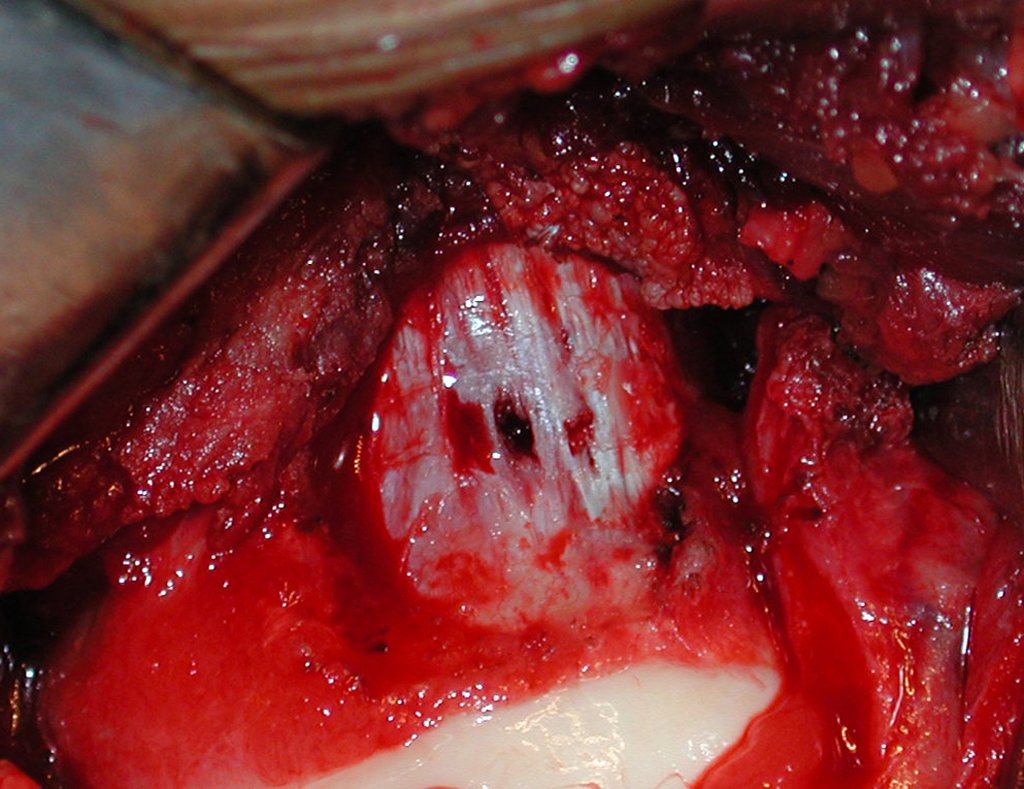
A osteotomia pode ser realizada com serra elétrica ou com serra de Giglê.
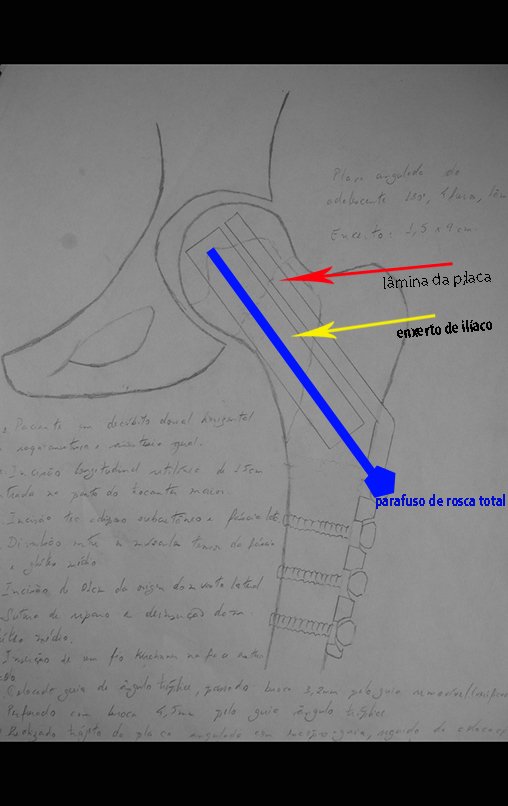
Ela deve ser perpendicular à diáfise, para a correta adaptação da prótese. Como não há guia de corte, depende de habilidade da equipe, vídeo 1.
Vídeo 1: Corte perpendicular da diáfise, com serra de giglê.
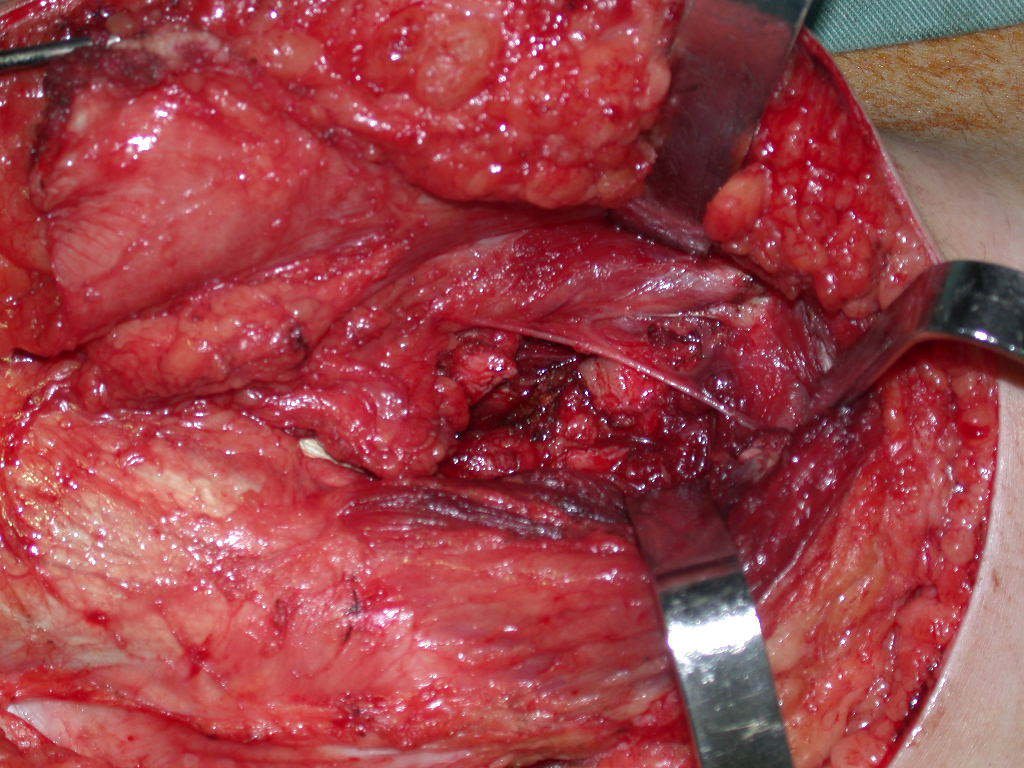
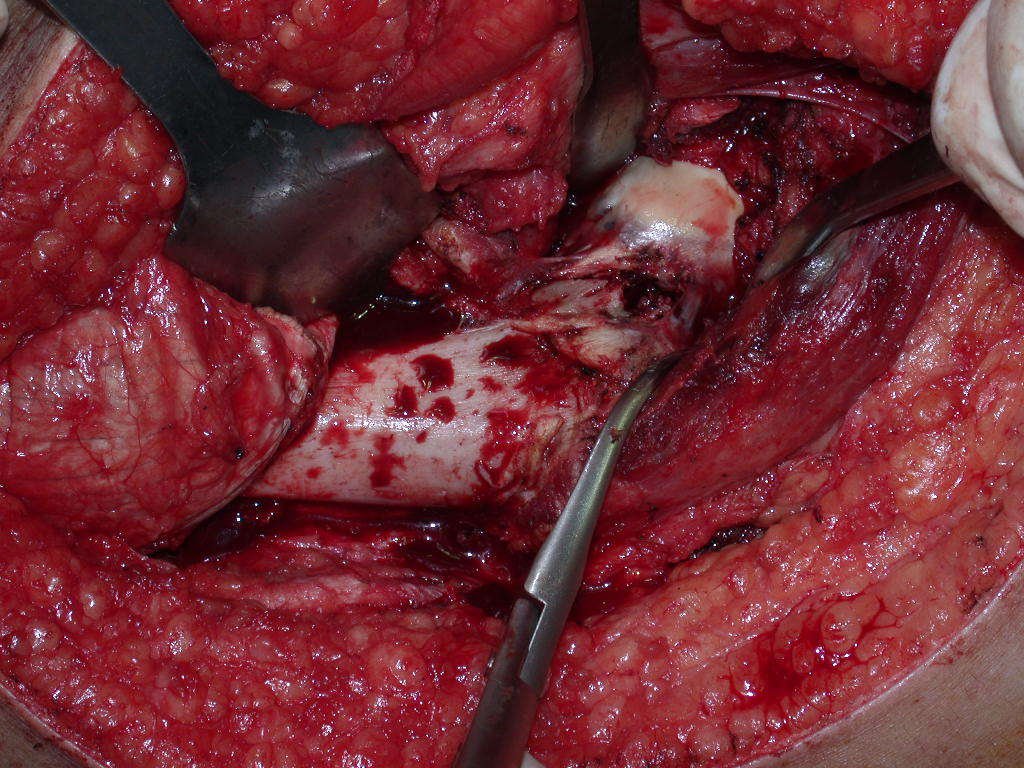
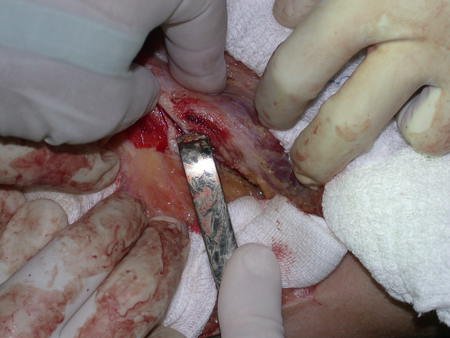
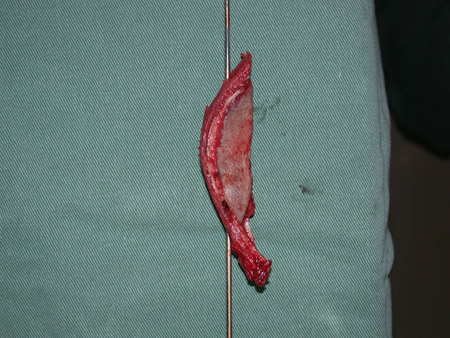
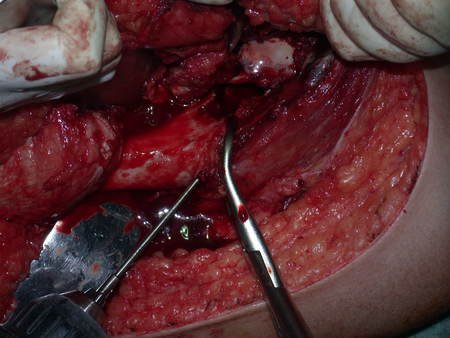
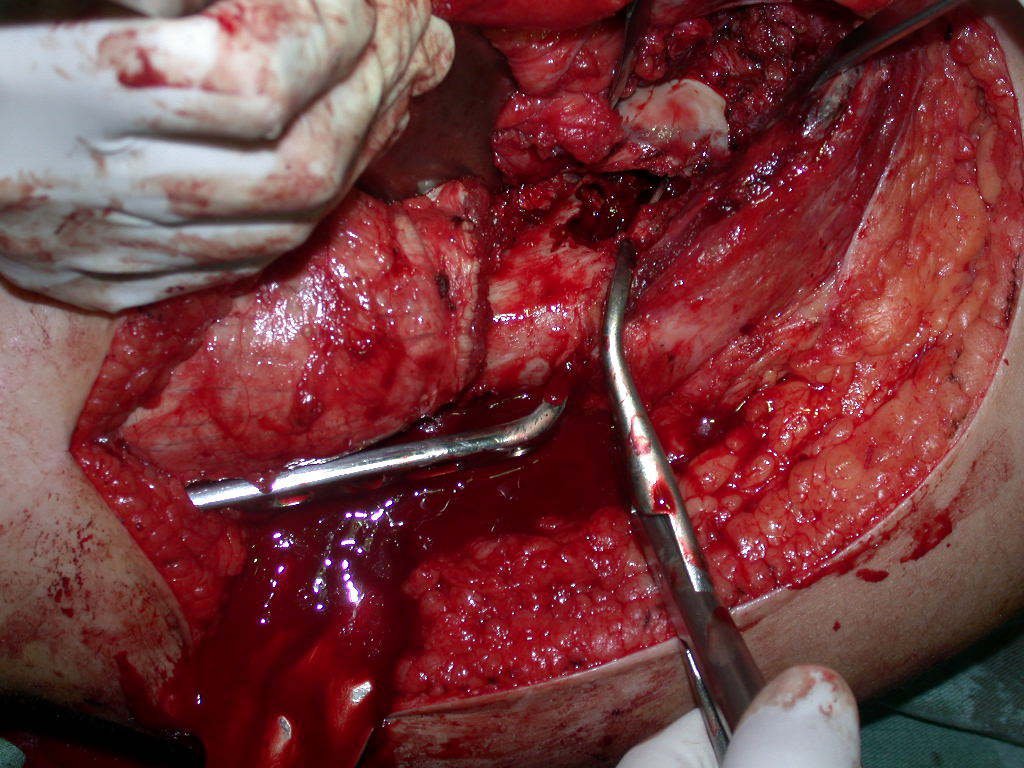
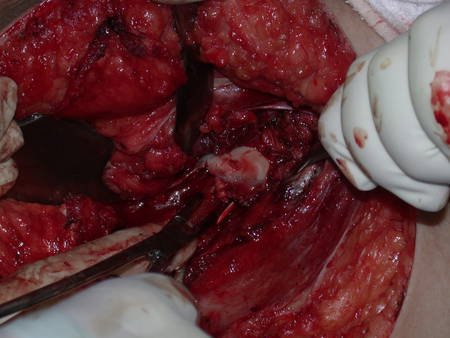
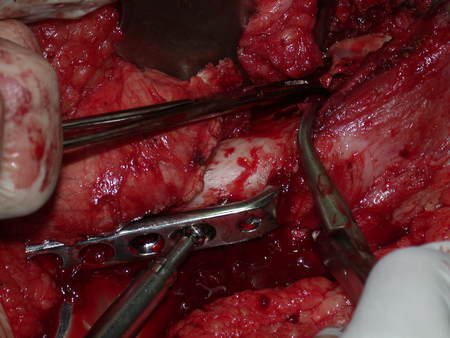
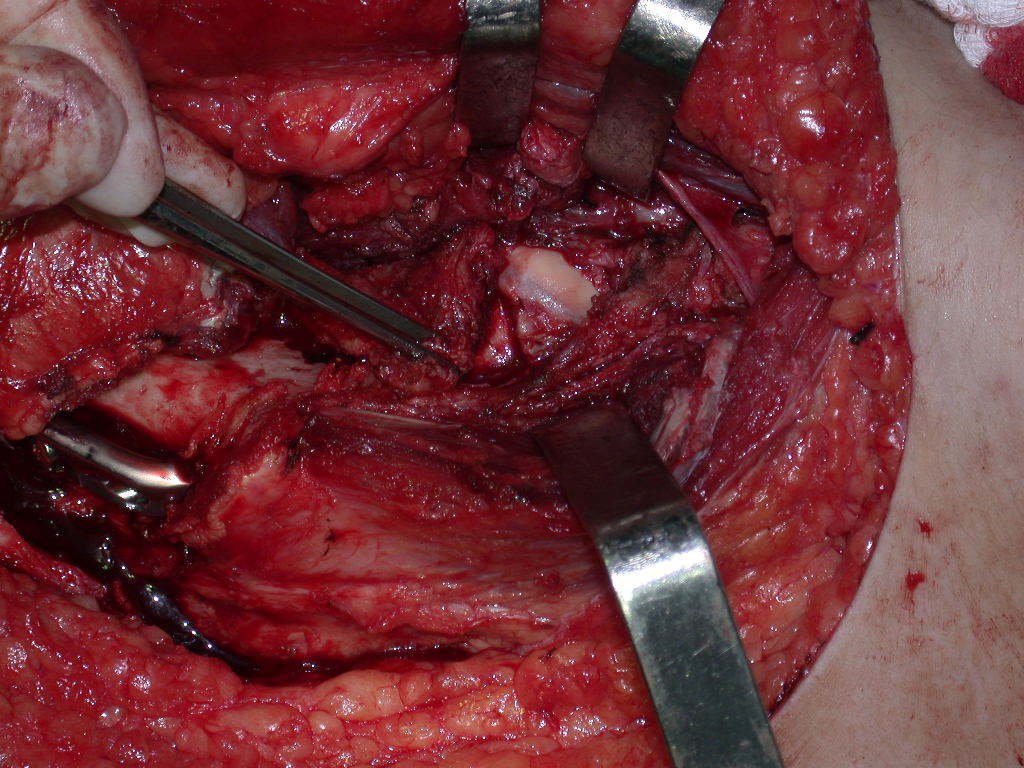
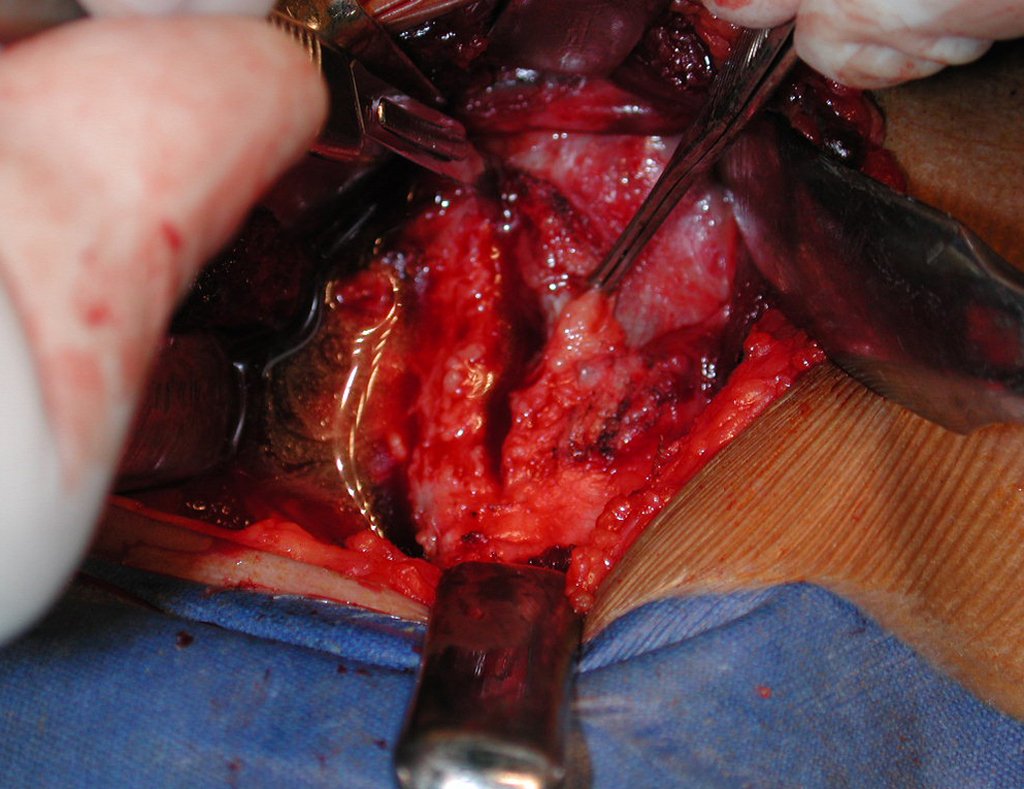
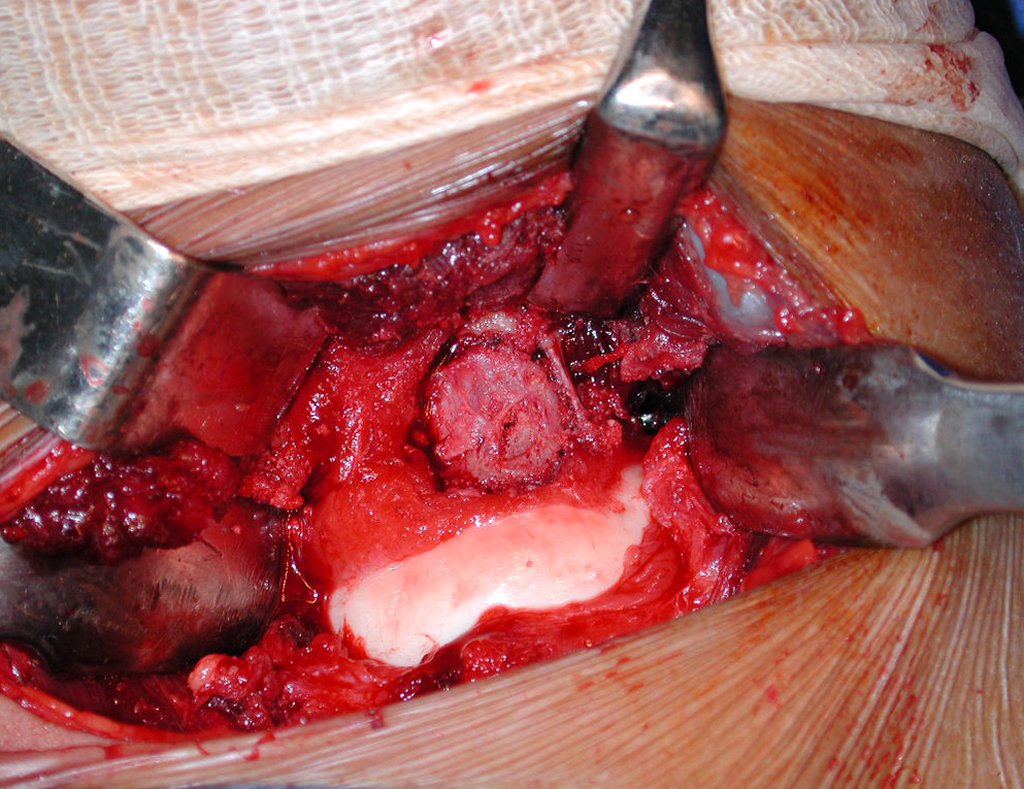
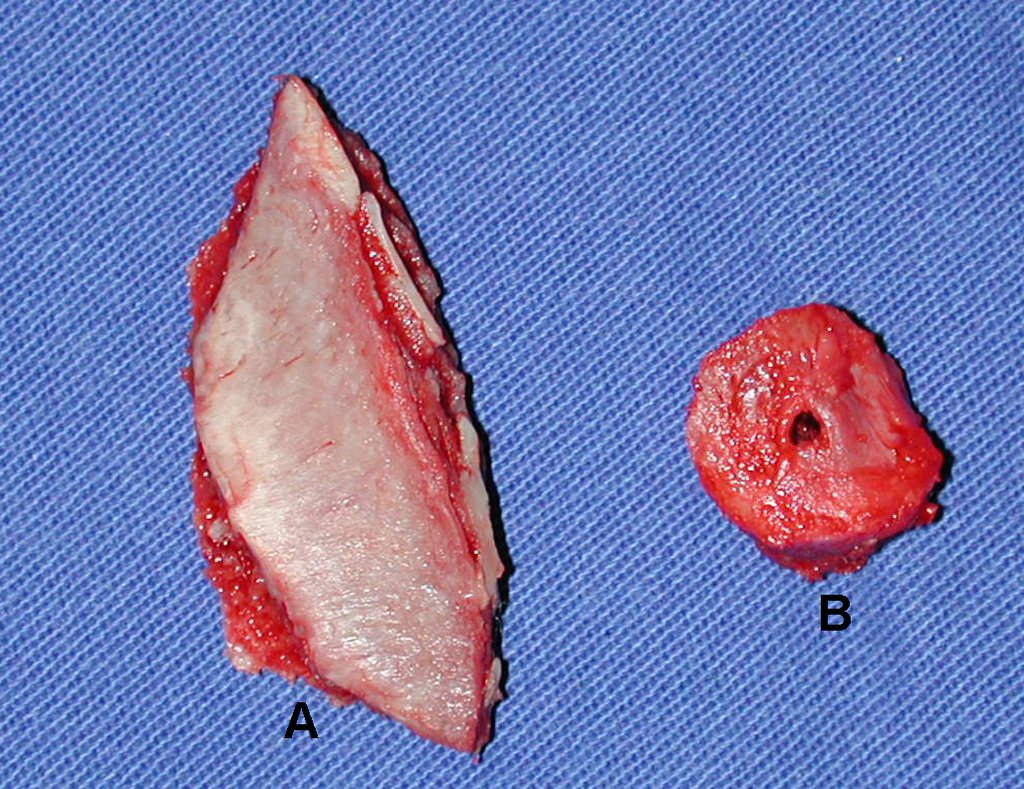
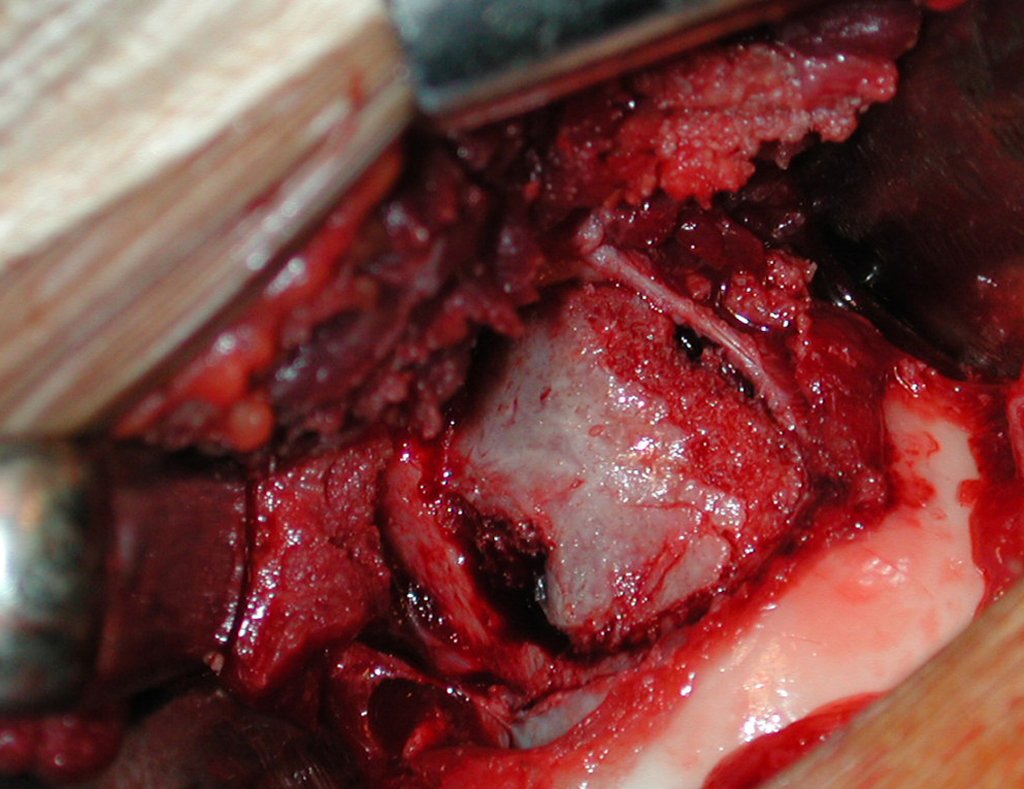
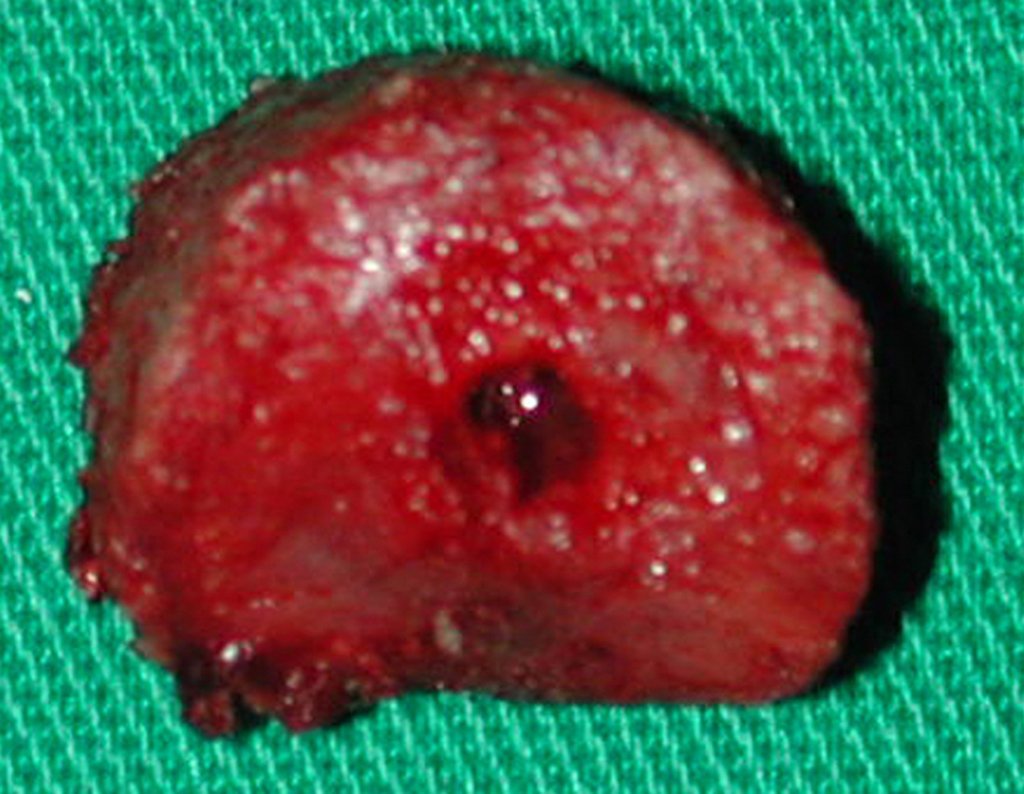
Após a osteotomia colhe-se amostra do canal medular, para estudo da margem distal e prepara-se a exposição do acetábulo, figuras 85 e 86.
Vídeo 2: Fresagem do acetábulo e remoção da cartilagem articular.
Vídeo 3: Realização dos orifícios de contensão do cimento, para fixação da prótese acetabular.
Vídeo 4: Acetábulo preparado para cimentação. Irrigação final.
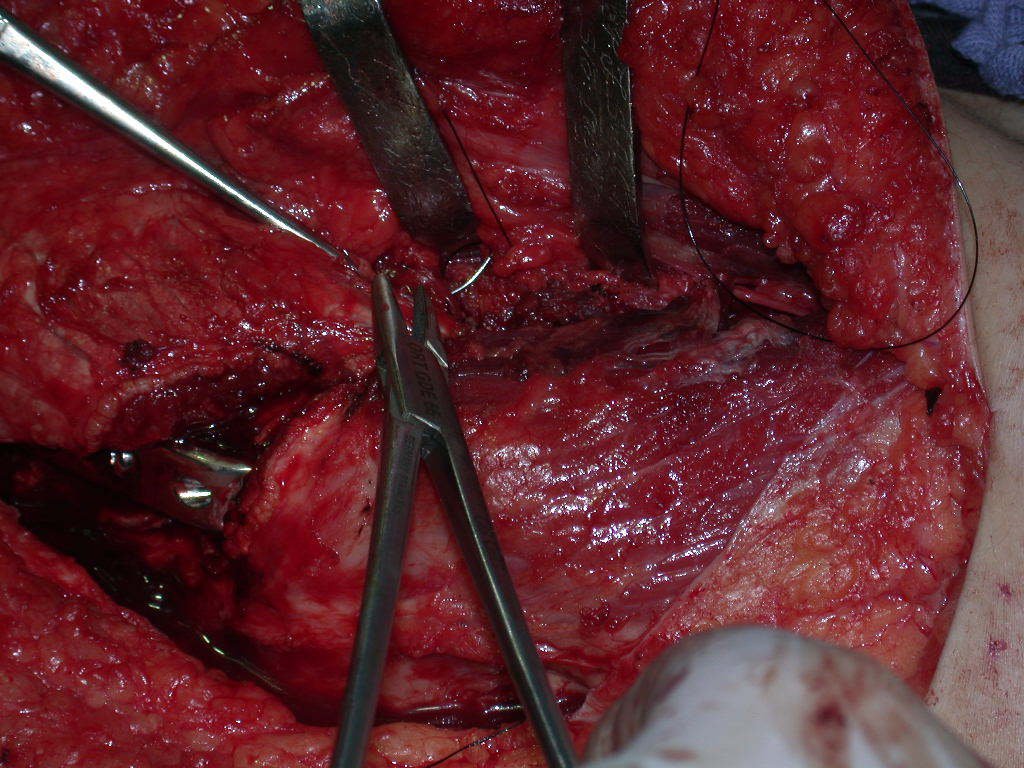
Vídeo 5: Cimentação do componente acetabular, utilizando-se o posicionador.
Vídeo 6: Retirada do excesso de cimento.
Vídeo 7: Excesso de cimento retirado.
Vídeo 8: Frezagem do canal femoral com brocas flexíveis.
Vídeo 9: Escovação das paredes e limpeza do canal femoral.
Vídeo 10: Cimentação da haste femoral no módulo de polietileno.
Vídeo 11: Colocação de cimento no canal femoral com pistola.
Vídeo 12: Orientação para realizar contração isométrica e exercícios ativos com os membros inferiores desde o pós-operatório imediato.
Vídeo 13: Flexão ativa dos quadris e joelhos.
Vídeo 14: Movimentação ativa também do membro contralateral.
Vídeo 15: Início de marcha, carga total com auxílio de andador, a partir do segundo dia pós-operatório.
Vídeo 16: Deambulando no terceiro dia após a cirurgia.
Vídeo 17: Terceiro dia de pós-operatório.
Vídeo 18: Paciente no consultório, no décimo dia após a cirurgia, em 07/08/2015.
Vídeo 19: Paciente sem queixas, trabalhando e caminhando com auxílio de bengala, em 17/09/2015, pós-operatório de sete semanas.
Vídeo 20: Paciente sem queixas, bem, caminhando com discreto Trendelenburg, em 03/08/2017, após dois anos da cirurgia.
Autor: Prof. Dr. Pedro Péricles Ribeiro Baptista
Oncocirurgia Ortopédica do Instituto do Câncer Dr. Arnaldo Vieira de Carvalho
Consultório: Rua General Jardim, 846 – Cj 41 – Cep: 01223-010 Higienópolis São Paulo – S.P.
Fone:+55 11 3231-4638 Cel.:+55 11 99863-5577 Email: drpprb@gmail.com