Endoprótese em Revisões de Artroplastias
As endopróteses não convencionais, empregadas na oncocirurgia ortopédica, tem se destacado como a alternativa, em casos de complicações e falhas nas artroplastias, oferecendo uma abordagem que merece atenção especial.
A publicação de nossa palestra, realizada no Curso de Cirurgia Avançada do Quadril ocorrido em novembro de 2022, no Hospital Sírio Libanês – São Paulo/SP, representando o Instituto do Câncer Dr. Arnaldo Vieira de Carvalho, o primeiro hospital de câncer do Brasil, visa divulgar esta técnica distinta, como solução para casos complexos de revisão em artroplastias fracassadas.
Nos Estados Unidos são realizadas centenas de milhares de artroplastias do quadril anualmente, sendo que as revisões representam cerca de 20% delas. Uma parte significativa dos gastos, evidenciando a importância de soluções eficazes para esses casos.
A classificação de Paprovisky, utilizada pelos cirurgiões do quadril, que cataloga os defeitos femorais, procurando oferecer um parâmetro para orientar o tratamento, cita a utilização das endopróteses por último. O dogma incutido aos cirurgiões de “sempre preservarem o estoque ósseo” tem resultado em inúmeras cirurgias de revisão, representando elevado custo social e criado grandes desastres para os pacientes.
Analisamos dois casos de próteses do quadril, que foram revisadas inúmeras vezes, para ilustrar a complexidade dessas situações e a necessidade de termos a mente aberta para as abordagens inovadoras.
É fundamental reconhecermos que as revisões de artroplastias representam desafios únicos, exigindo um planejamento cirúrgico detalhado, um conhecimento dos materiais e técnicas cirúrgicas descritas, bem como uma compreensão profunda das condições clínicas e expectativas do nosso paciente.
A alternativa do emprego das endoprótese não convencionais e da “ressecção em bloco”, do problemático segmento afetado, deve ser considerada, permitindo-nos oferecer todas as alternativas e optarmos pela de menor morbidade e maior probabilidade do rápido restabelecimento funcional para o paciente idoso.
À medida que avançamos na prática médica, é essencial continuarmos explorando e refinando essas técnicas para oferecer o melhor cuidado possível aos nossos pacientes.
Confira abaixo o vídeo da conferência.
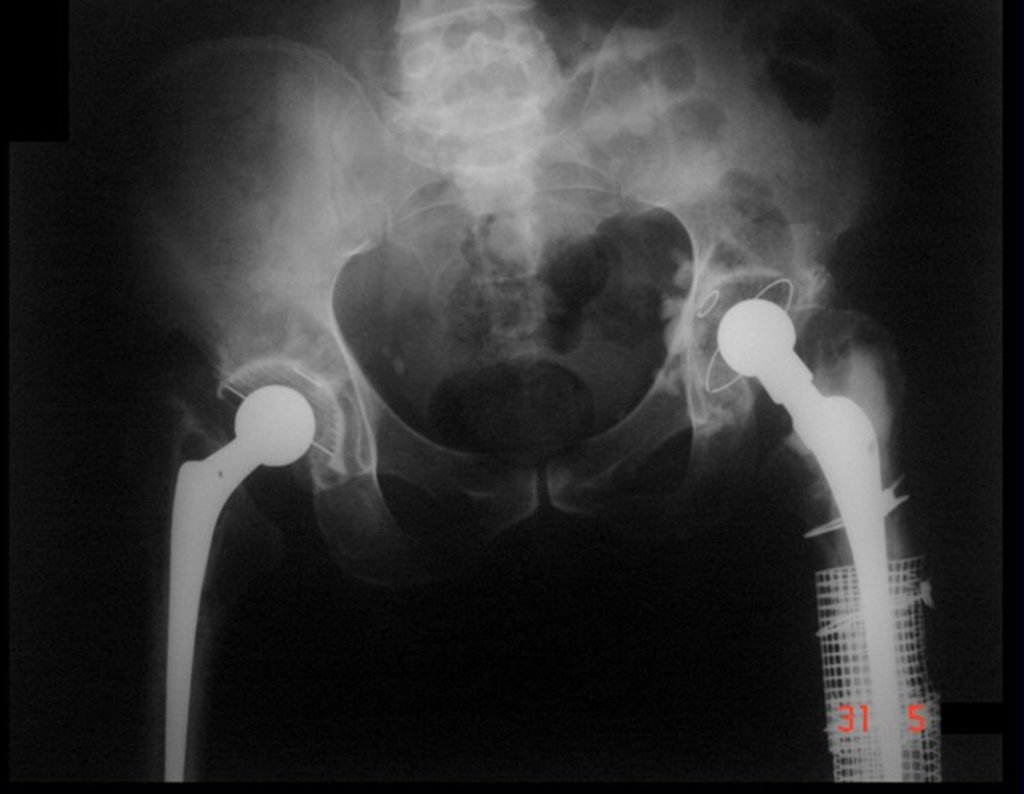
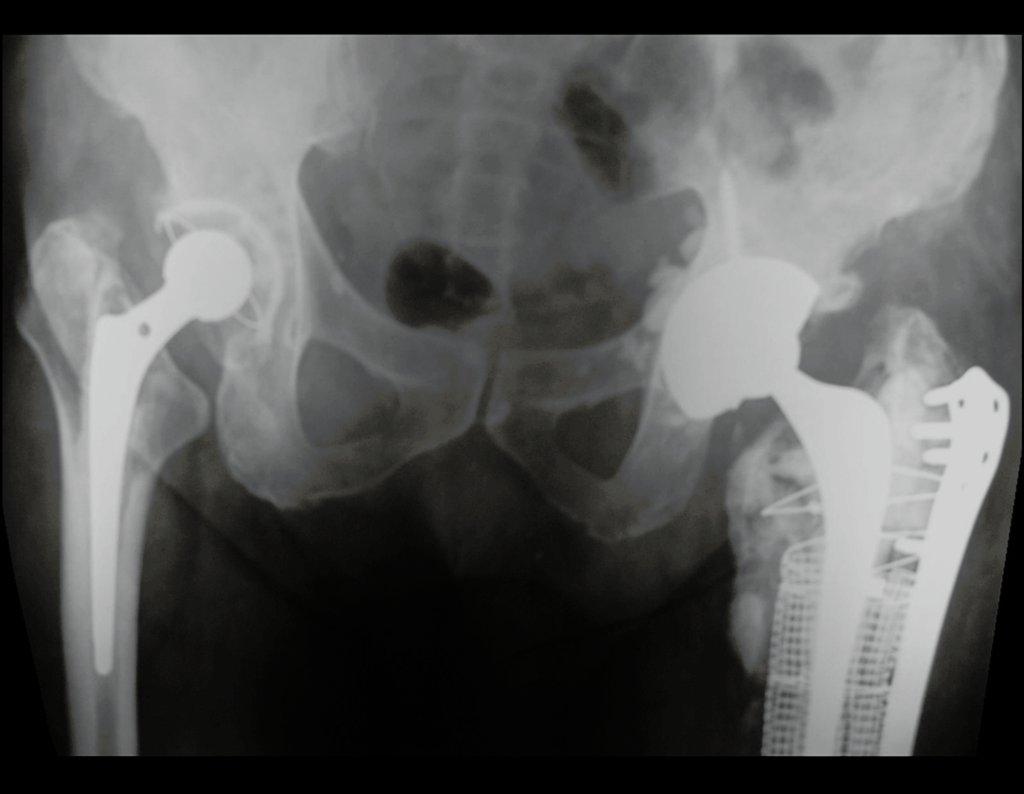
Técnica de Revisão de Prótese Infectada do Quadril. Paciente com 52 anos de idade, com quadro de artrose bilateral dos quadris, devido a necrose asséptica das cabeças femorais, com dor e incapacidade mais acentuada à esquerda, é submetido a artroplastia total do quadril E, figuras 1 e 2.
16. Técnica de revisão de prótese infectada do quadril – Artrose por necrose da cabeça femoral – Soltura e quebra de prótese, infecção e fratura.
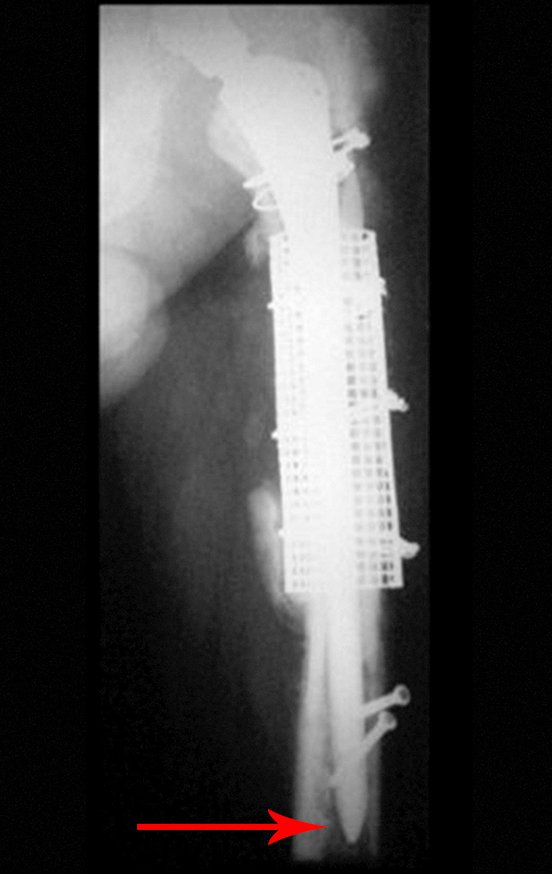
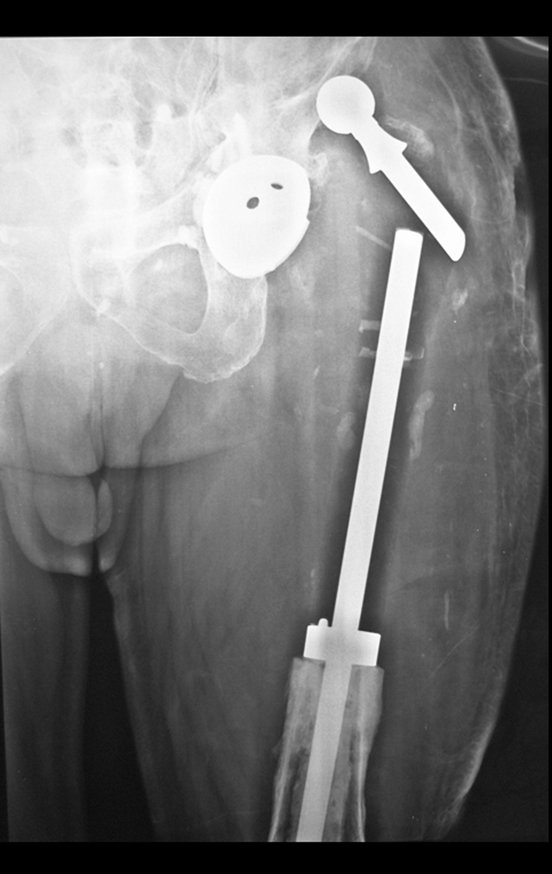
Posteriormente foi operado do quadril do lado direito. No acompanhamento apresentou soltura do componente femoral à esquerda e, em fevereiro de 2008, ocorreu quebra da haste. Em maio foi realizada a primeira revisão, com nova prótese utilizando colo longo e haste curta, figuras 3 e 4.
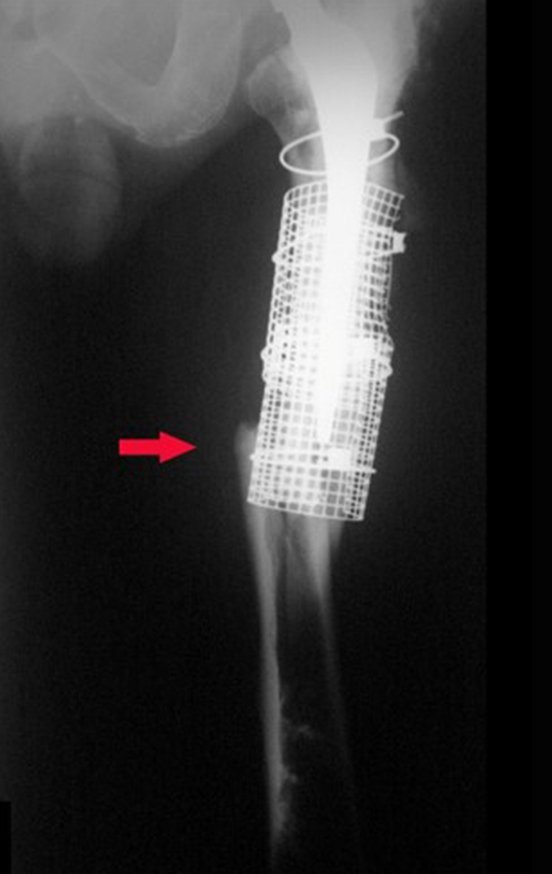
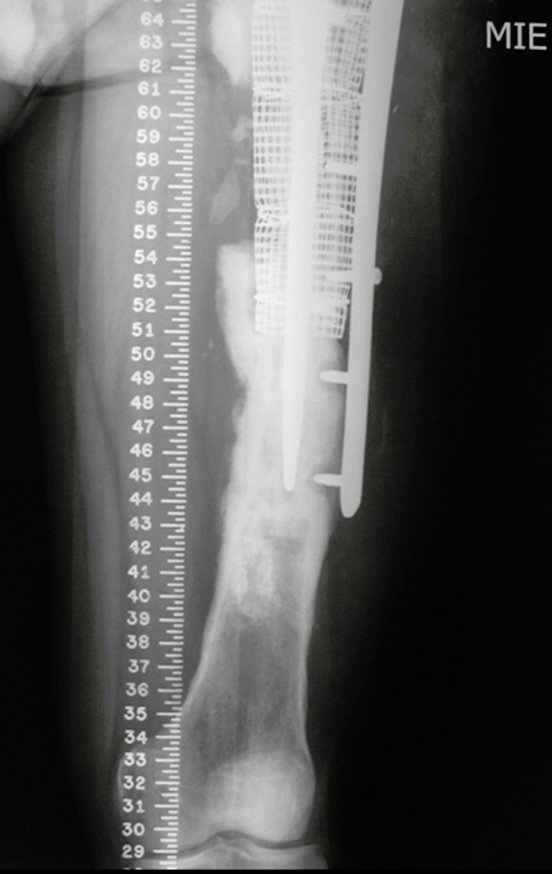
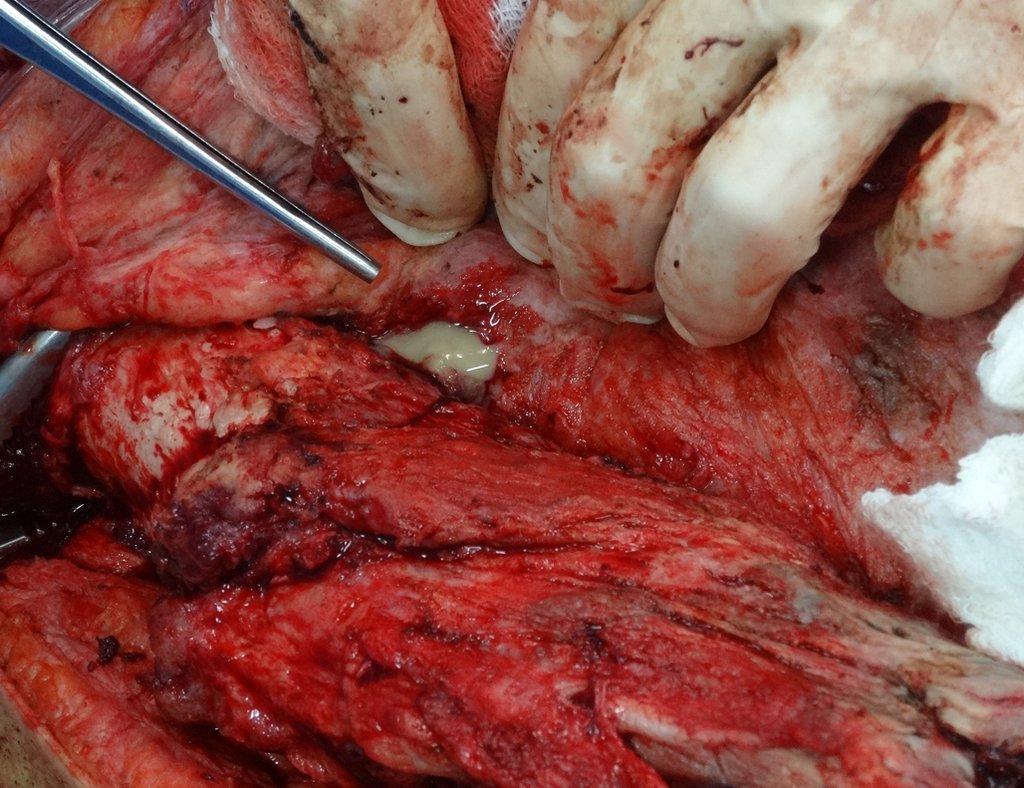
Em fevereiro de 2010 ocorre soltura da haste femoral longa, nova revisão com placa, tela, enxerto homólogo e placa reforçada. Infecção com fístula ativa e novas solturas, agora com o paciente apresentando diabetes, figuras 9 a 12.
De 2010 a 2014 o paciente submeteu-se a limpezas cirúrgicas e antibioticoterapia sistêmica, com acompanhamento de infectologista, em sucessivas internações, visando conseguir o controle da infecção para uma revisão em dois tempos cirúrgicos.
Em março de 2014, avaliamos o paciente e analisamos o caso.
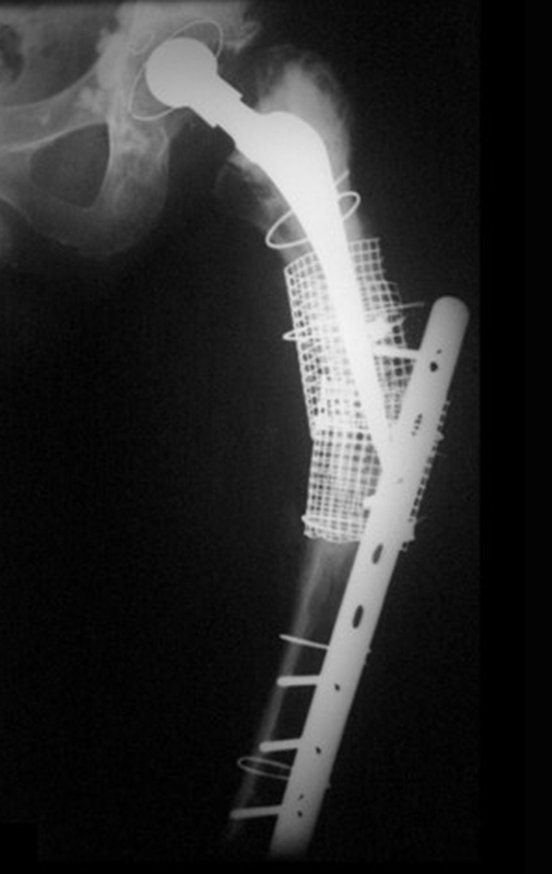
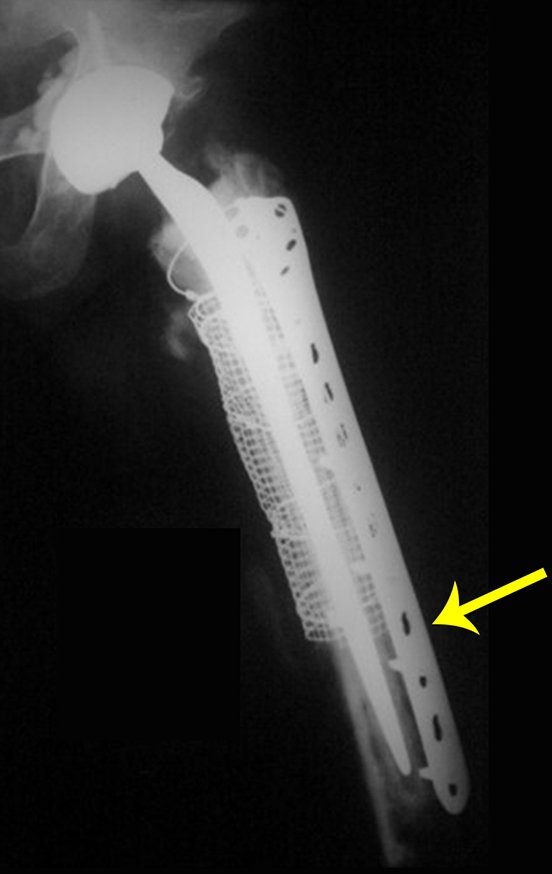
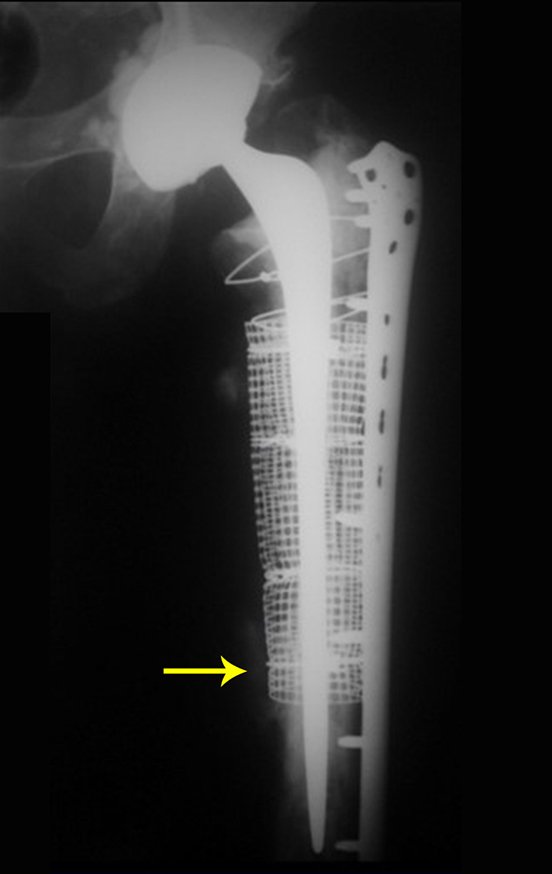
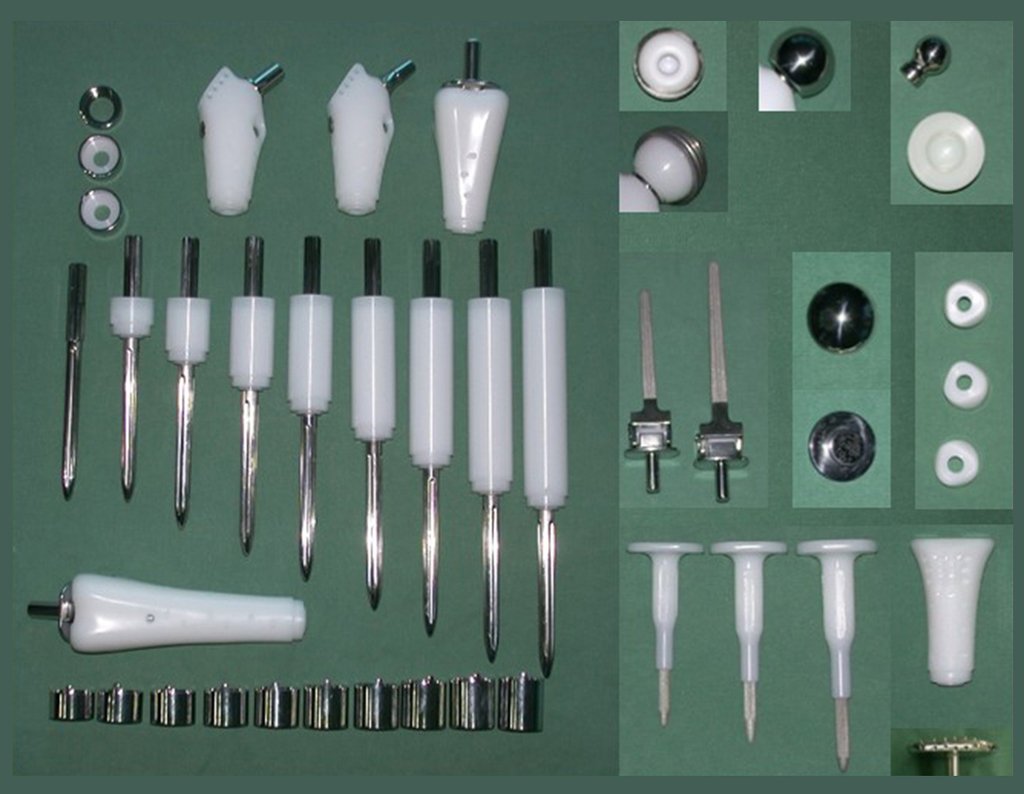
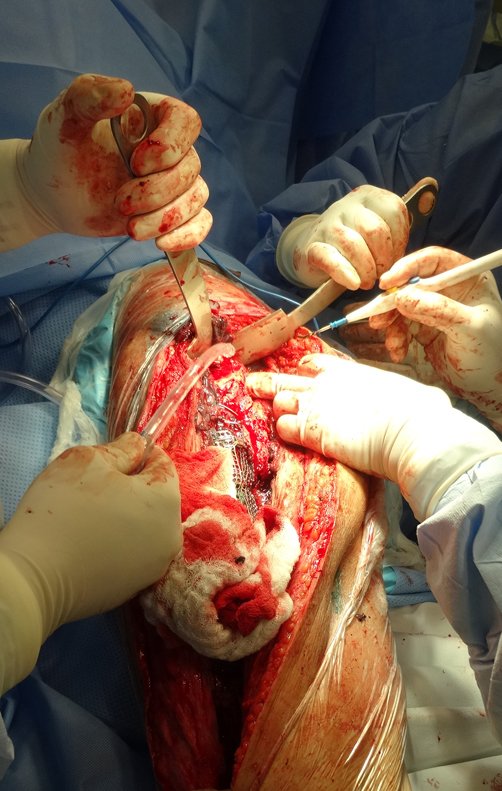
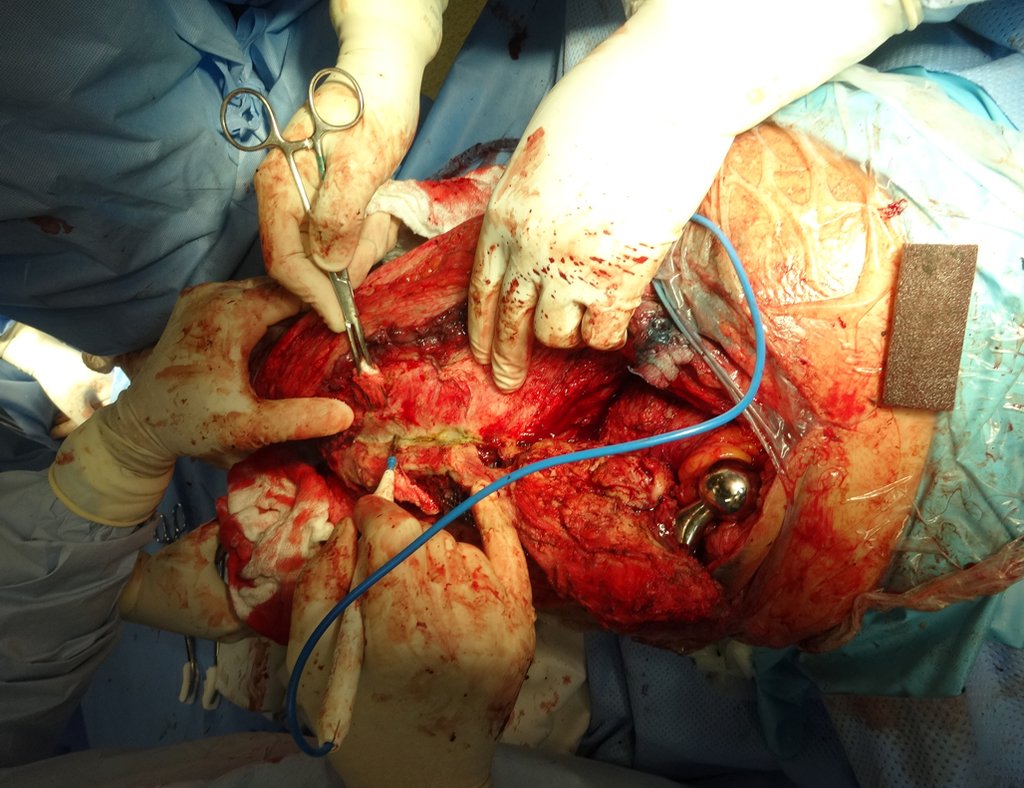
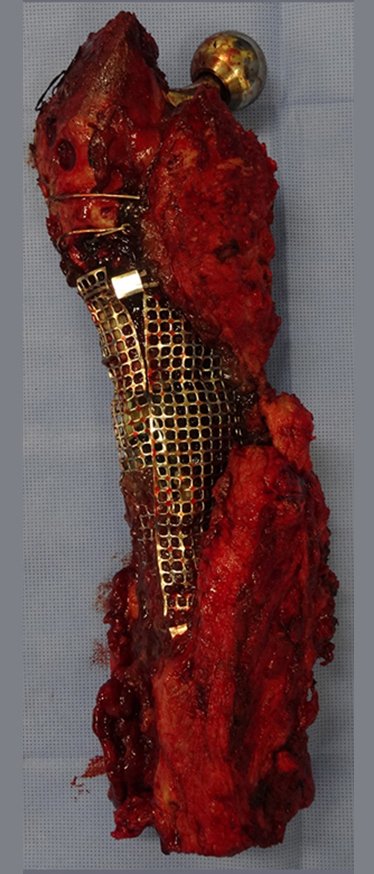
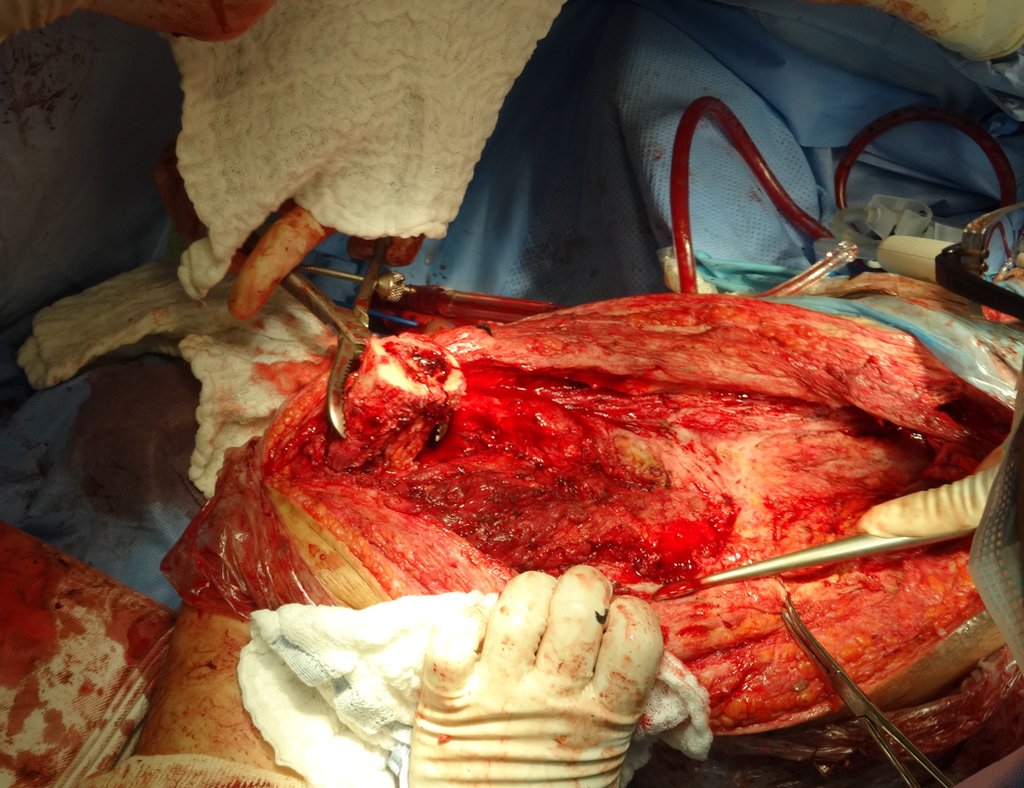
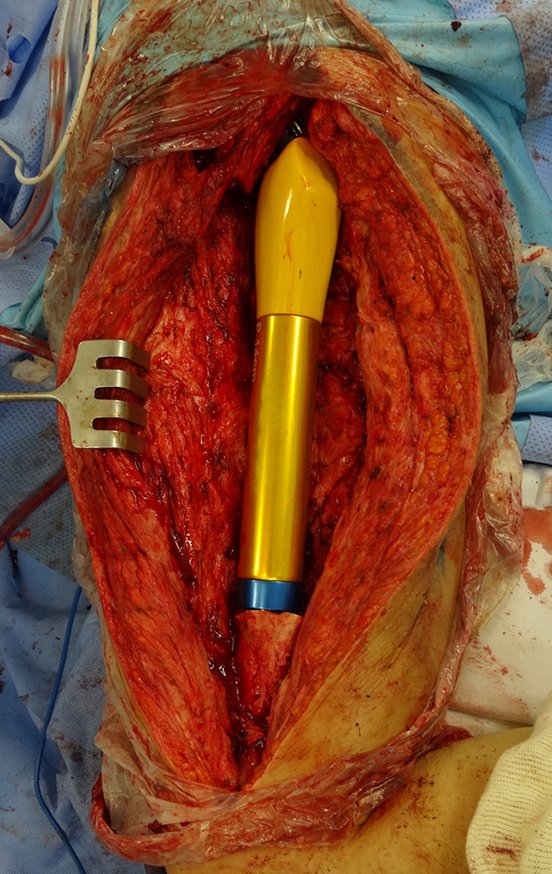
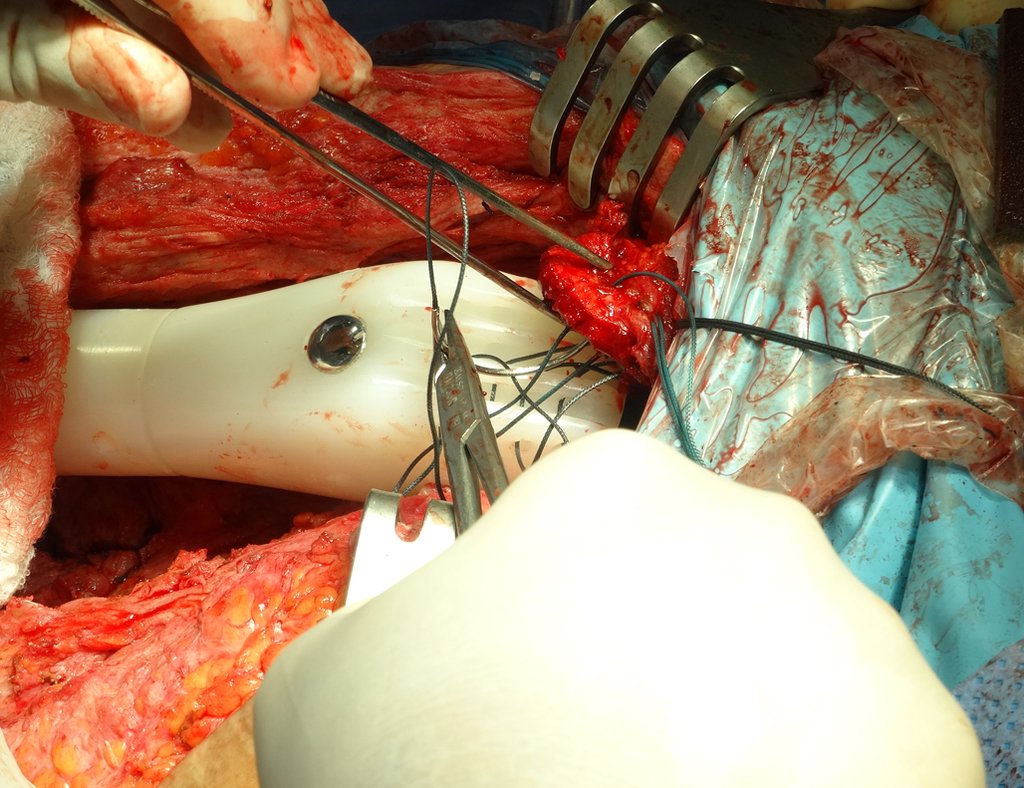
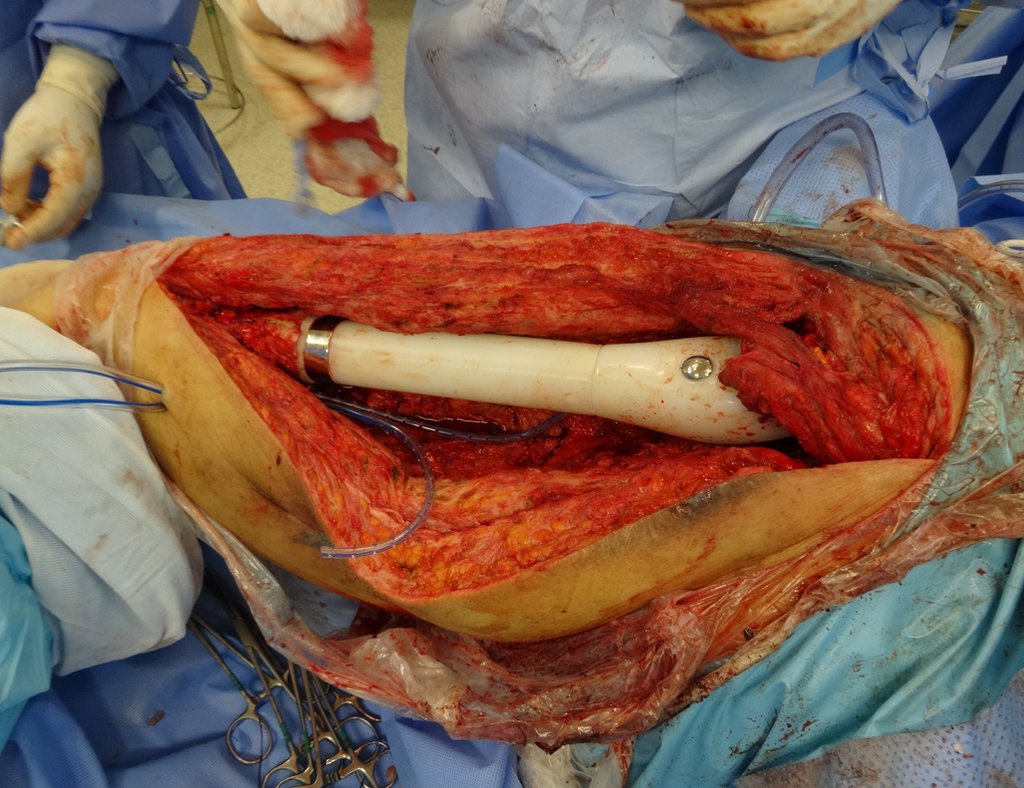
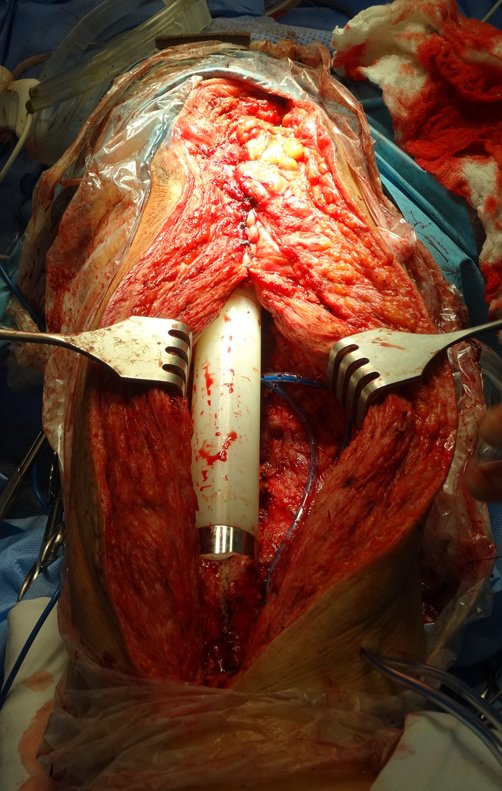
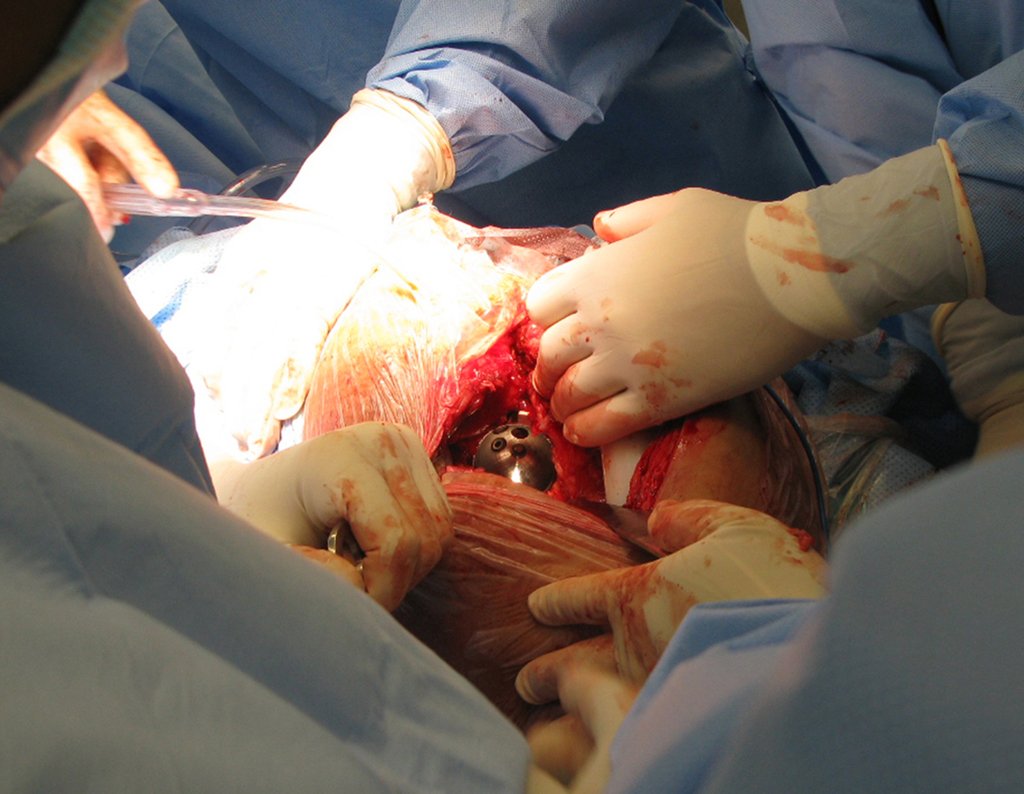
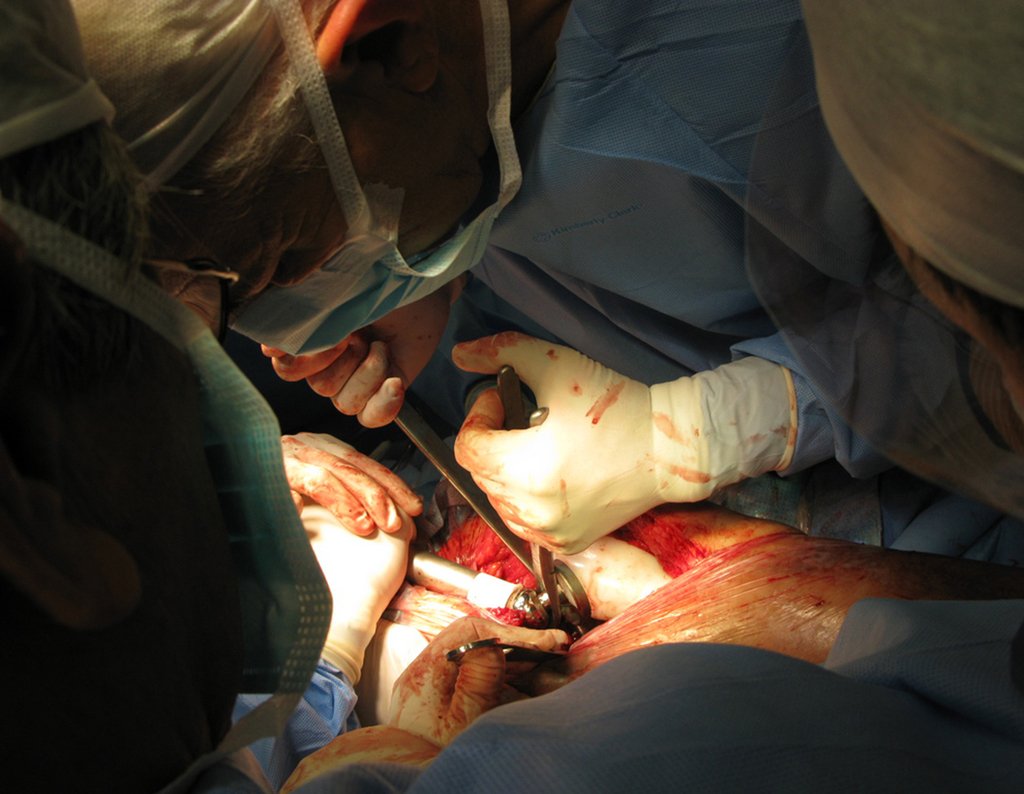
Indicamos a revisão em um tempo único, ressecando o segmento proximal em bloco, com prótese, placa, parafusos, telas, arames, enxertos, sequestros e tecidos necrótico, como se fosse uma neoplasia, e substituindo por uma endoprótese não convencional de polietileno.
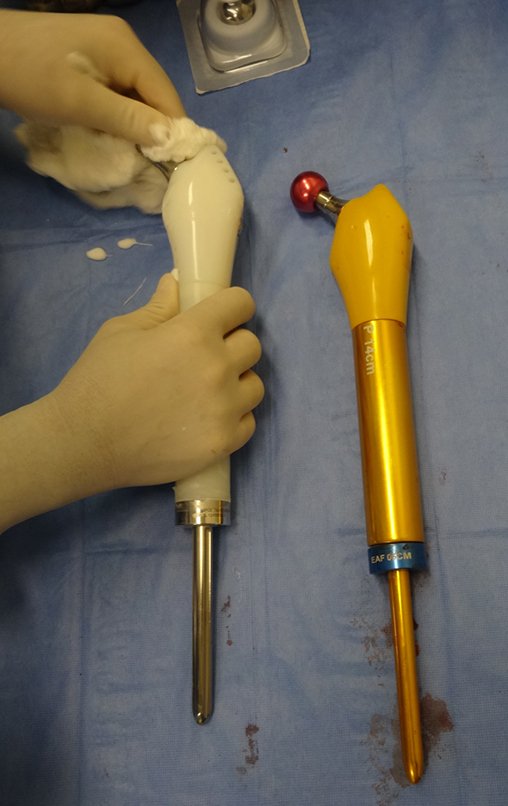
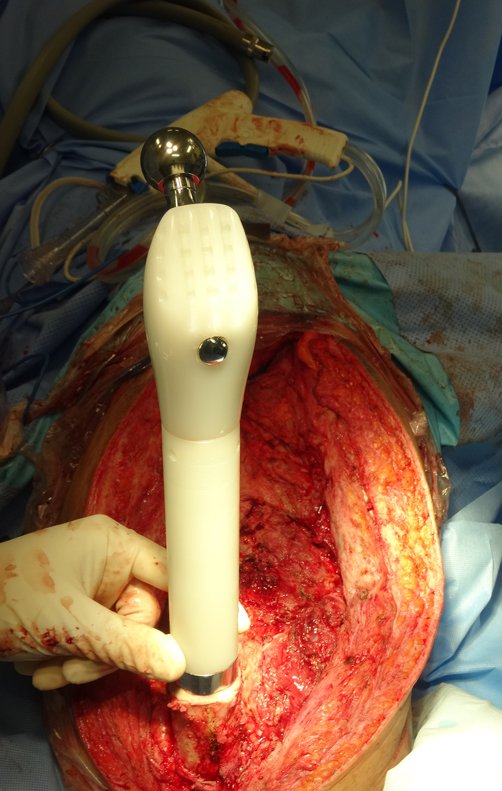
Esta endoprótese nada mais é do que um espaçador, com a vantagem de preencher de imediato o espaço morto e propiciando função imediata do membro operado, figuras 13 a 15.
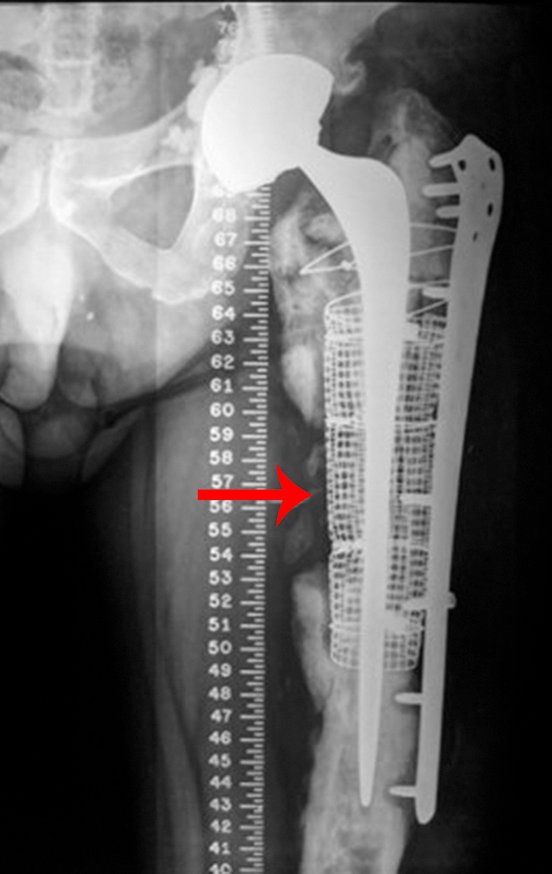
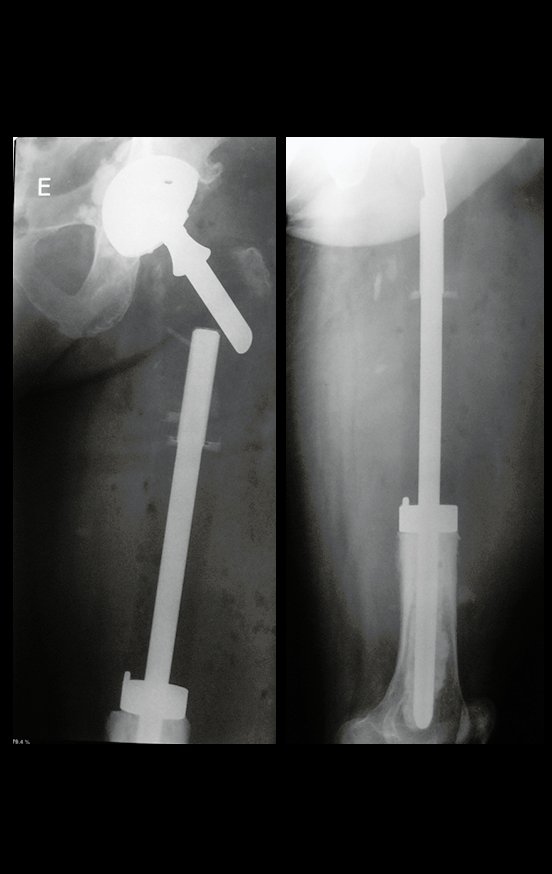
Radiografias do pré-operatório da revisão em um tempo cirúrgico, em abril de 2014, figuras 19 a 128.
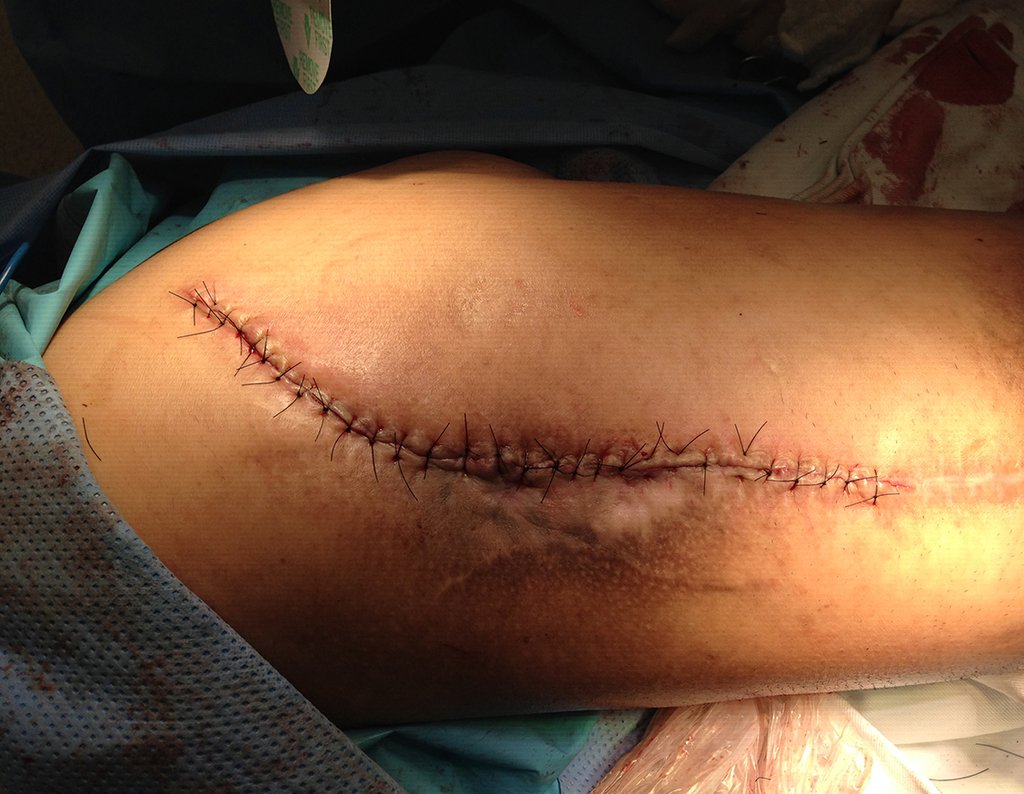
Cirurgia de revisão, 08 de abril de 2014, figuras 19 a 15.
Após o teste com a prótese de prova e a escolha dos módulos definitivos, passamos a cimentação dos componentes da endoprótese, figuras 42 a 53.
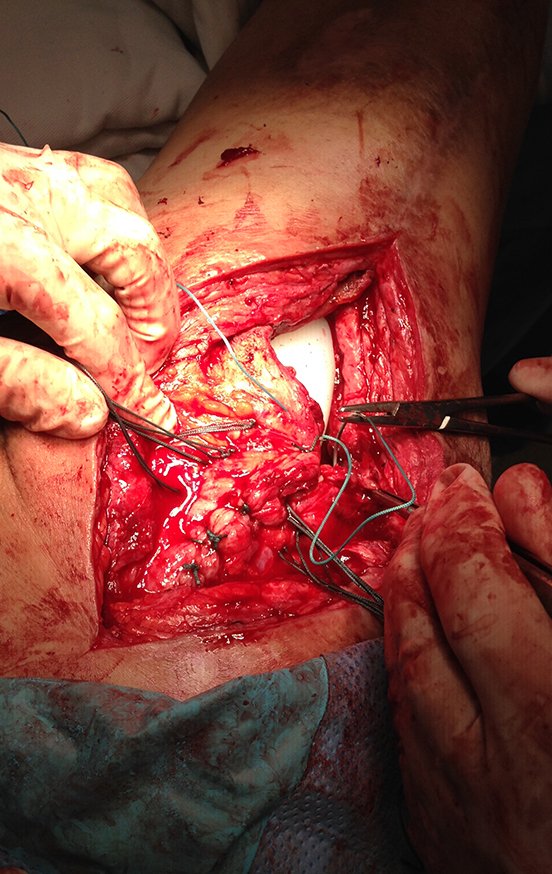
Ao redor de qualquer endoprótese ocorre a formação de uma fibrose consequente a reação de corpo estranho, resultando em espessa pseudo cápsula, formando um estojo, que praticamente isola esta endoprótese do organismo.
Os músculos e tendões, que foram inicialmente inseridos na prótese com fios de ethibond, acabam por se aderirem definitivamente nesta pseudo cápsula. Esta pseudo cápsula apresenta um revestimento de epitélio sinovial secretor de líquido, o qual acaba por revestir a endoprótese. Esta fibrose reacional da pseudo cápsula, pode atingir 5 mm de espessura.
Nas revisões e mesmo em cirurgias com grande descolamento muscular pode ocorrer aumento do espaço morto, resultando na formação de excesso deste líquido sinovial, que aumenta o ¨estojo¨ que envolve a prótese.
Este aumento de volume, associado à fraqueza da musculatura abdutora, pode facilitar a luxação do quadril.
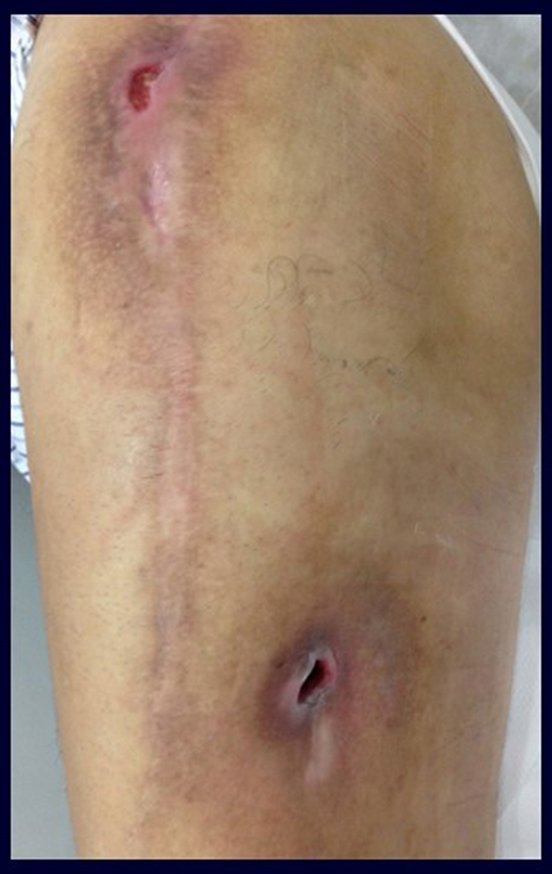
Em 15 maio de 2014, após um mês da cirurgia, o paciente retornou com aumento de volume da coxa, sem febre, sem calor local, com clínica de excesso de conteúdo líquido ao redor da prótese.
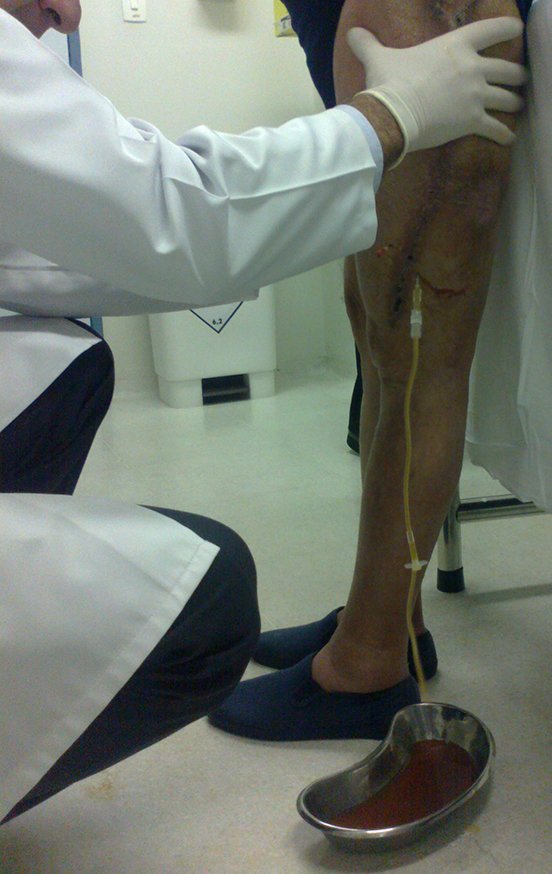
Este líquido, quando em excesso, deve ser drenado. Por vezes é necessário mais de um procedimento.
Deve ser feito com toda a assepsia, empregando-se agulha de grande calibre e esvaziando-se o máximo possível aquele conteúdo, figuras 62 a 64.
Uma nova drenagem foi realizada por punção, em 28/05/2015, após duas semanas.
O paciente já deambulava com andador e não apresentou recorrência da infecção, figuras 65 a 67.
Vídeo 1: Paciente deambulando com andador após dois meses da revisão.
Em junho de 2014 realizou movimento de hiperflexão e rotação interna, ao sentar-se em vaso sanitário baixo, apresentando luxação do quadril. Foi realizada redução incruenta e reorientamos novamente quanto aos movimentos que facilitam a luxação, pois apresentava uma grande hipotrofia do médio glúteo, o que dificultava ainda mais a estabilização da prótese.
Novo episódio de luxação em julho de 2014, após três meses da cirurgia. Realizamos manobras de redução sob radioscopia, sem necessidade de sedação e obtínhamos fácil redução e também fácil deslocamento, confirmando a incapacidade de contenção do quadril reduzido, devido à insuficiência da musculatura abdutora e a cabeça femoral que utilizamos, de tamanho pequeno, figuras 65 a 67.
Não havíamos trocado o acetábulo na cirurgia anterior, mantendo uma cabeça menor que era a medida do acetábulo anterior, o que também poderia estar contribuindo para a instabilidade.
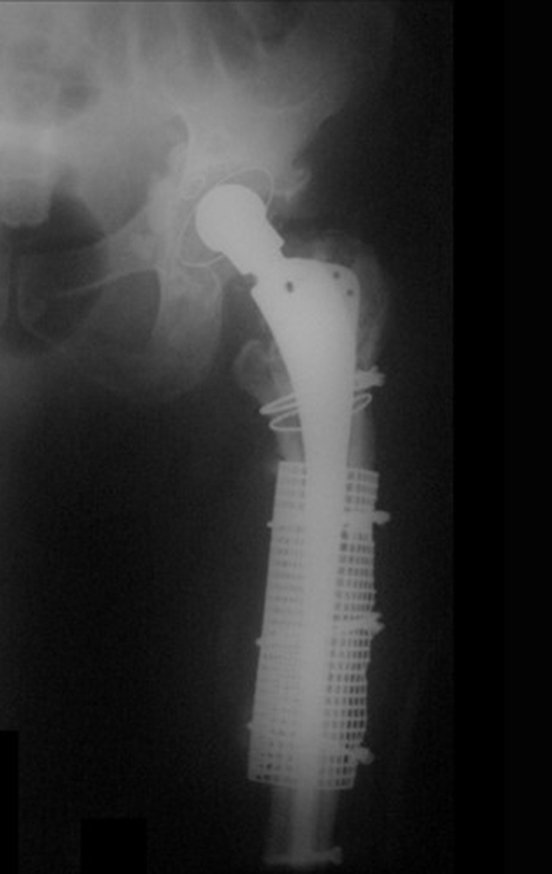
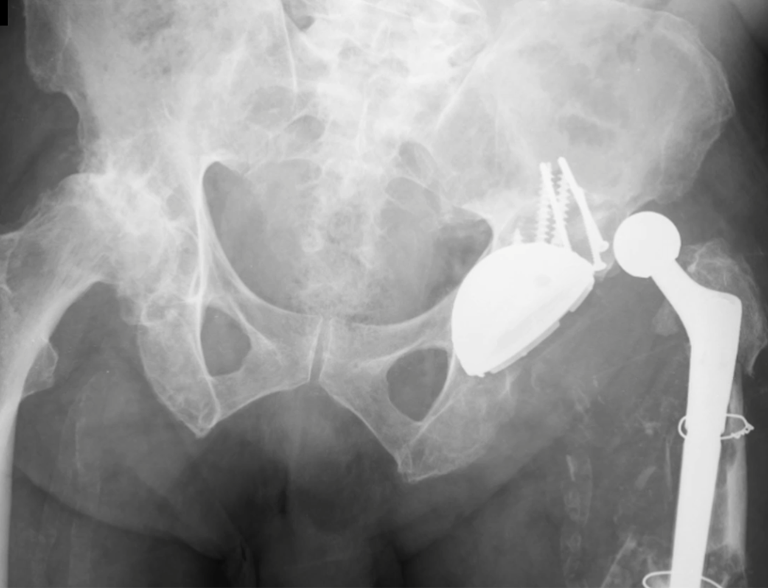
Decidimos por re-intervenção com substituição do acetábulo para um módulo constrito, empregando também uma cabeça maior.
O paciente evoluiu bem, sem intercorrência, sendo avaliado após um ano, figuras 83 a 86.
Vídeo 2: Paciente caminhando com trendelenburg, após um ano da última cirurgia, acetábulo bloqueado, para suprir a insuficiência de médio glúteo.
Vídeo 3: Paciente andando sem apoio, apesar do trendelemburg, após um ano, em 27/07/2015.
Até a presente data de 02 de abril de 2017, o paciente encontra-se bem, deambulando com discreta claudicação devido ao trendelemburg, sem nenhuma intercorrência, após três anos da última cirurgia.
Autor: Prof. Dr. Pedro Péricles Ribeiro Baptista
Oncocirurgia Ortopédica do Instituto do Câncer Dr. Arnaldo Vieira de Carvalho
Consultório: Rua General Jardim, 846 – Cj 41 – Cep: 01223-010 Higienópolis São Paulo – S.P.
Fone:+55 11 3231-4638 Cel:+55 11 99863-5577 Email: drpprb@gmail.com