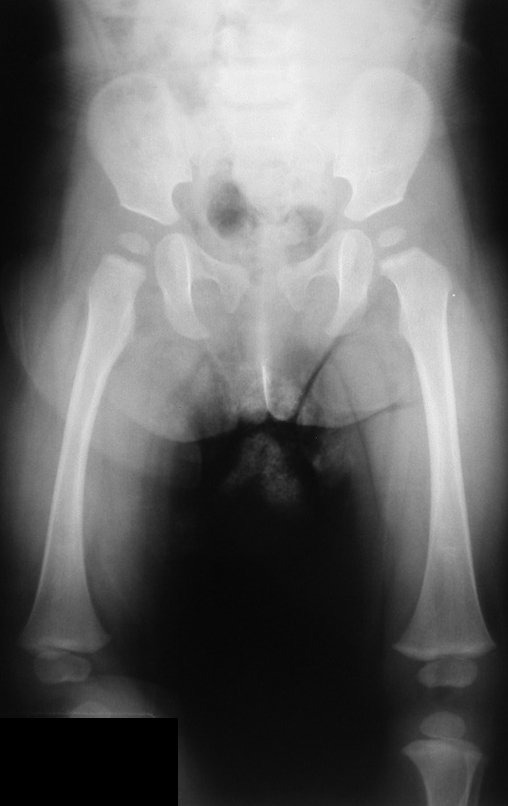
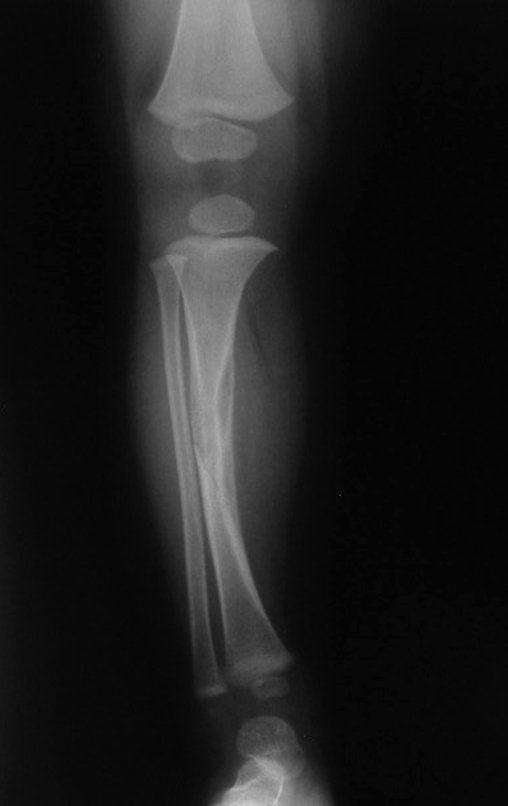
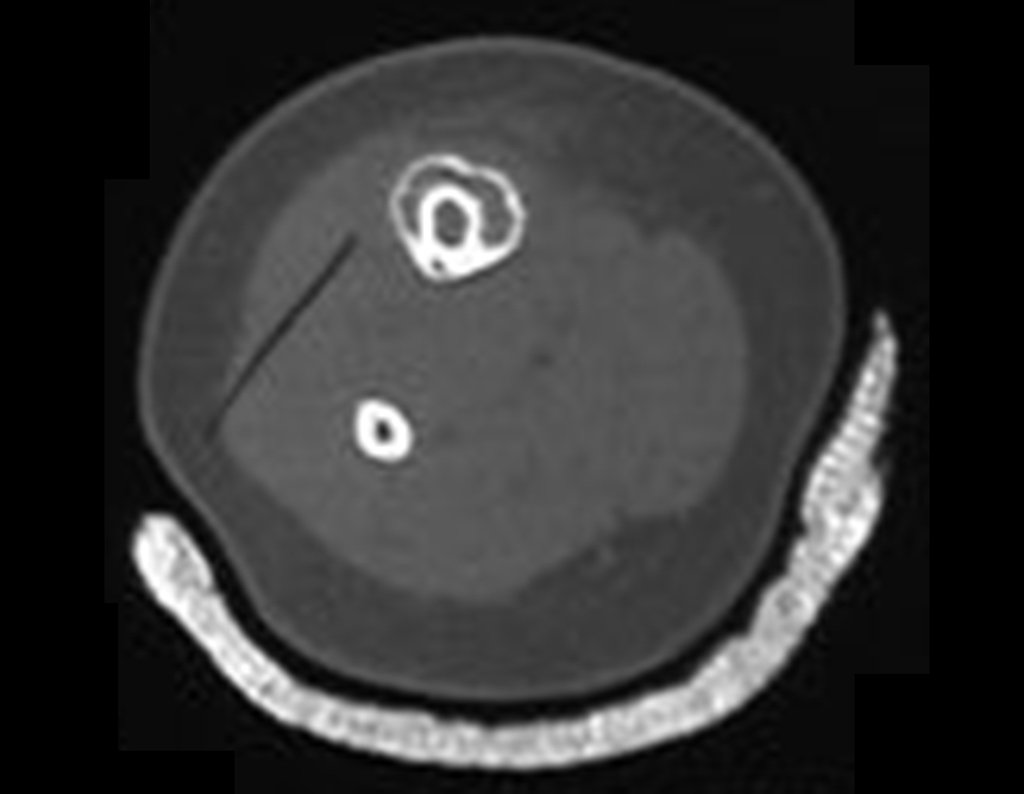
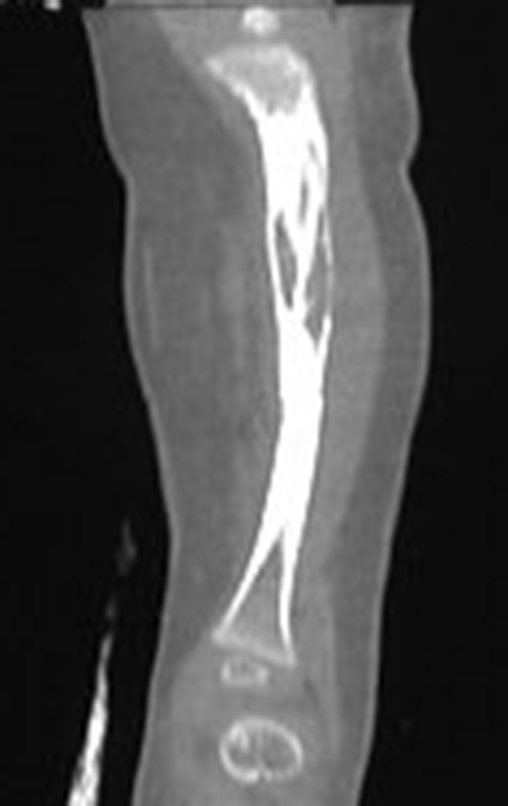
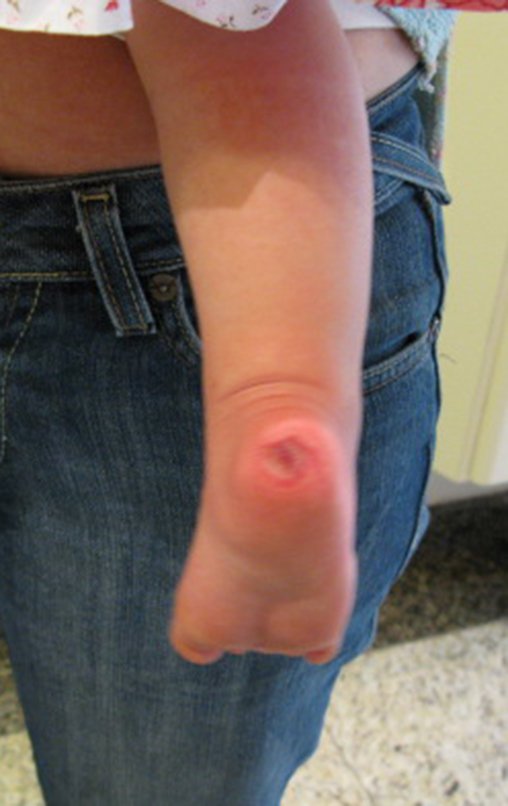
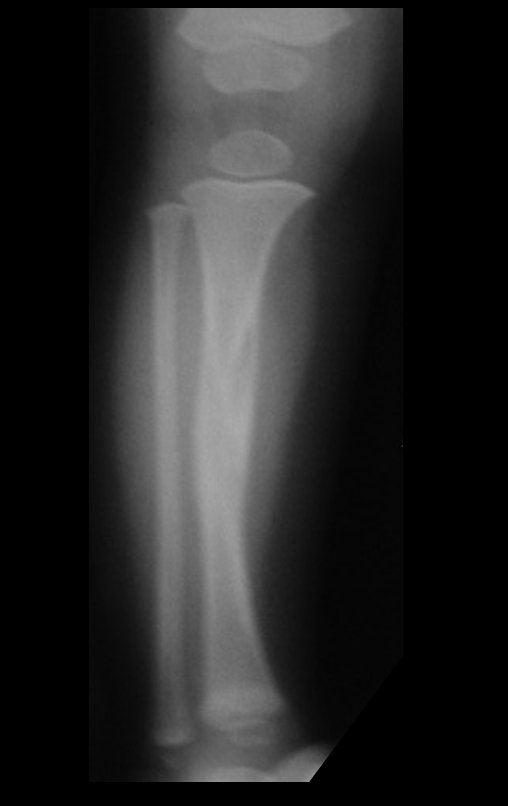
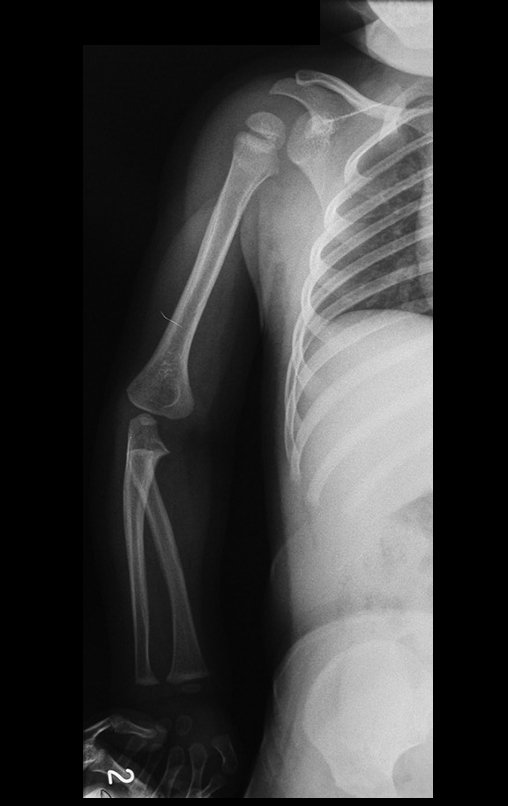
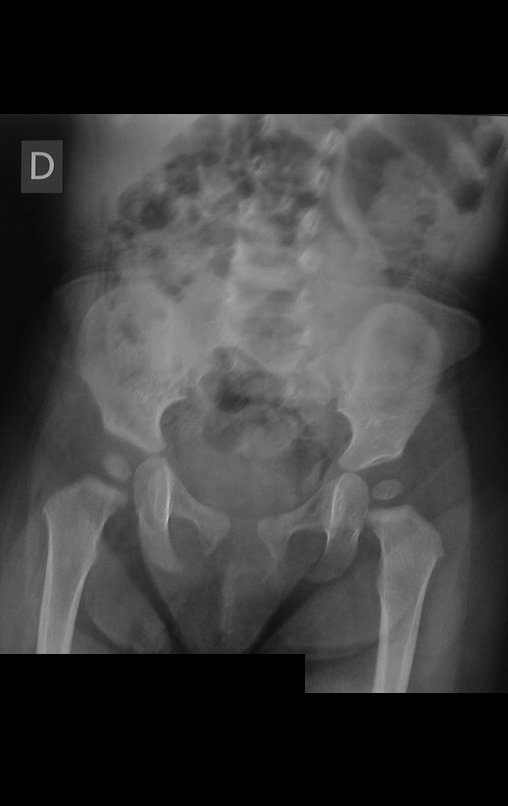
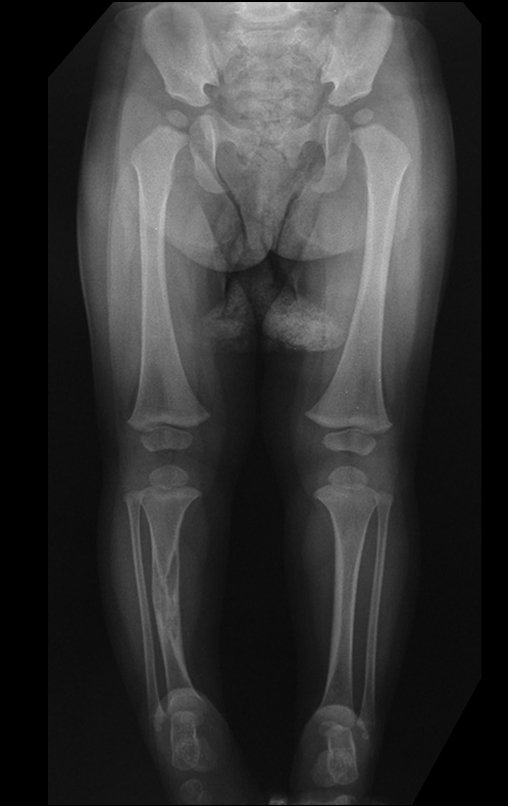
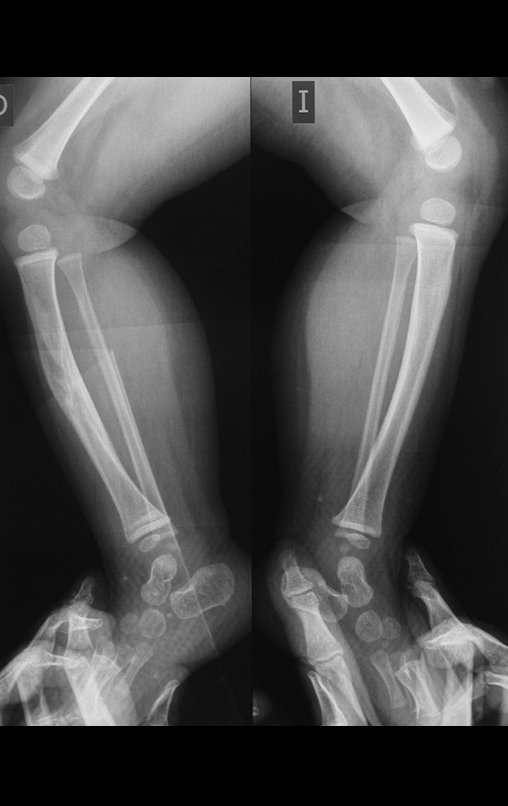
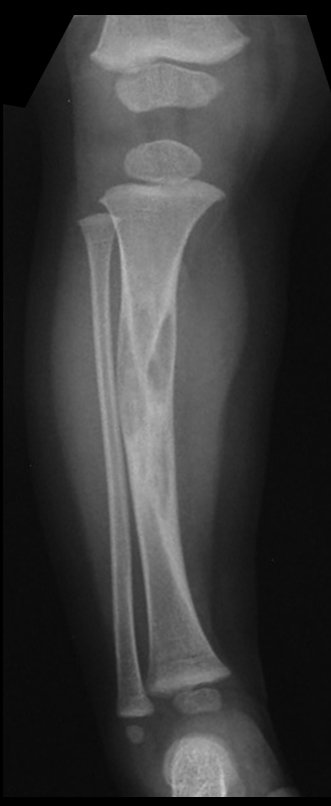
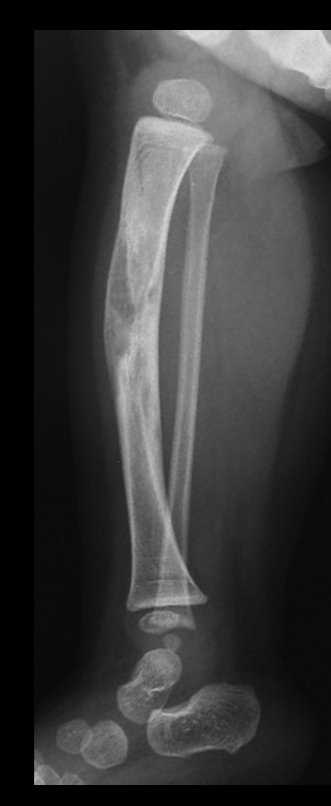
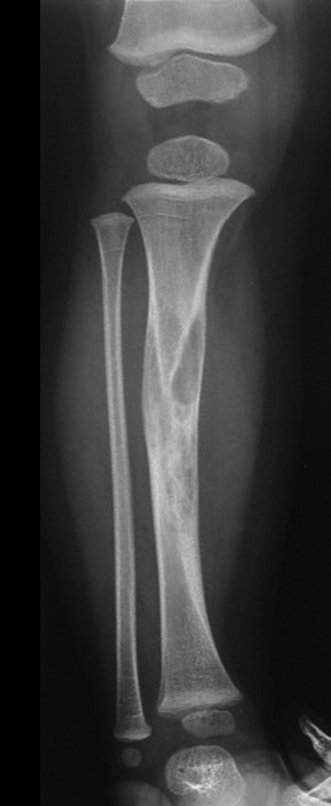
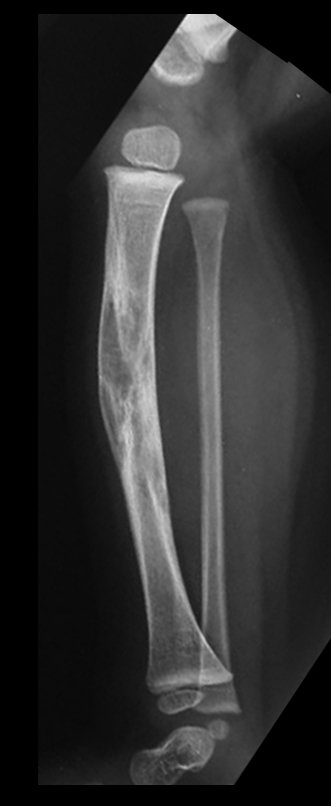
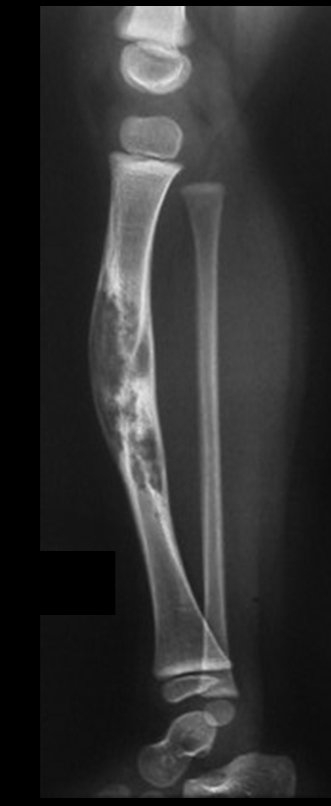
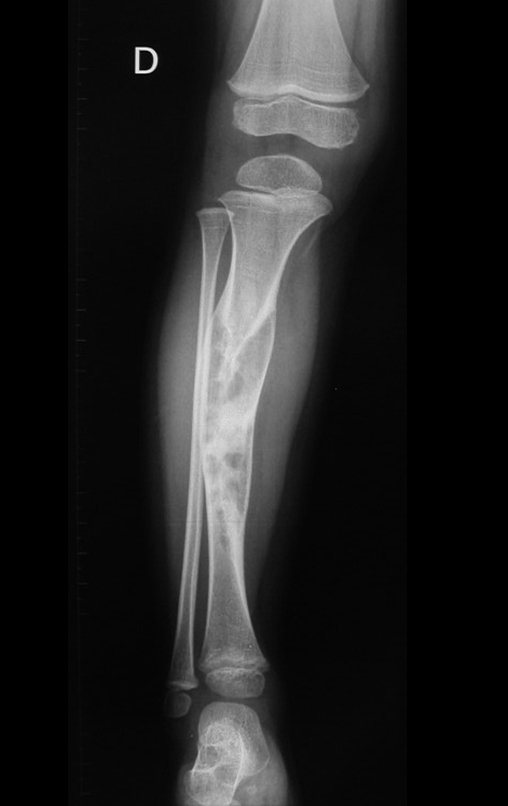
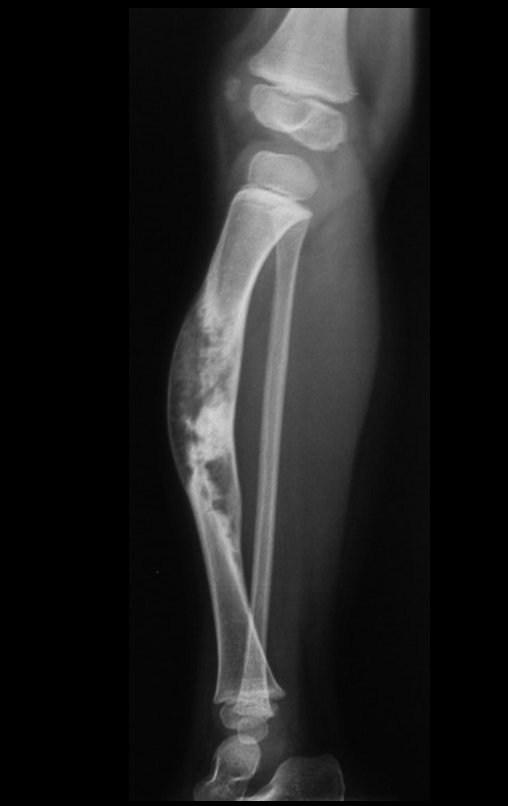
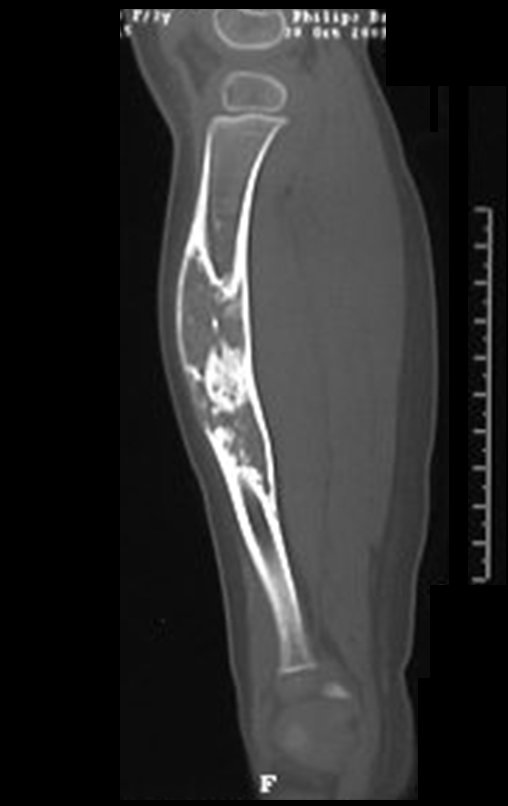
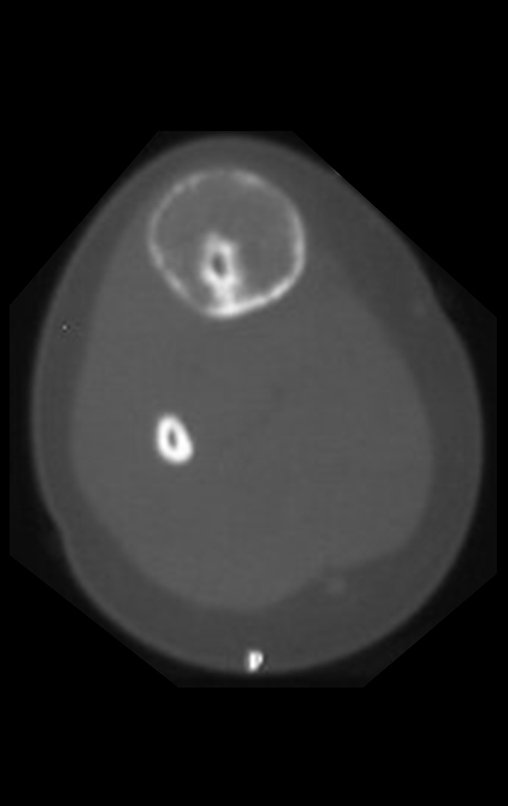
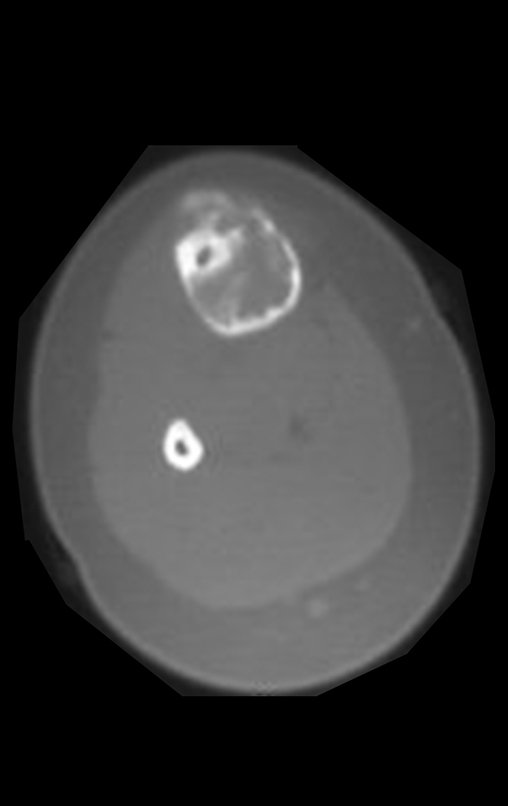
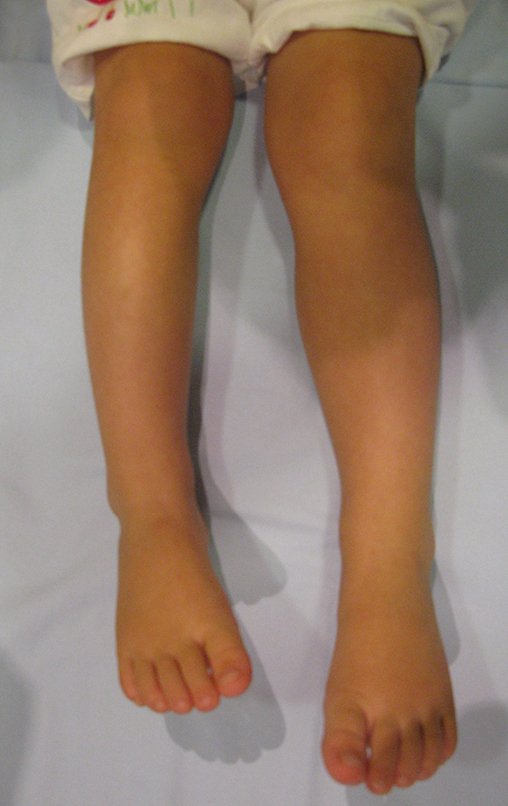
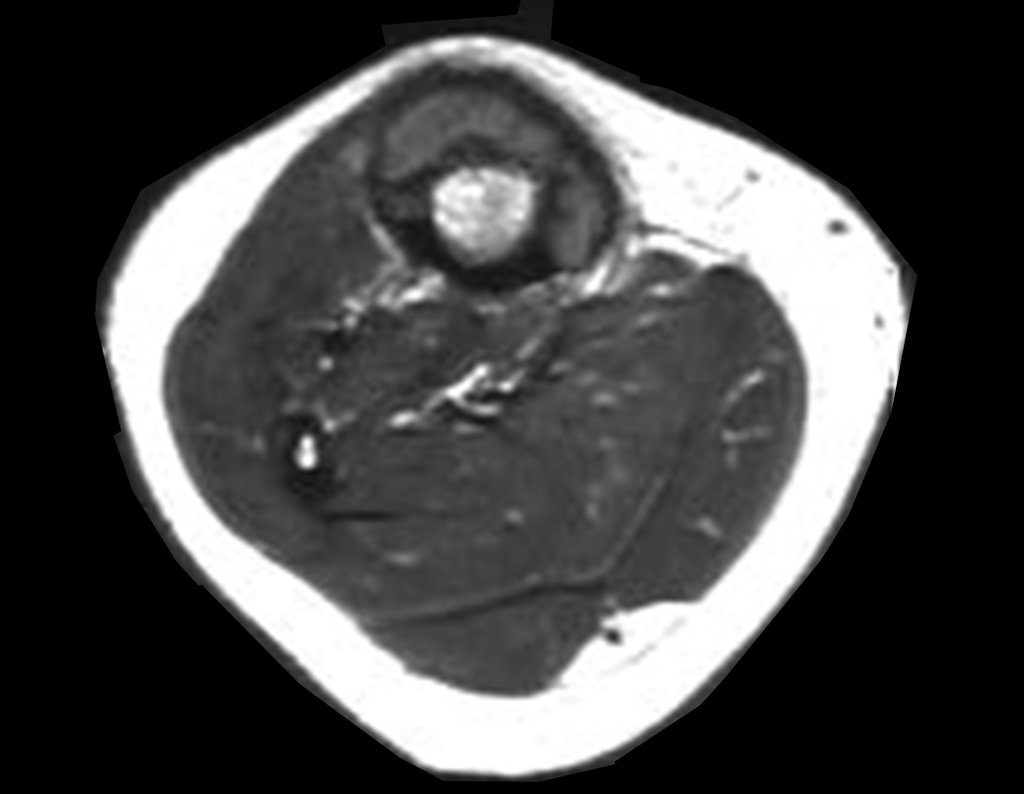
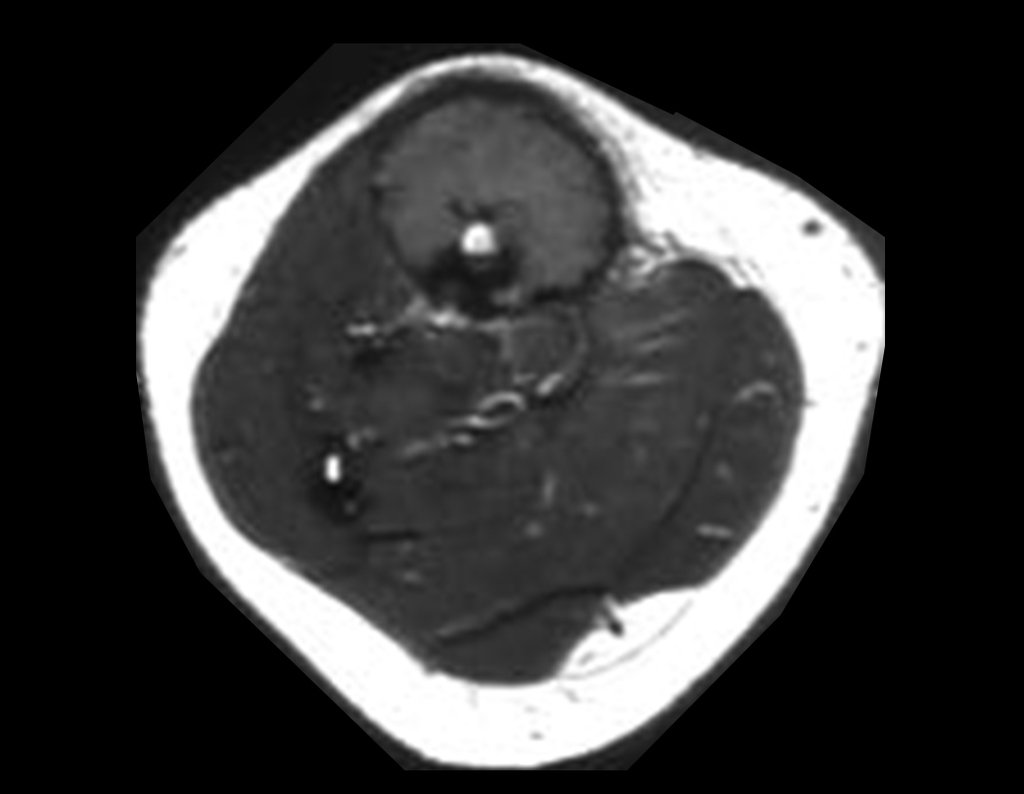
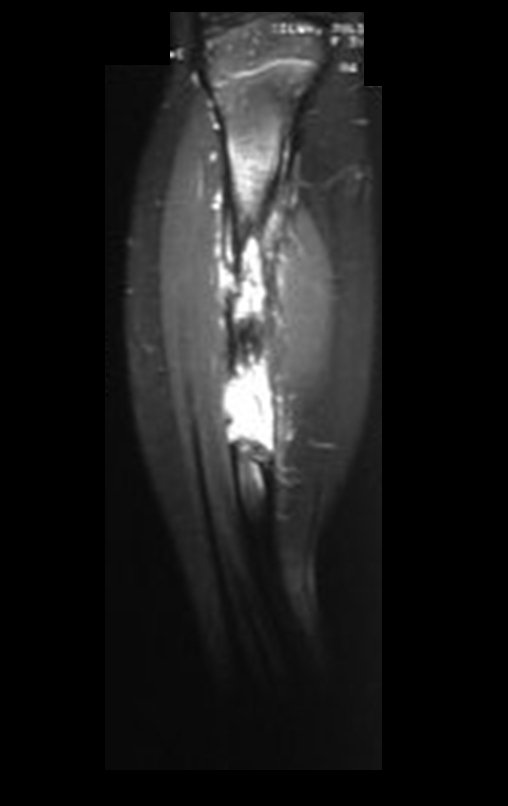
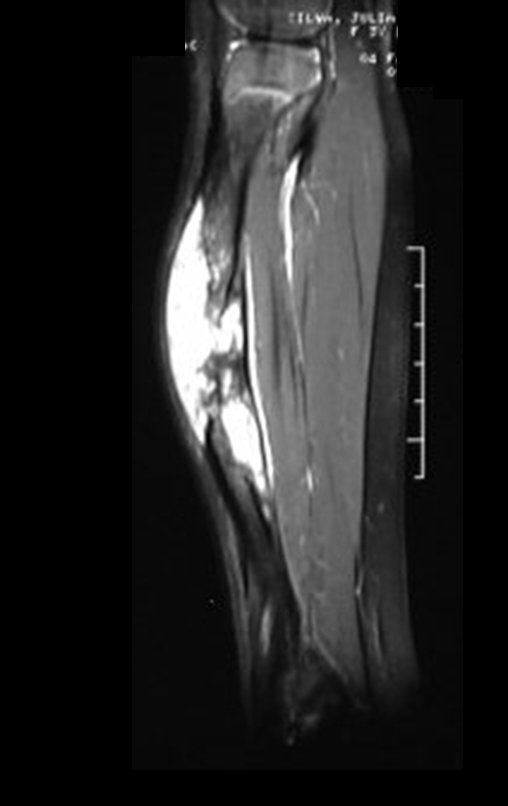
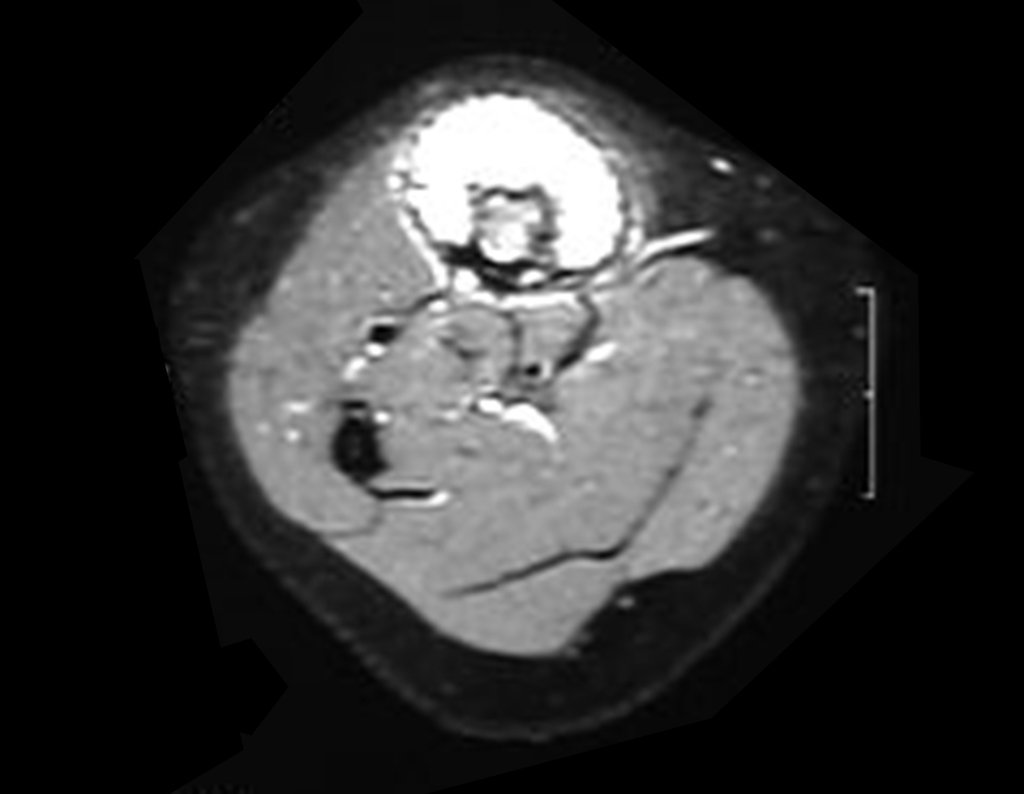
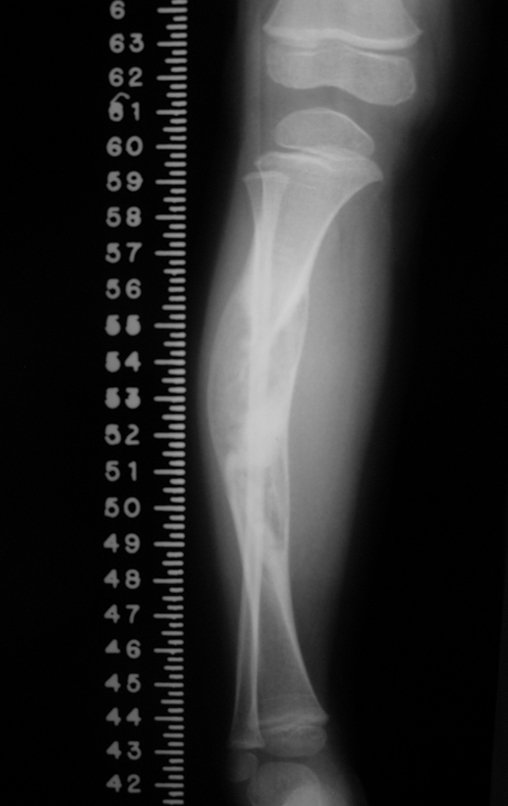
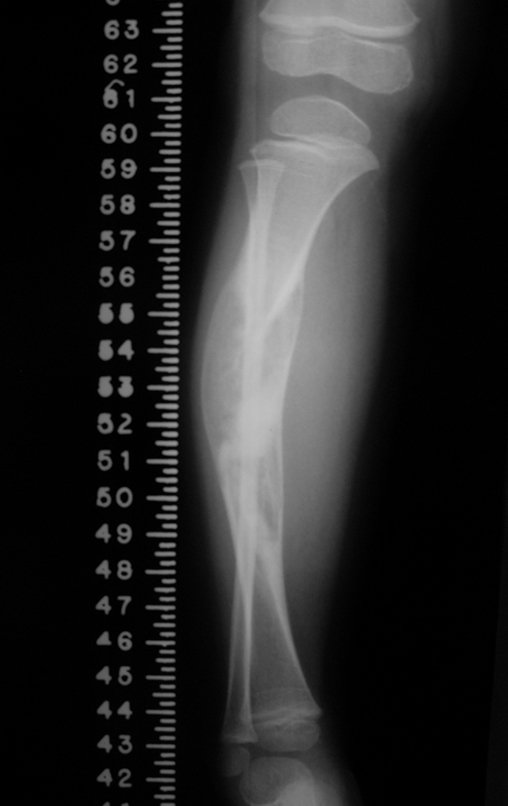
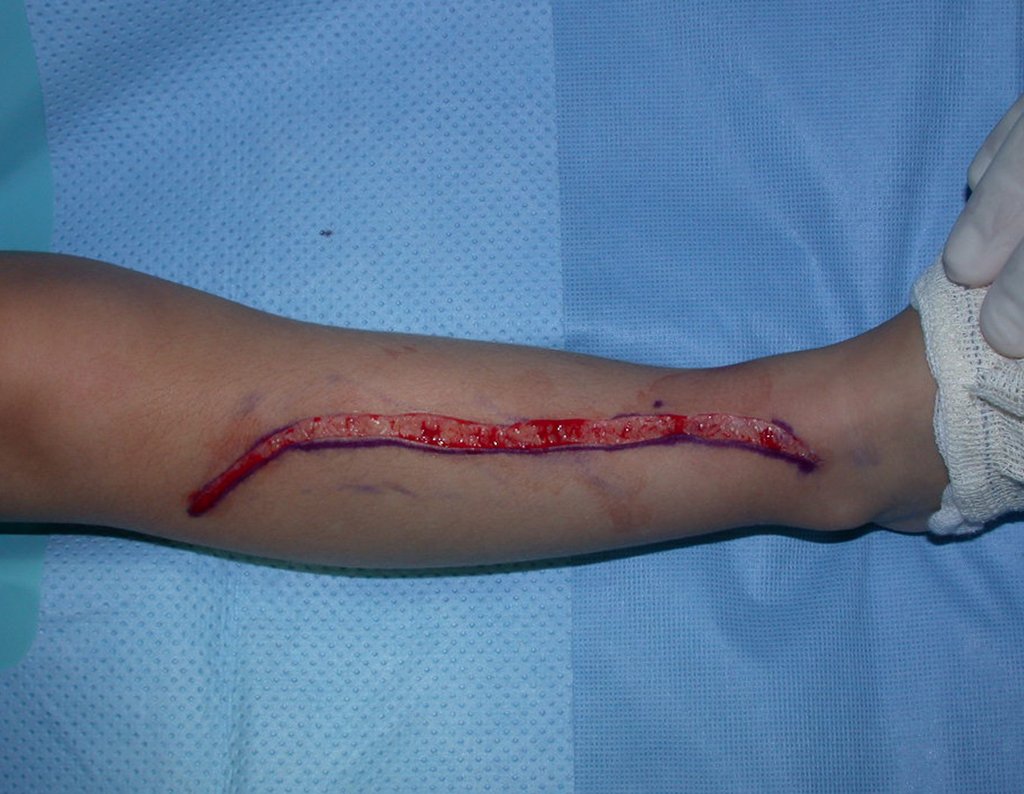
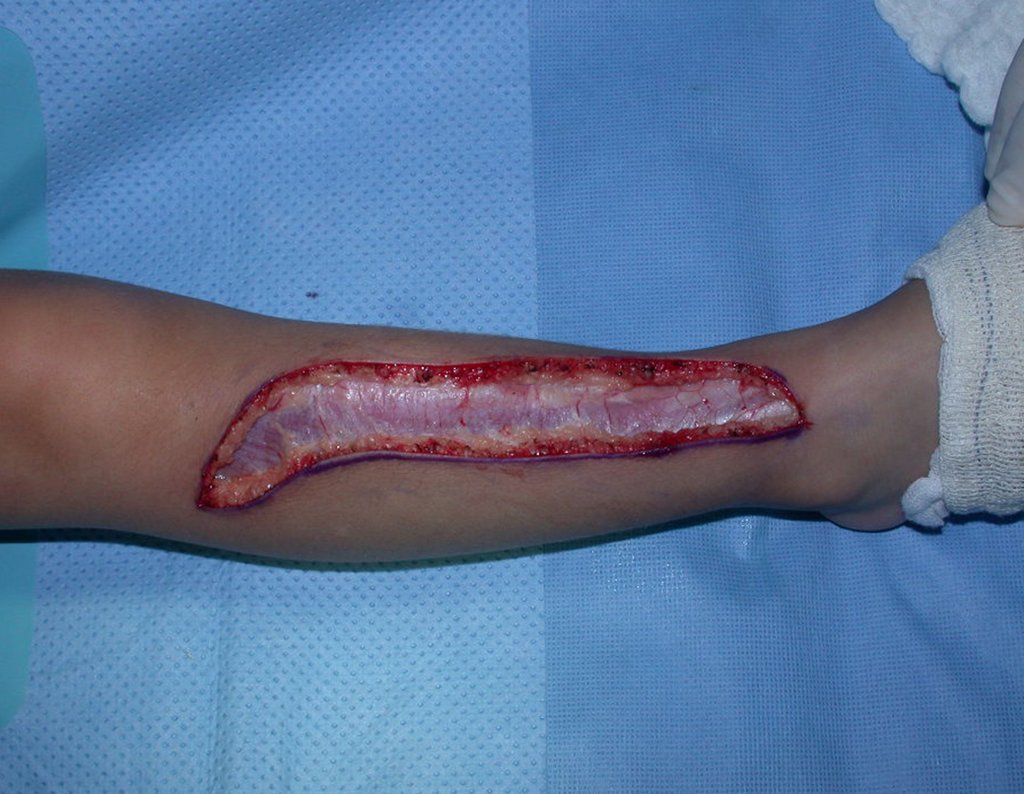
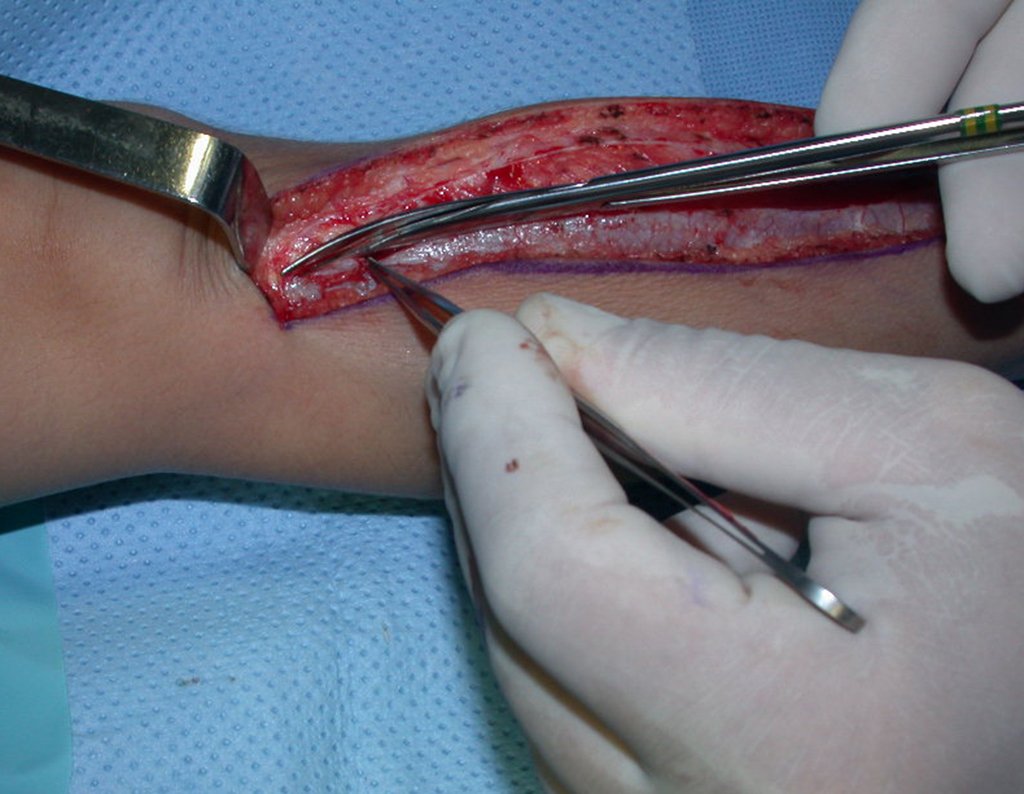
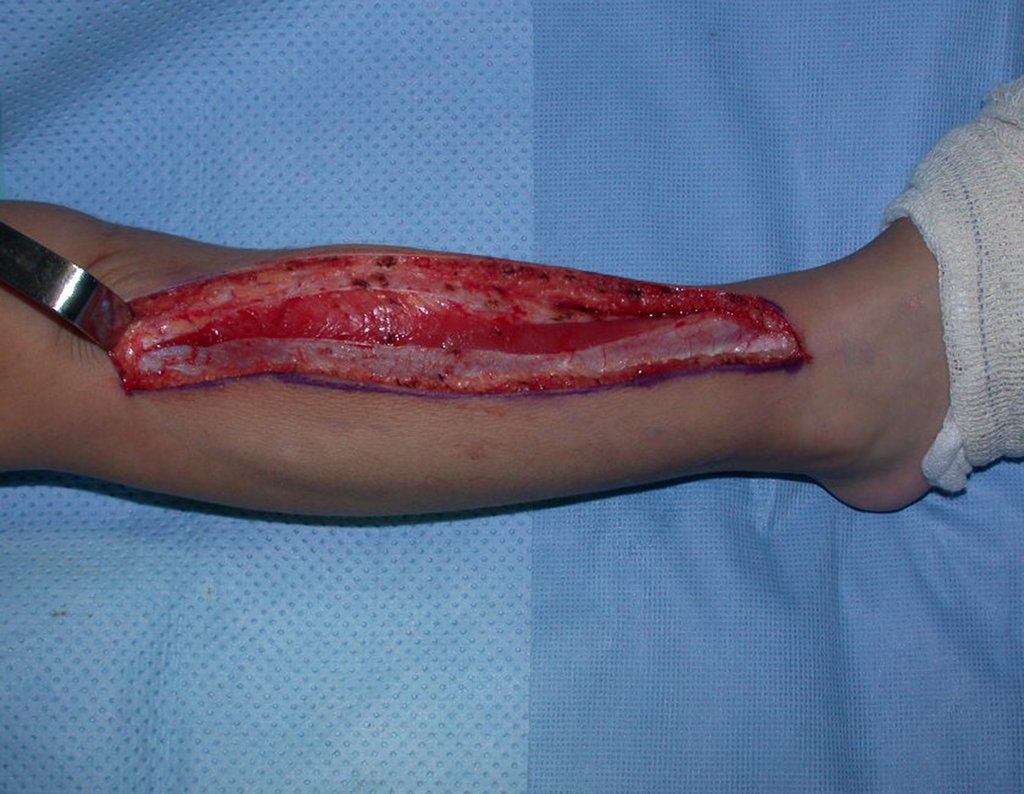
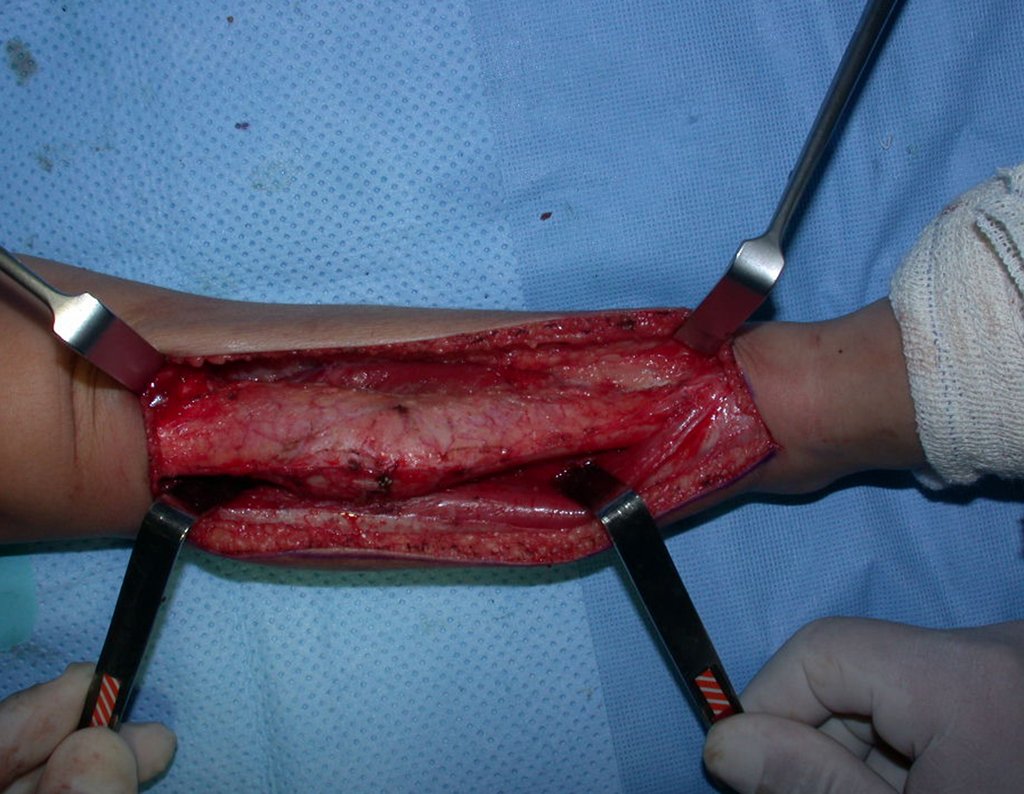
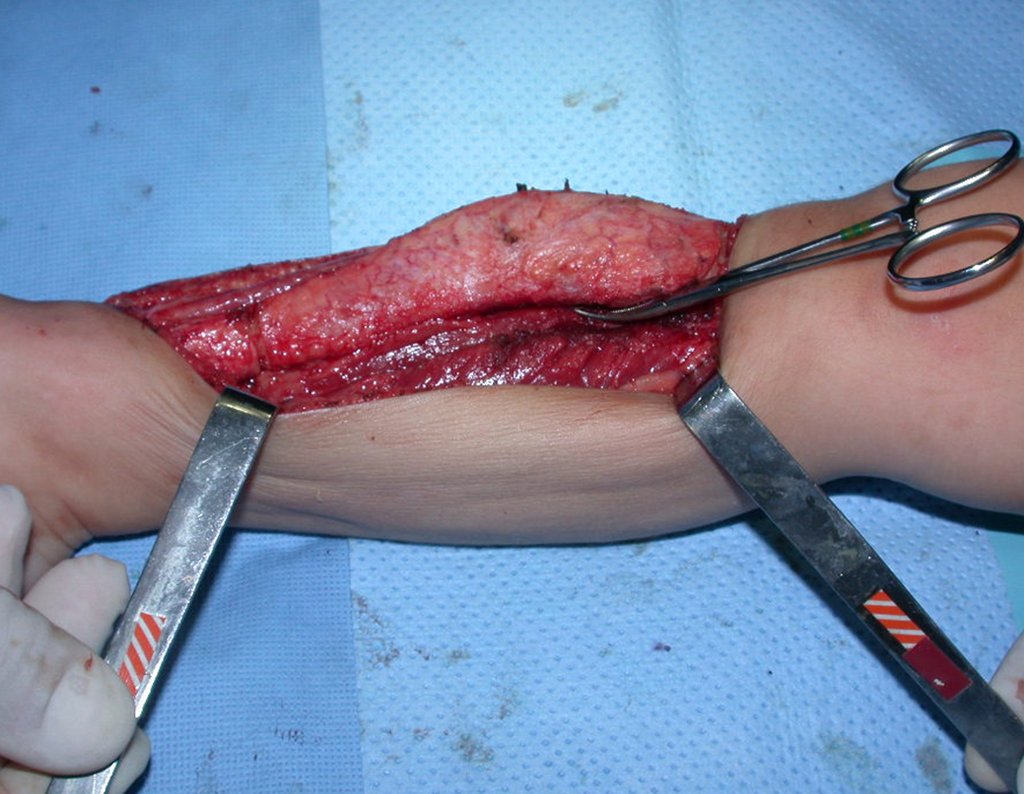
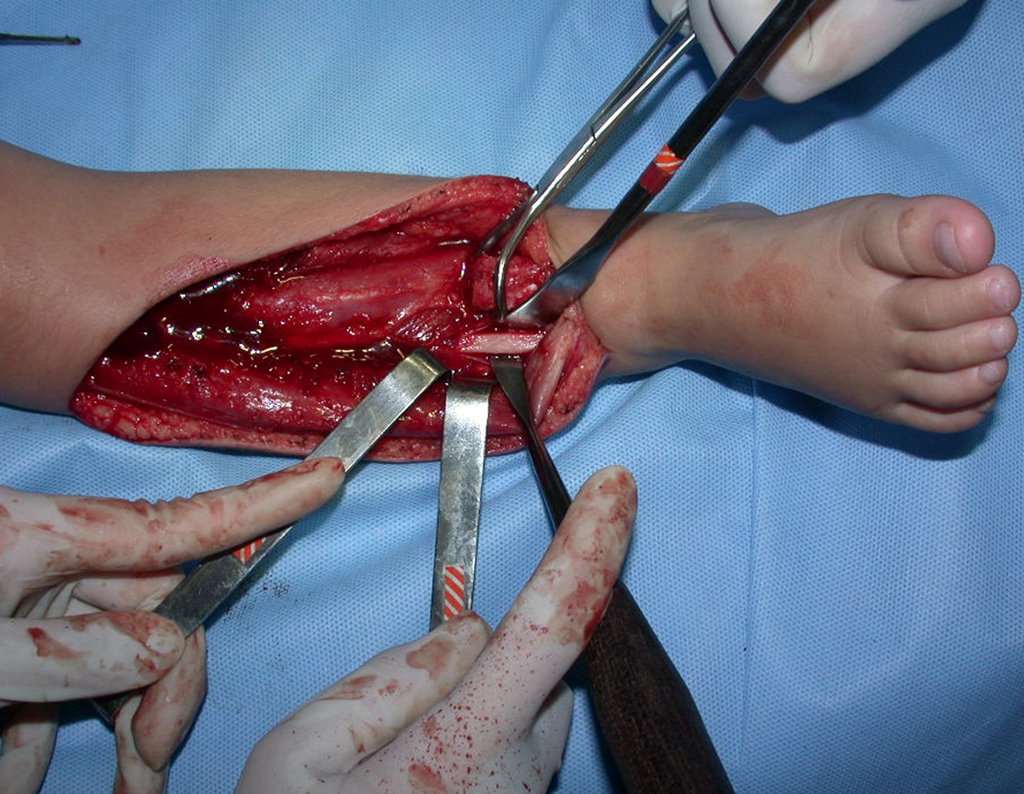
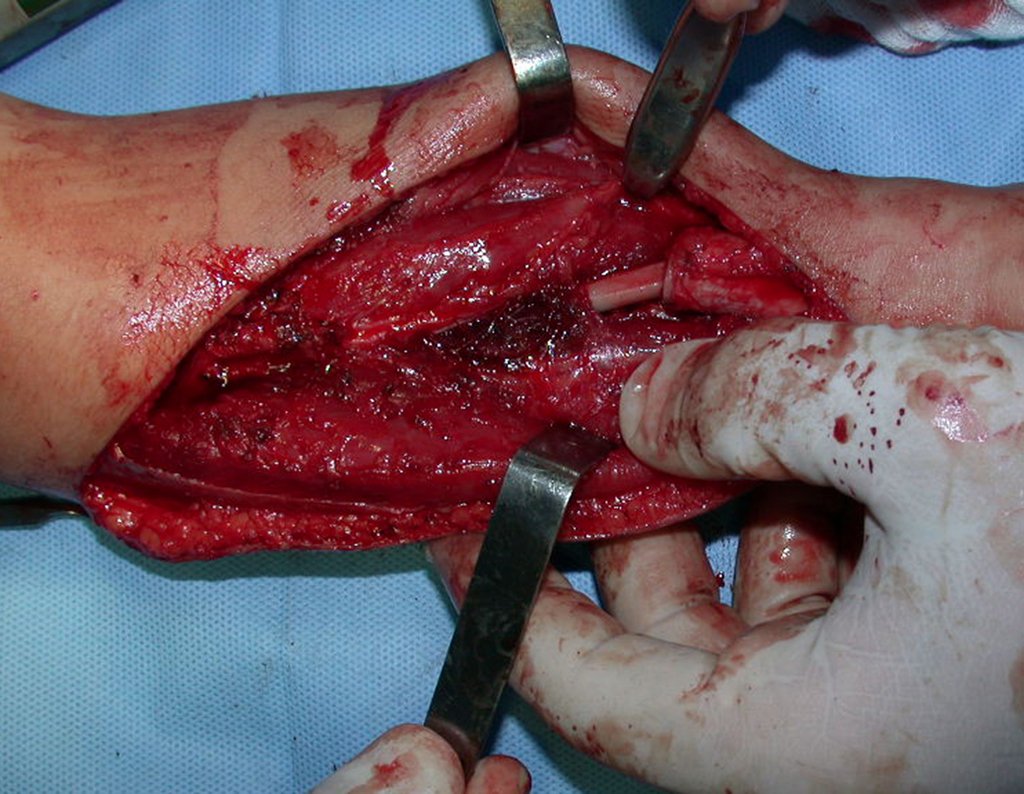
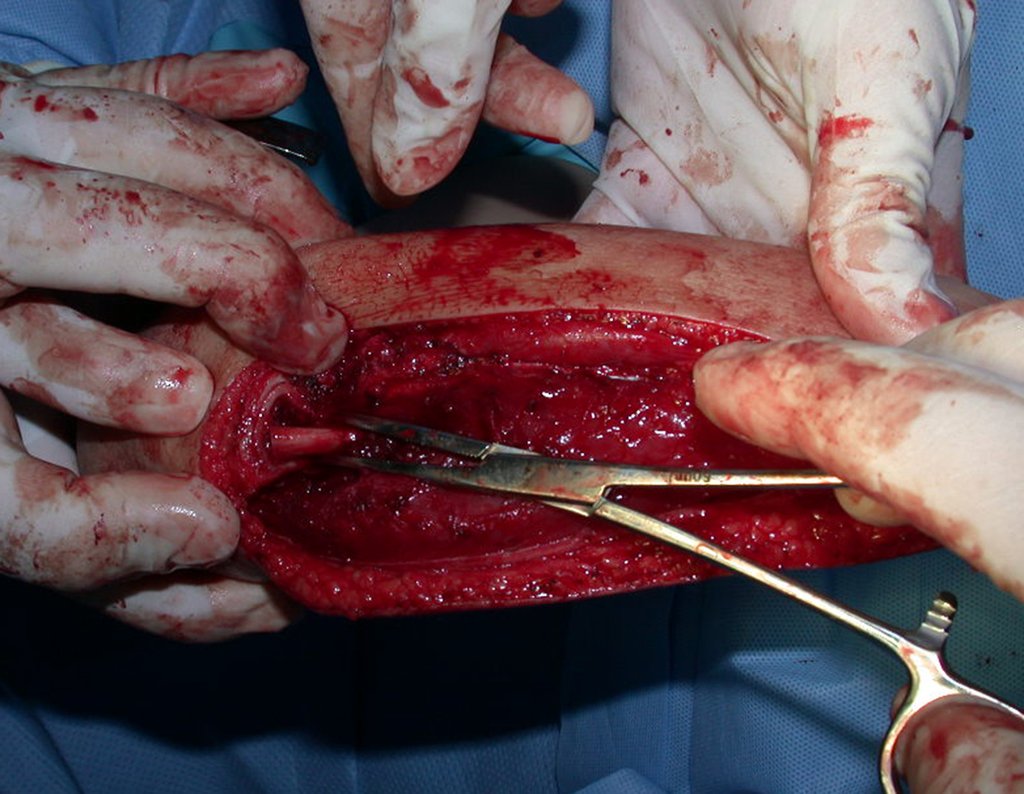
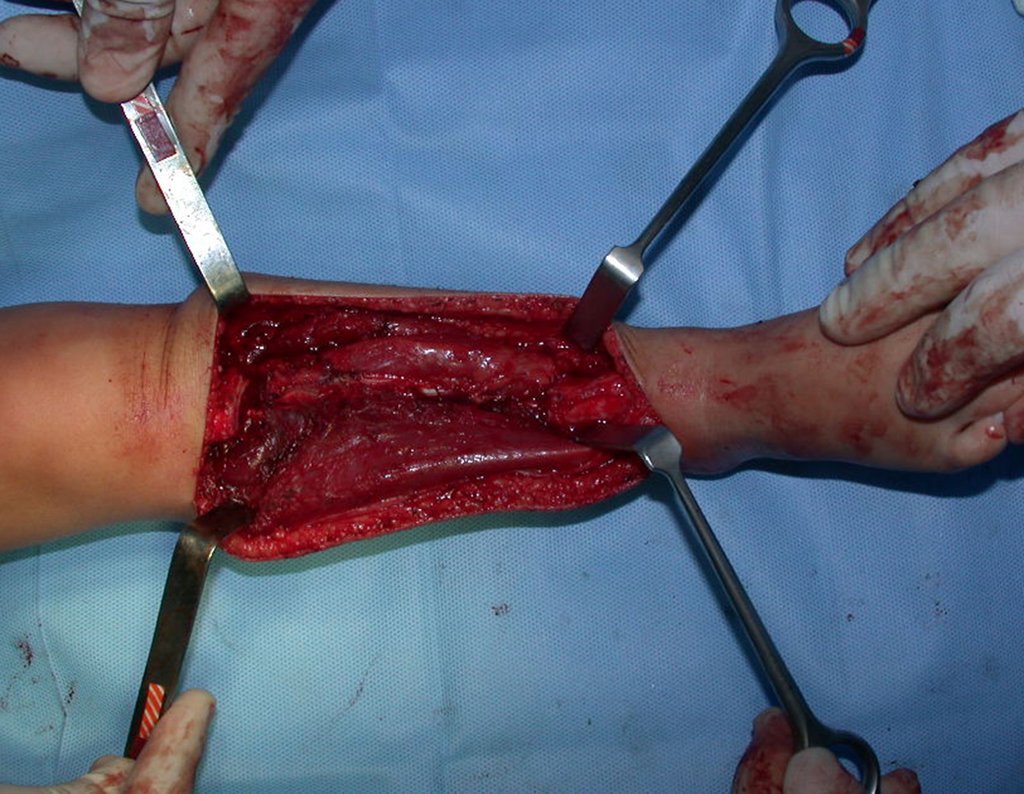
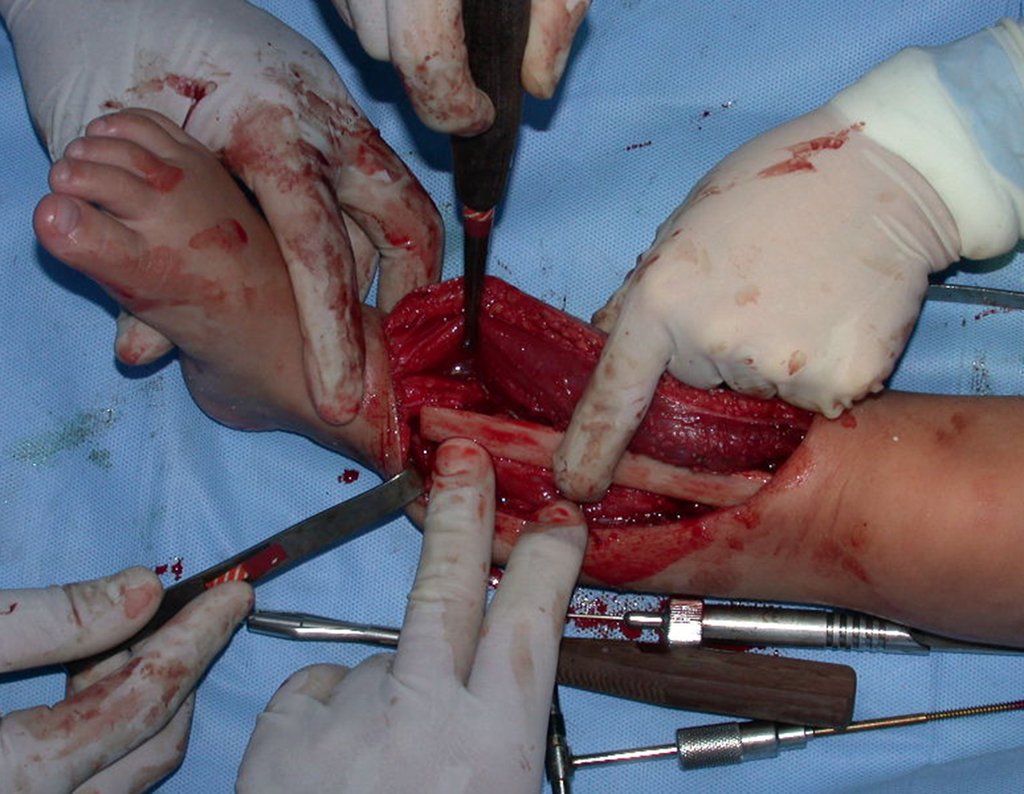
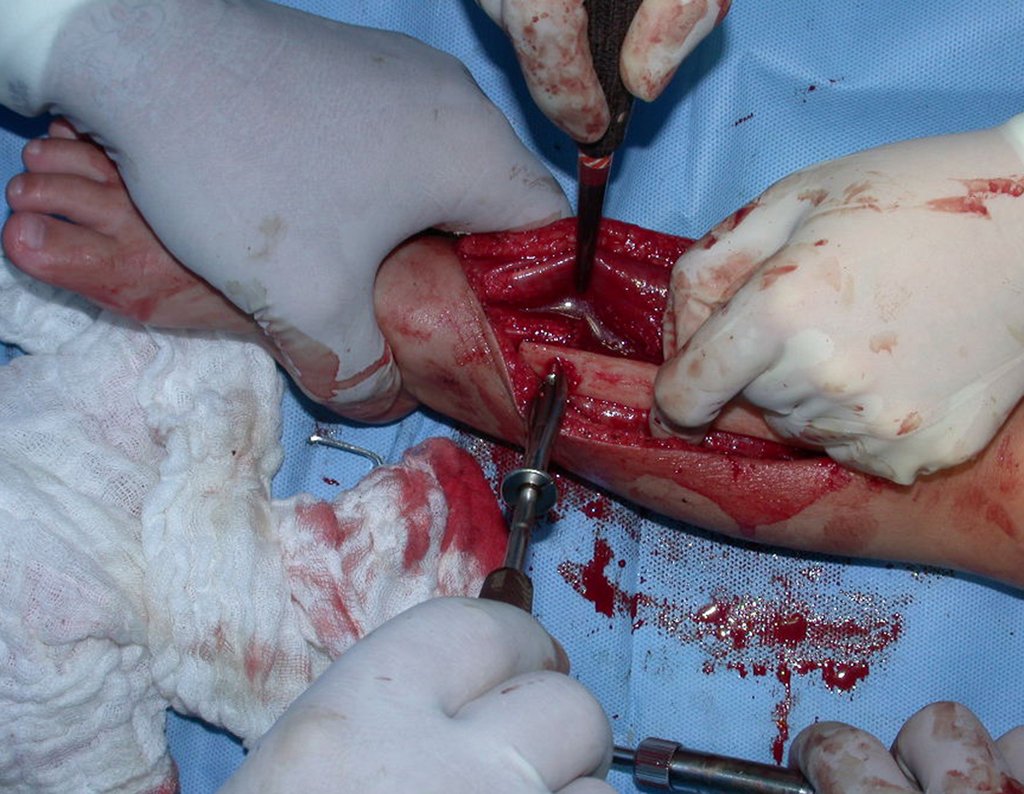
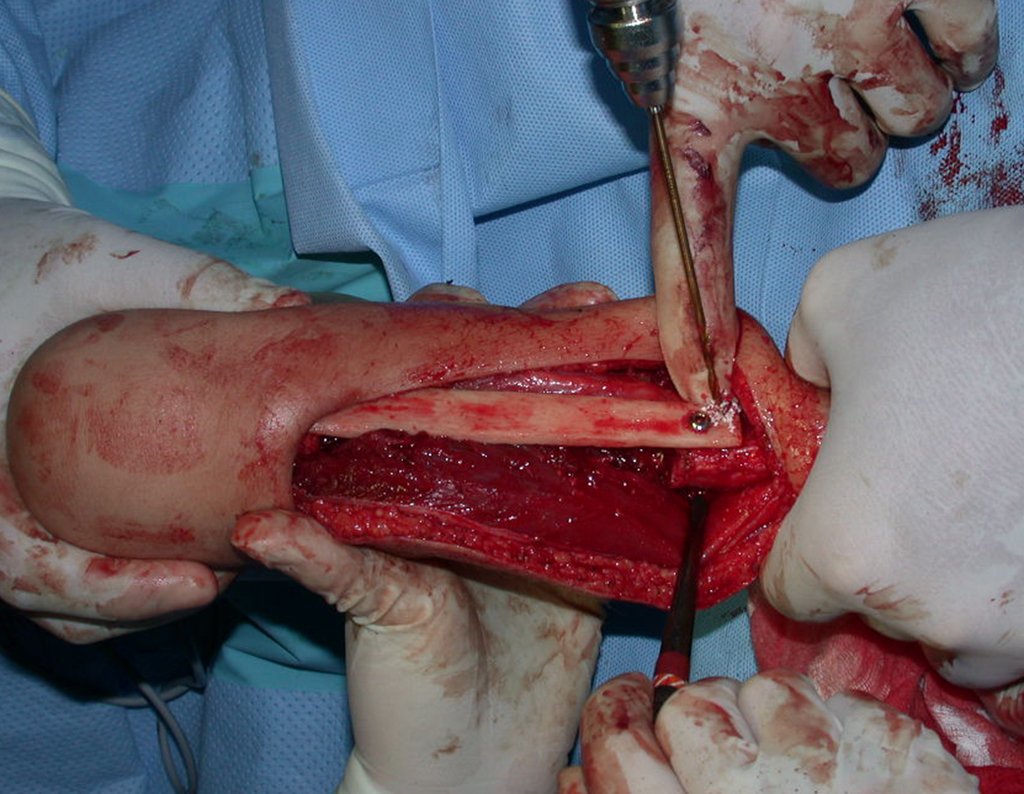
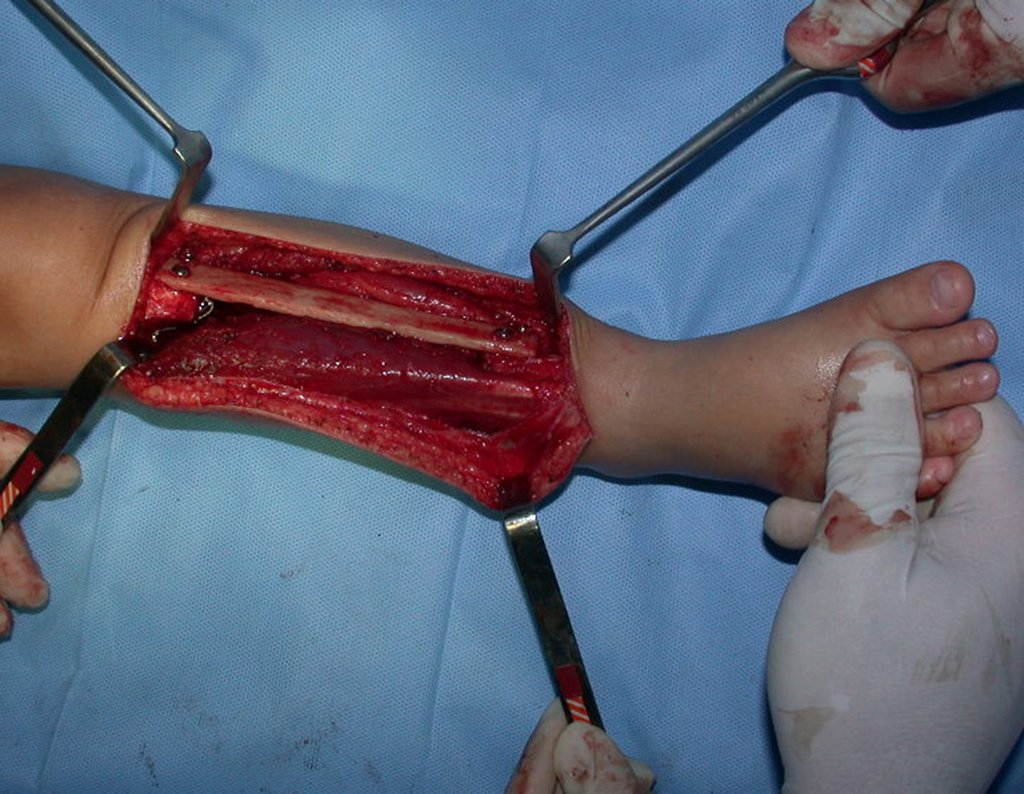
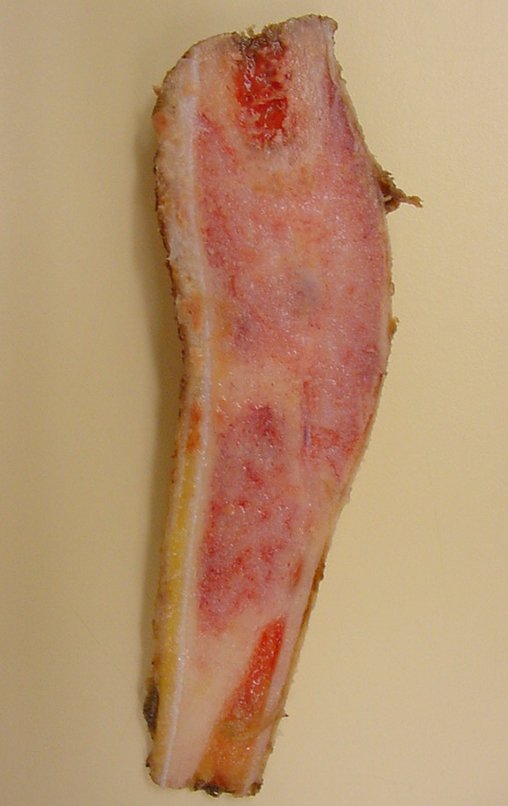
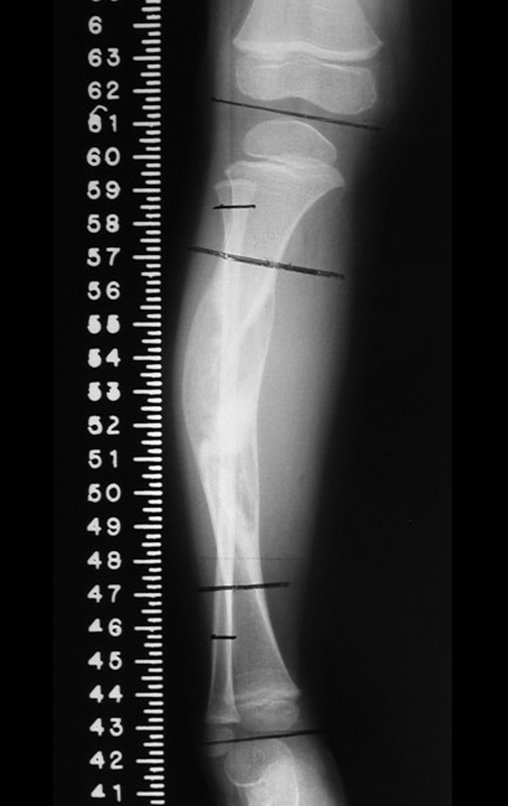
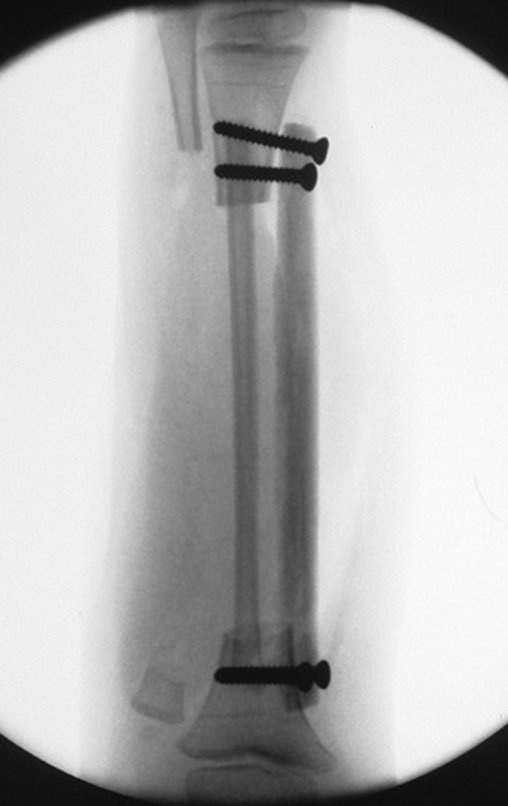
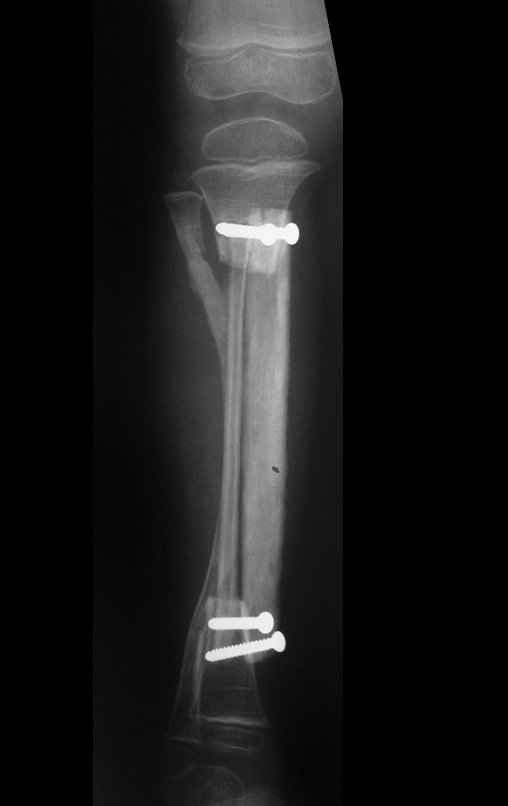
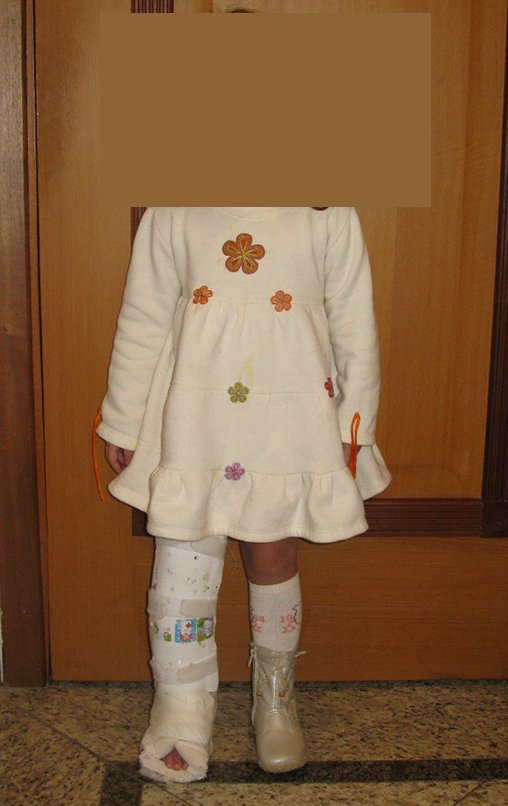
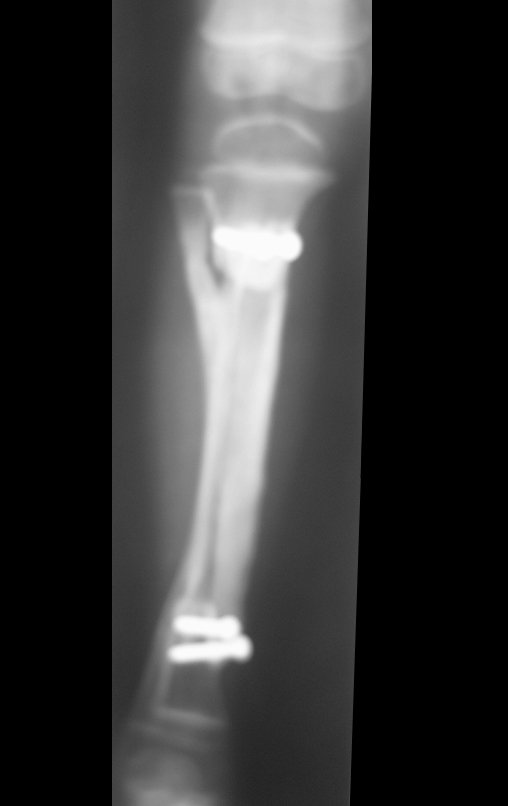
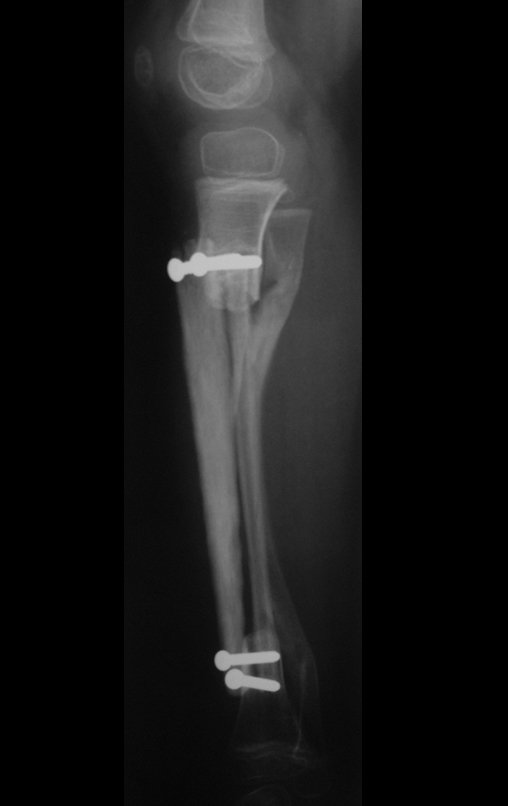
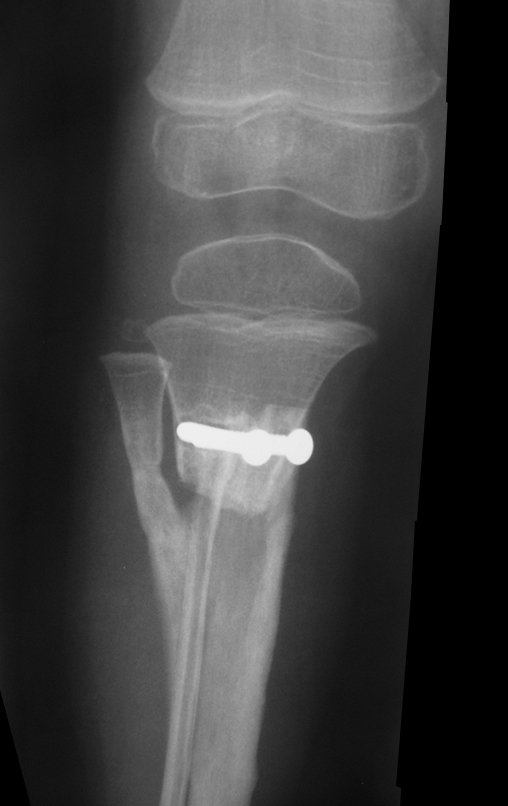
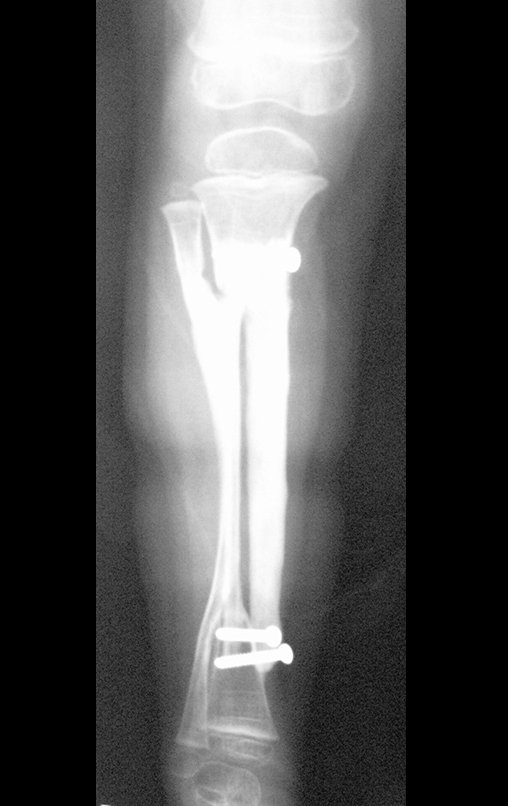
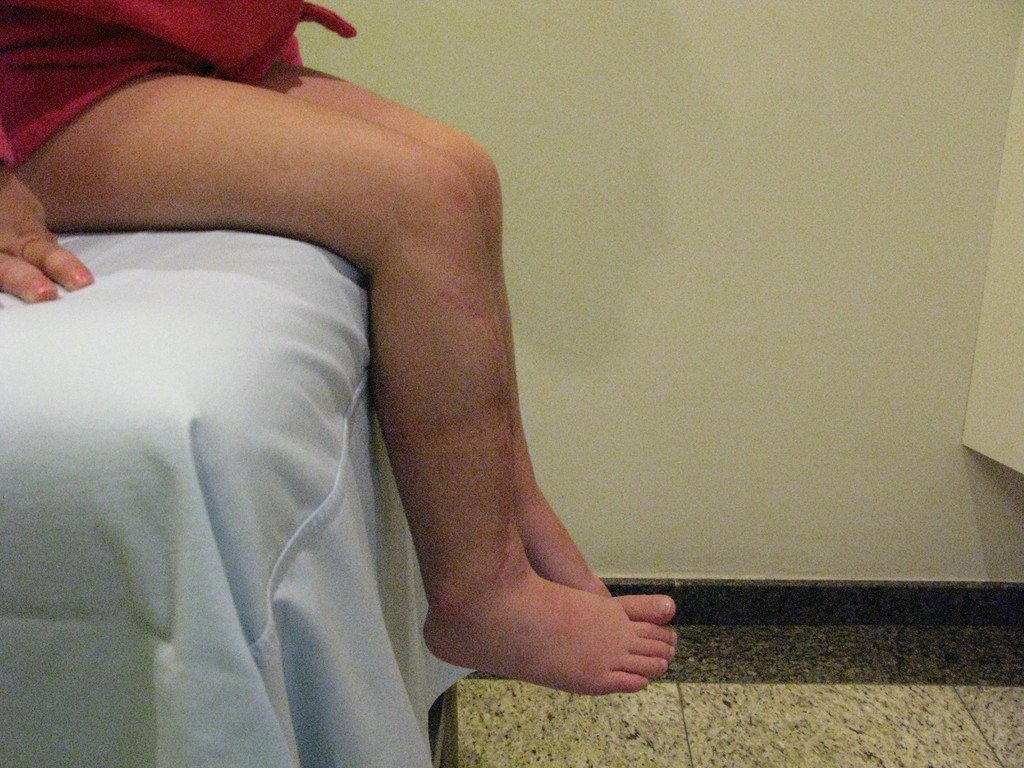
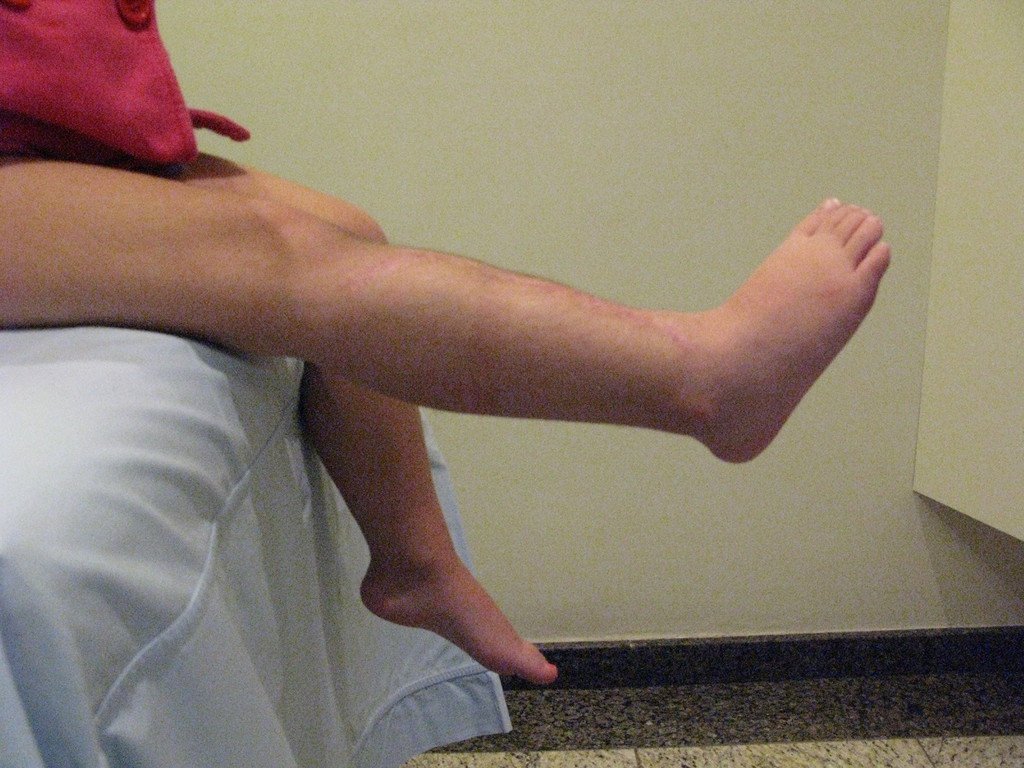
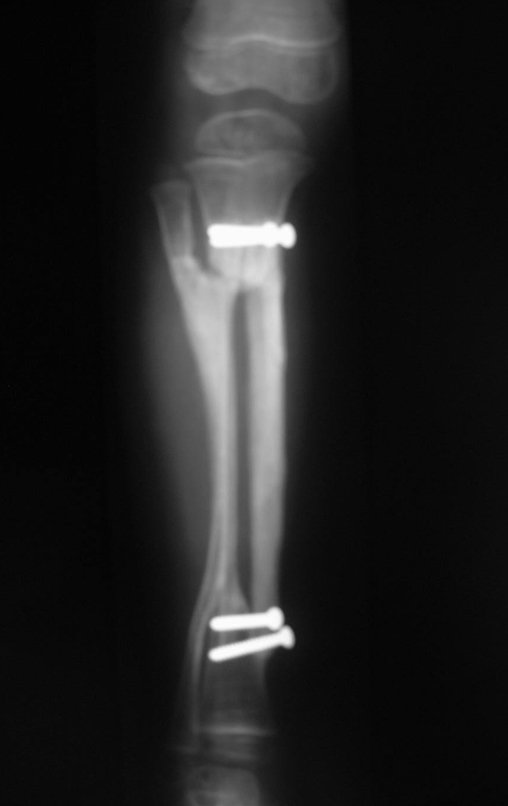
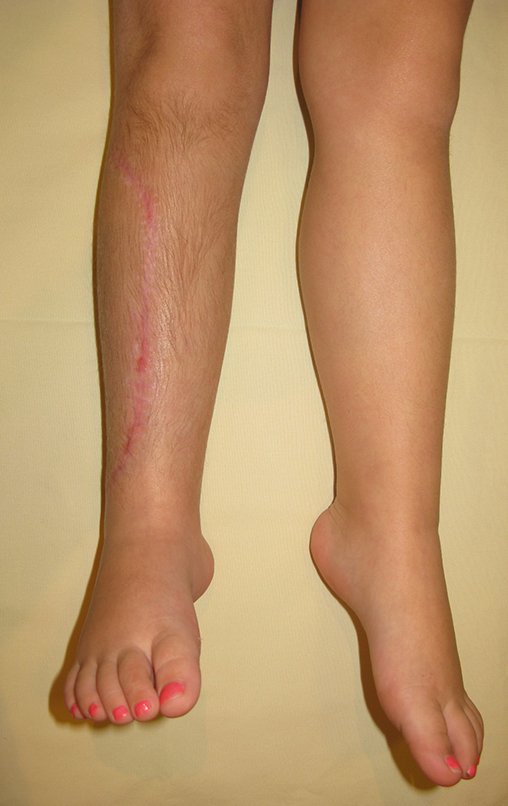
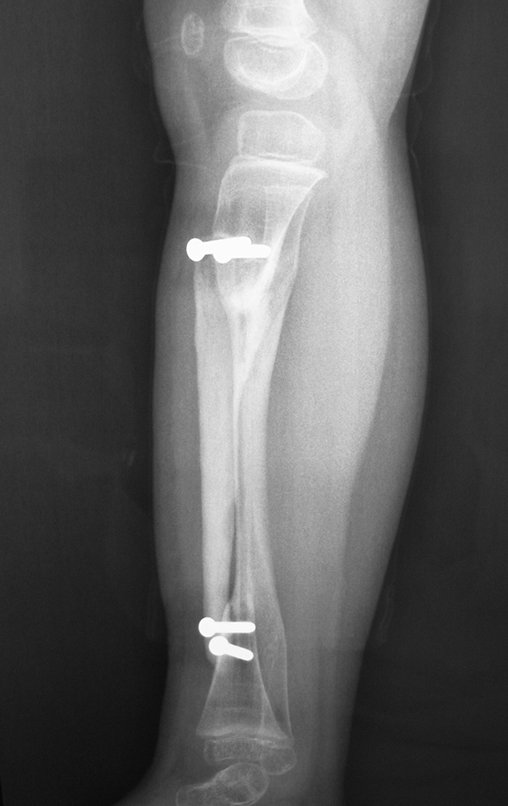
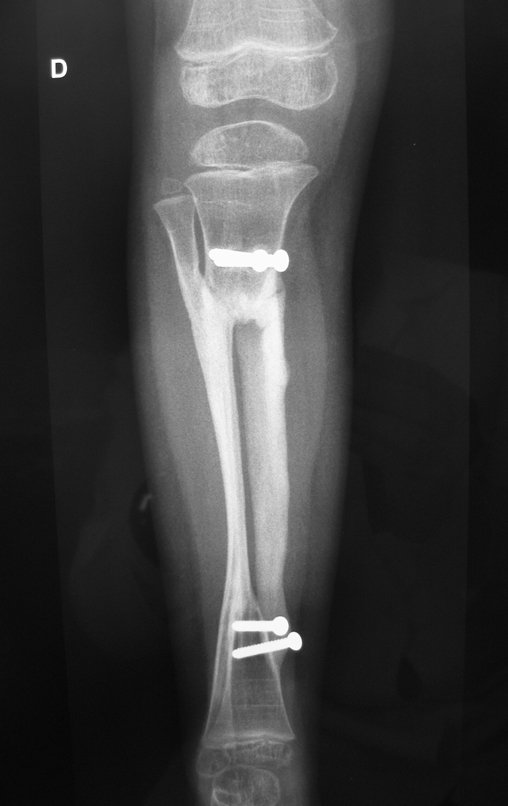
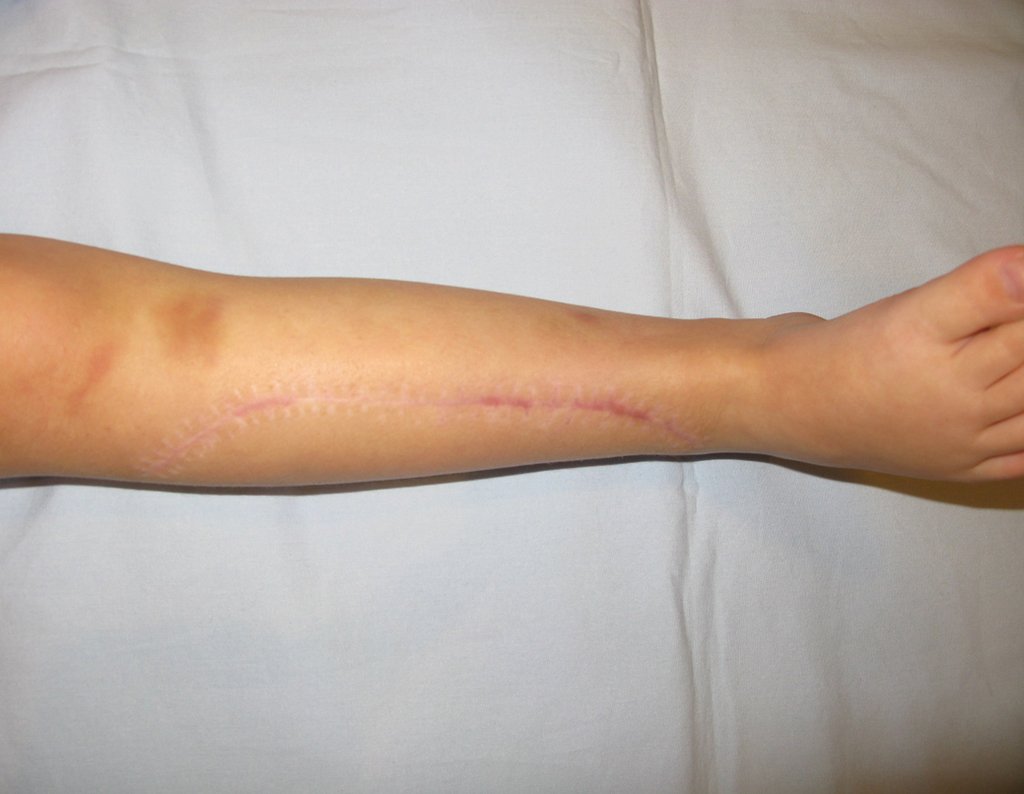
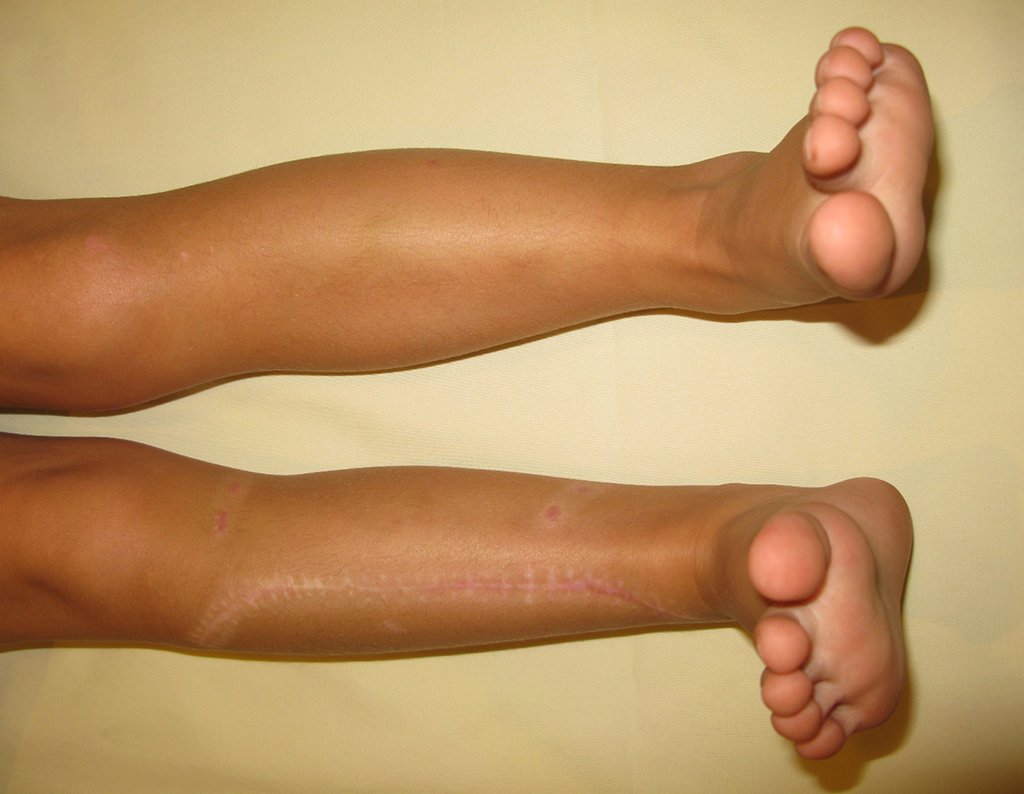
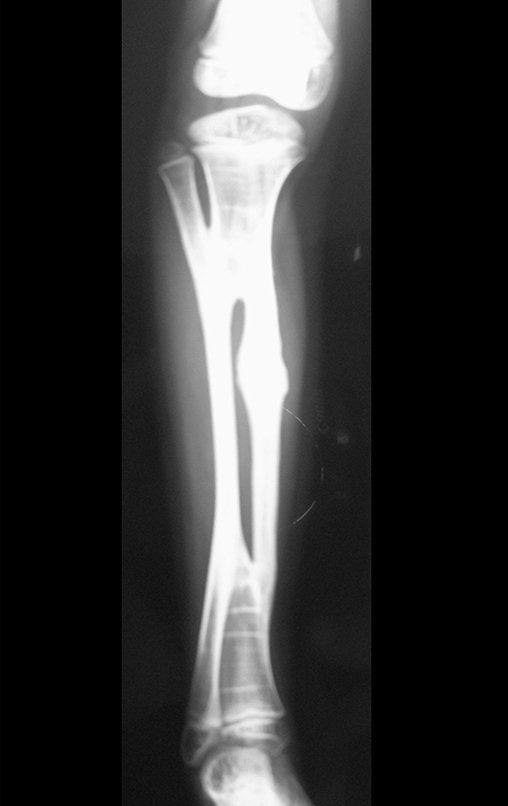
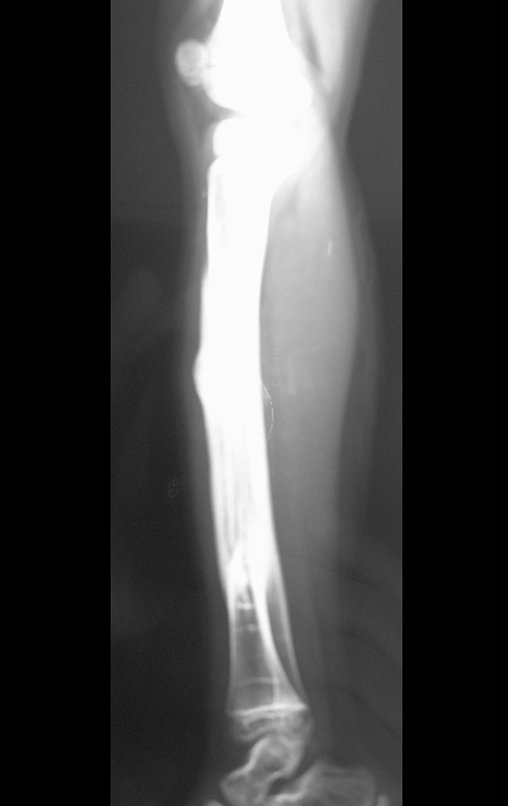
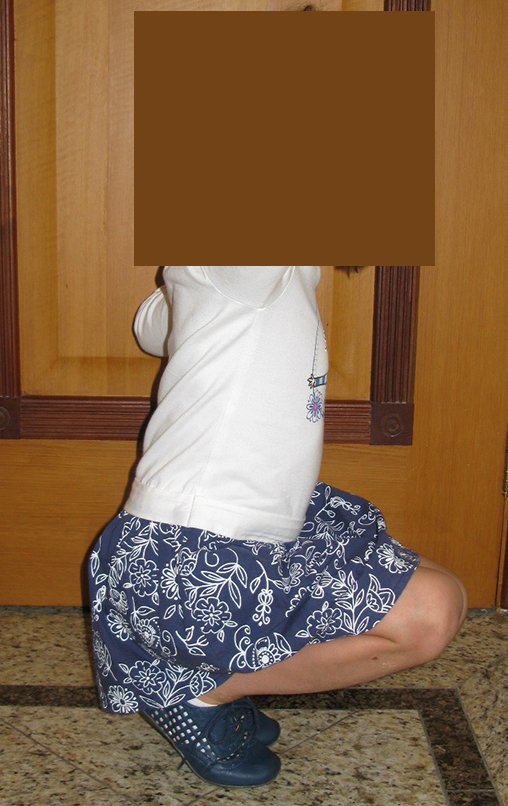
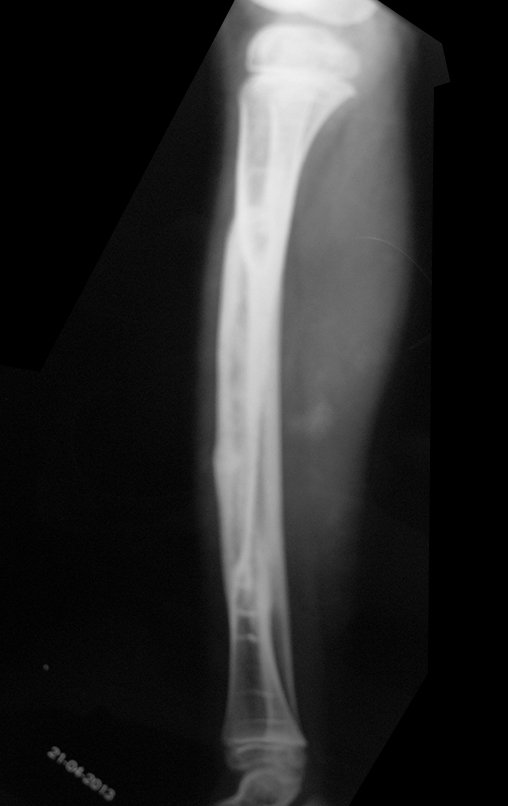
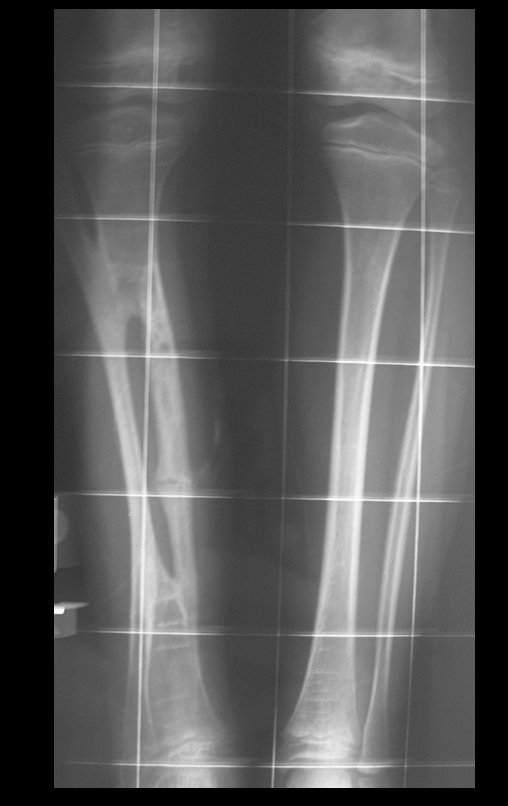
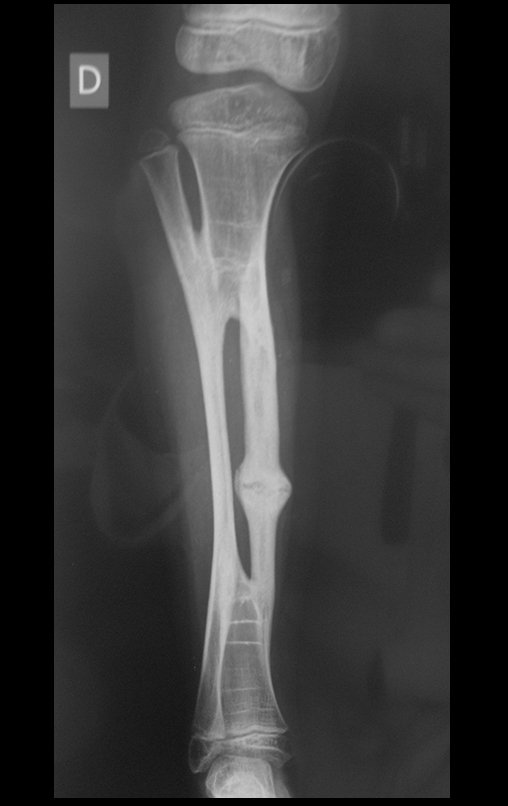
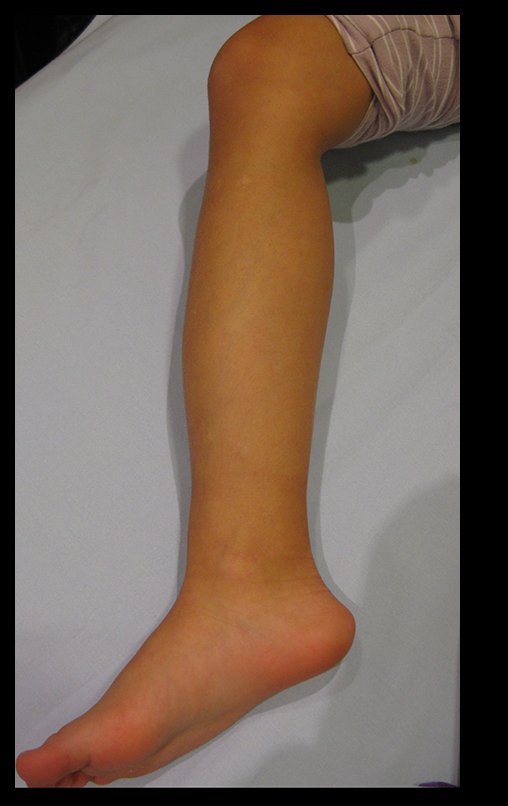
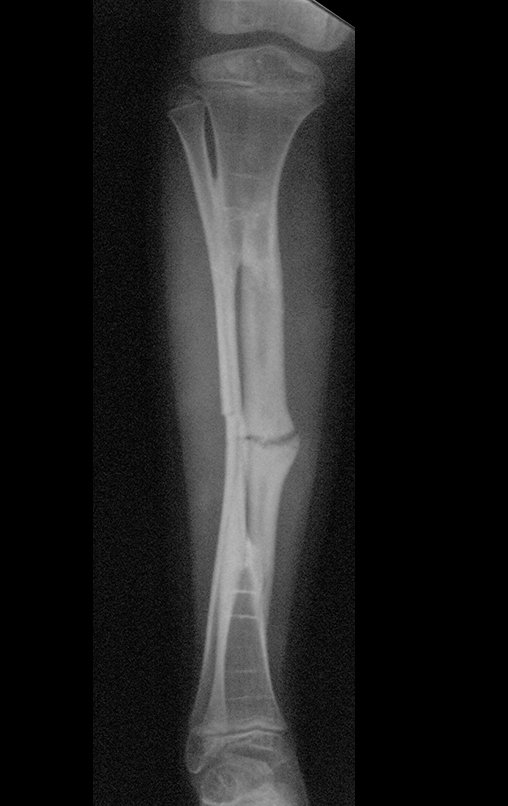
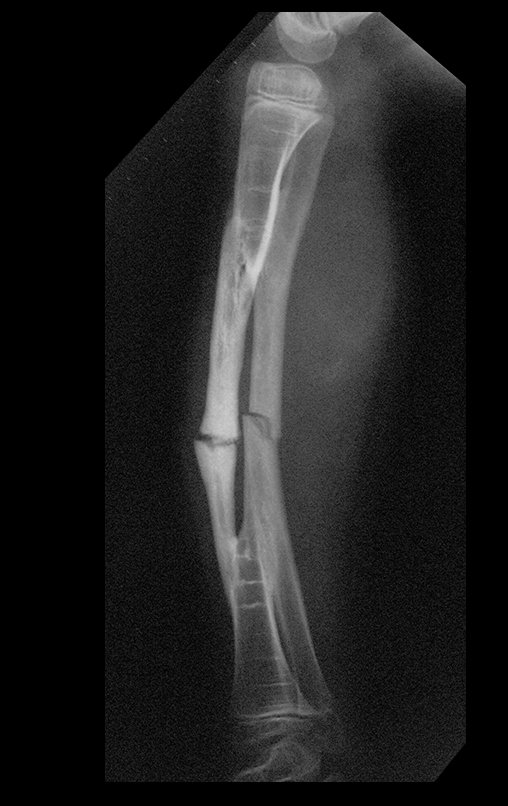
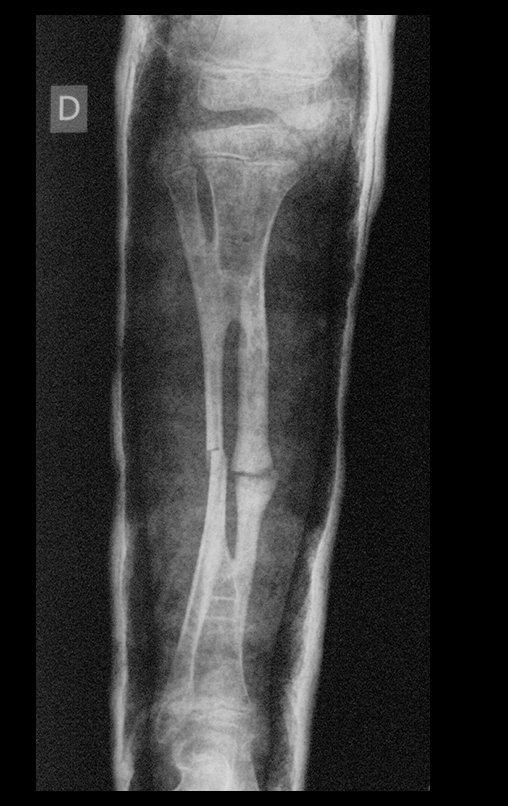
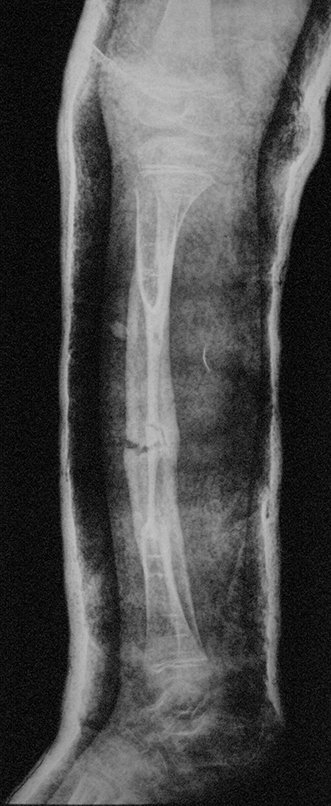
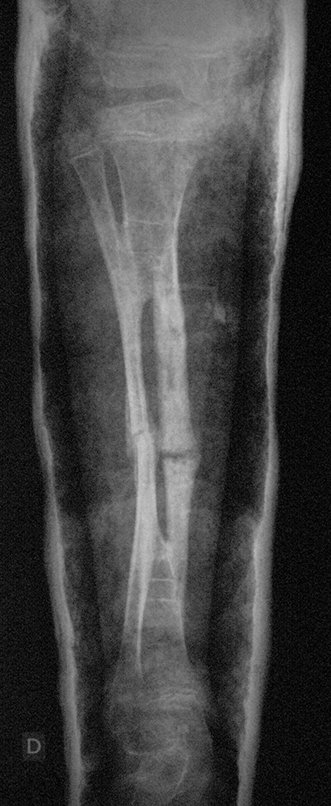
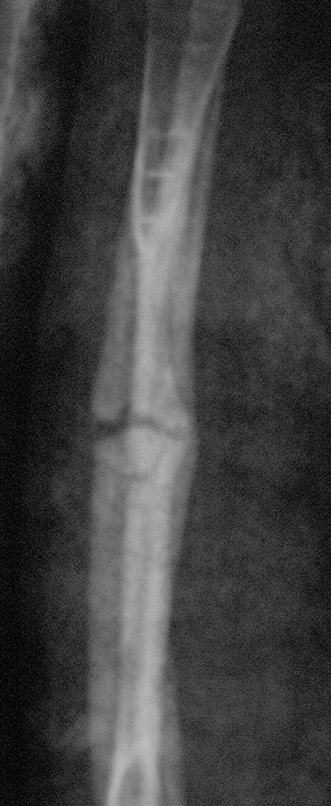
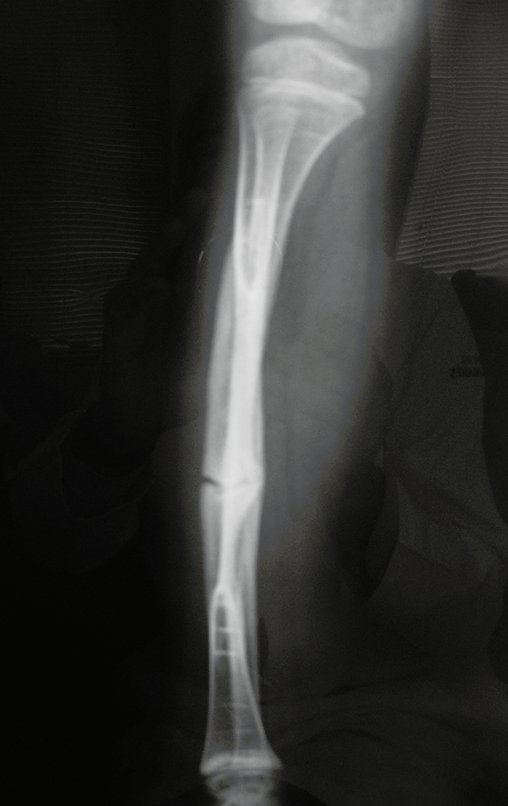
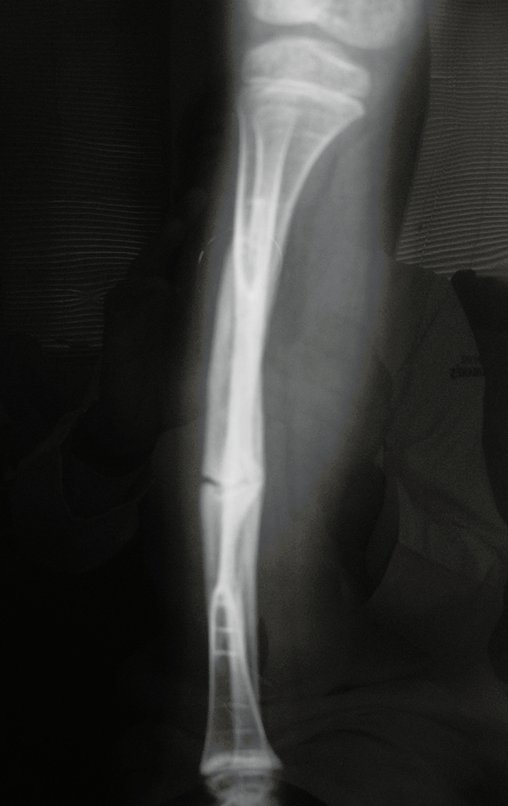
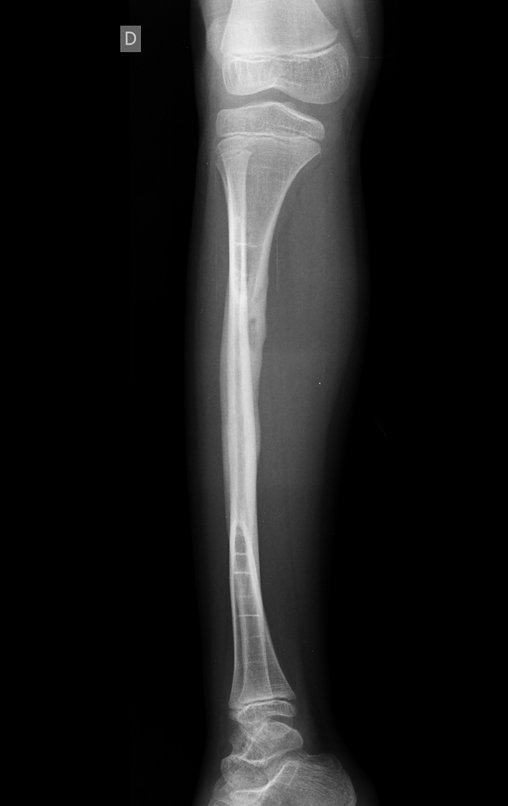
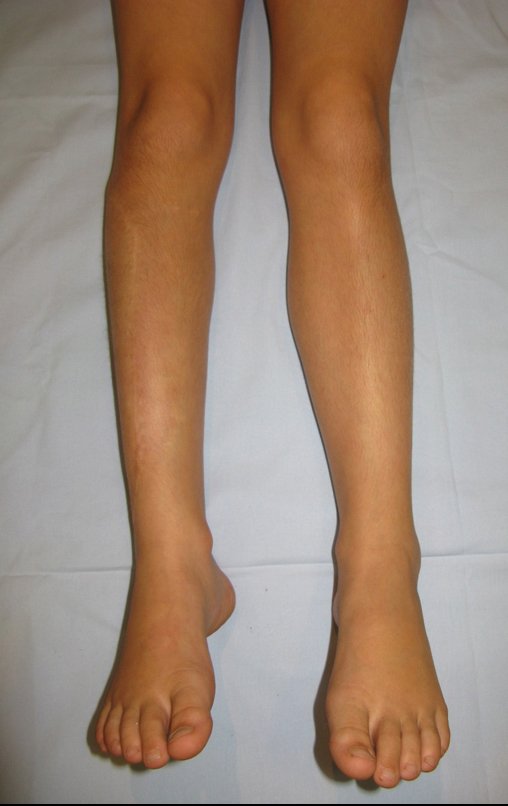
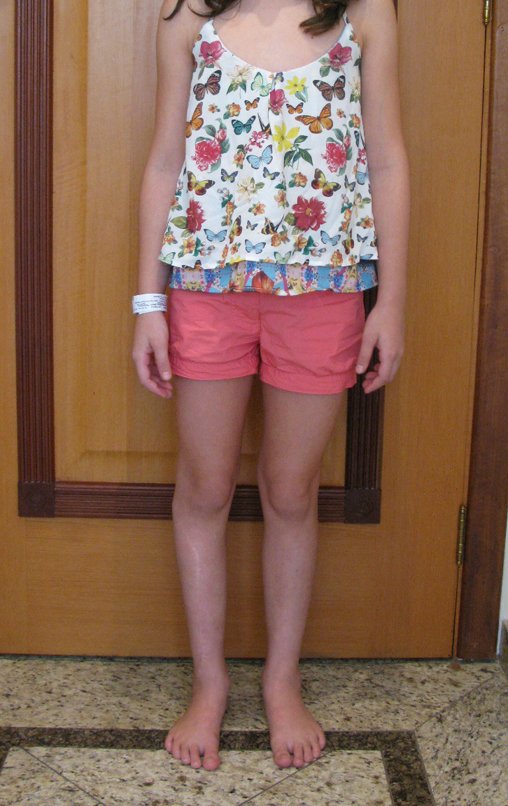
Osteofibrodisplasia – Técnica De Tibialização Da Fíbula. Paciente com um ano de idade, apresentando deformidade angular da perna direita, com caráter progressivo. Atendida por ortopedista que realizou radiografias, tomografia e orientou bota gessada, para corrigir a deformidade, Figuras 1 a 9.
04. Osteofibrodisplasia – Técnica de tibialização da fíbula – Técnica de reconstrução combinada de enxerto autólogo e homólogo
Após este estadiamento, explicamos sobre o prognóstico desta afecção aos pais e indicamos a necessidade de intervenção cirúrgica. A Família foi para o exterior onde consultou e acompanhou com outros profissionais da especialidade, retornando a nos procurar em dezembro de 2009, trazendo as imagens daquele período de acompanhamento, Figuras 18 a 31.
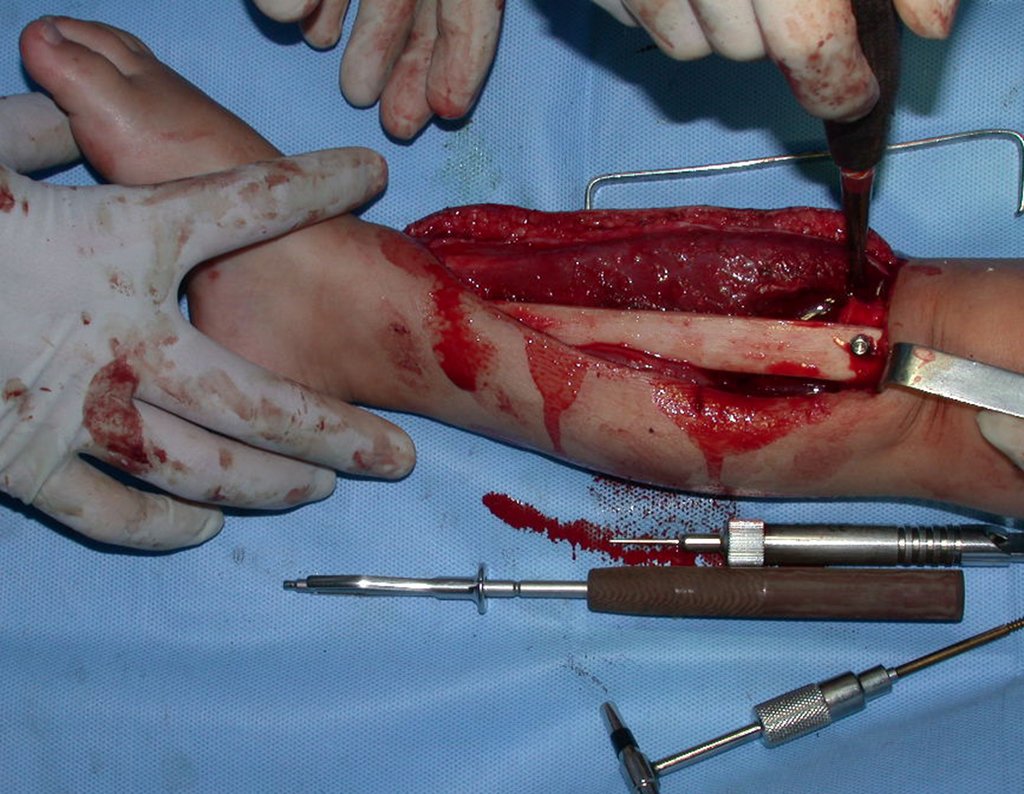
Em virtude da proximidade com as festas de Natal, propusemos reavaliação no começo do ano e planejamento de cirurgia de ressecção da lesão e tibialização da fíbula, para a reconstrução.
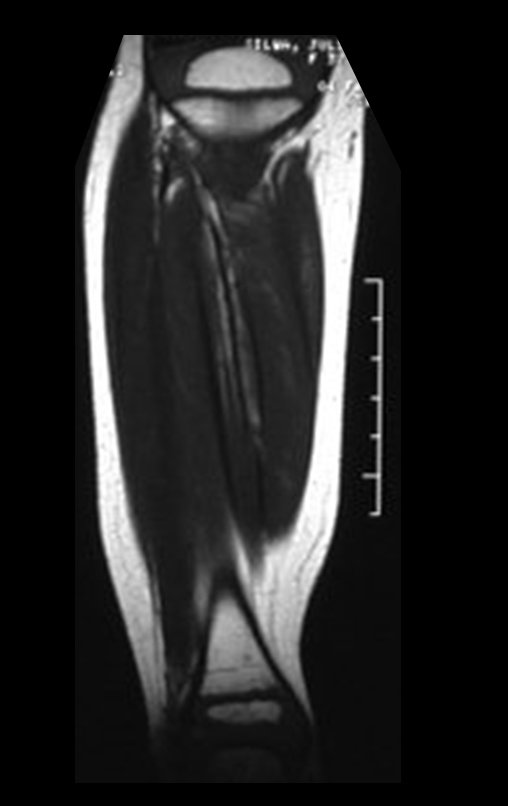
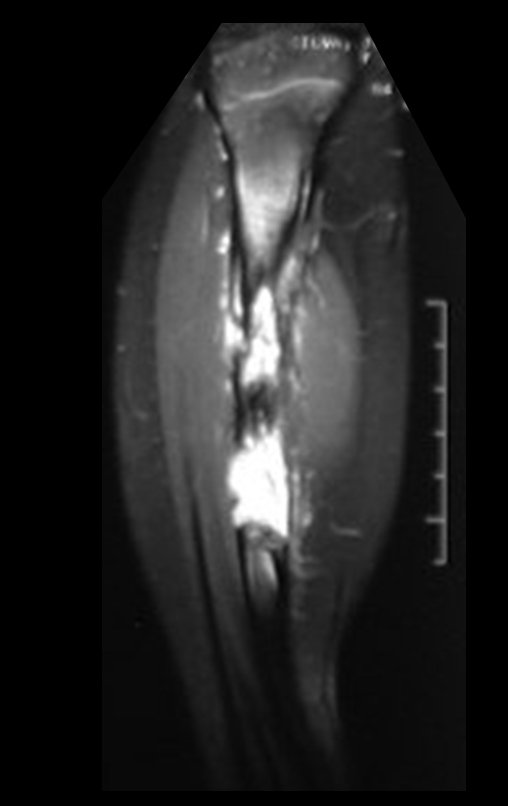
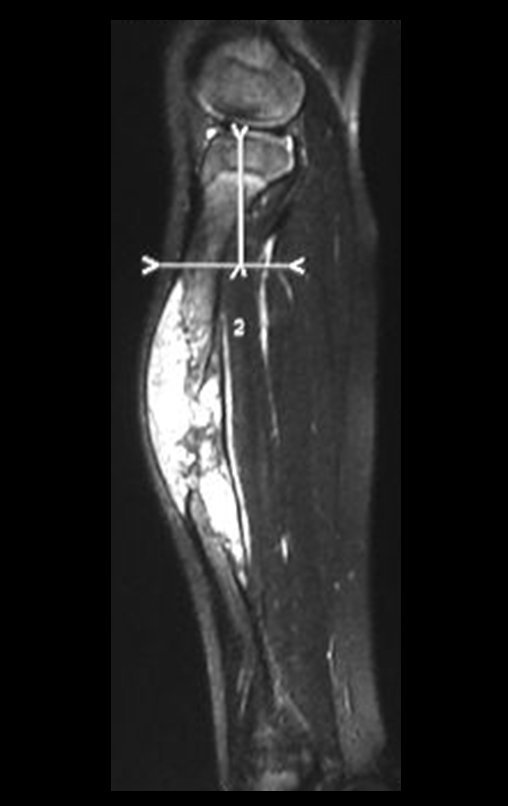
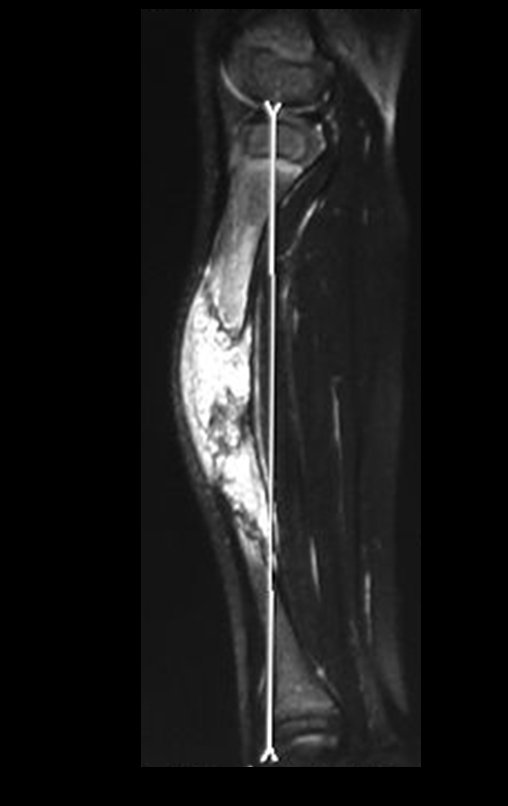
A paciente é reavaliada no princípio de fevereiro de 2010, com o exame de ressonância magnética, Figuras 32 a 43.
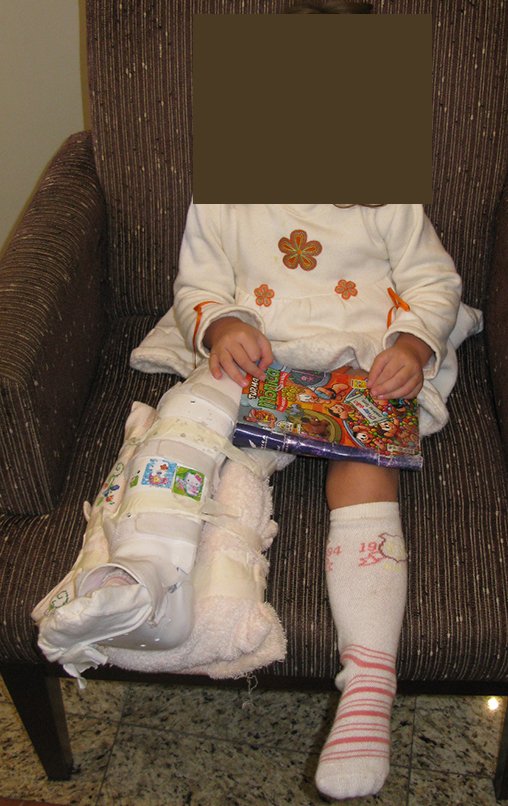
Nesta ocasião realizamos a confecção de um molde com gesso cruro-podálico, para a confecção de ortese, que será utilizada para imobilização no pós operatório, figuras 48 e 49.
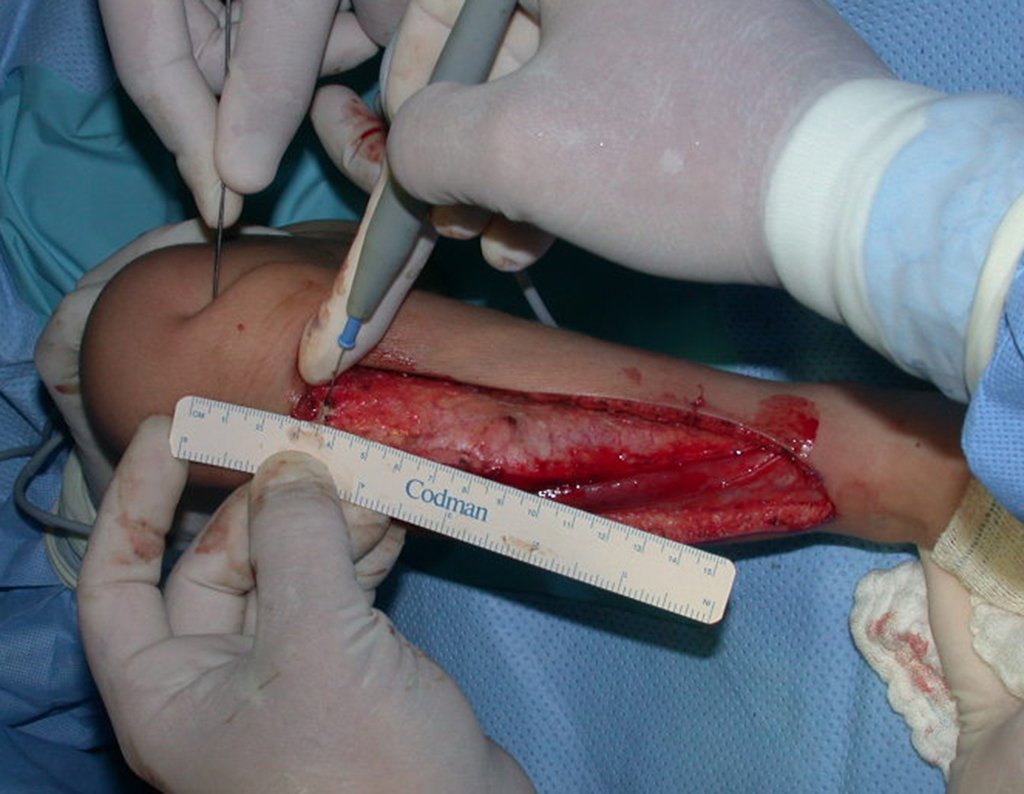
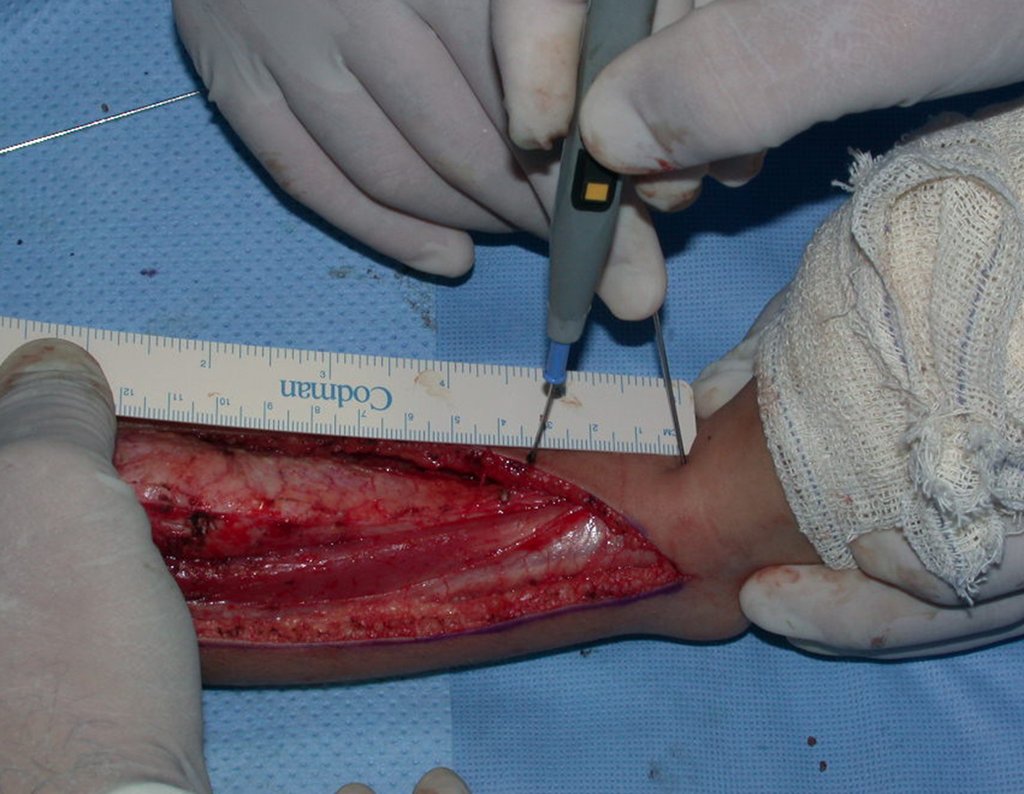
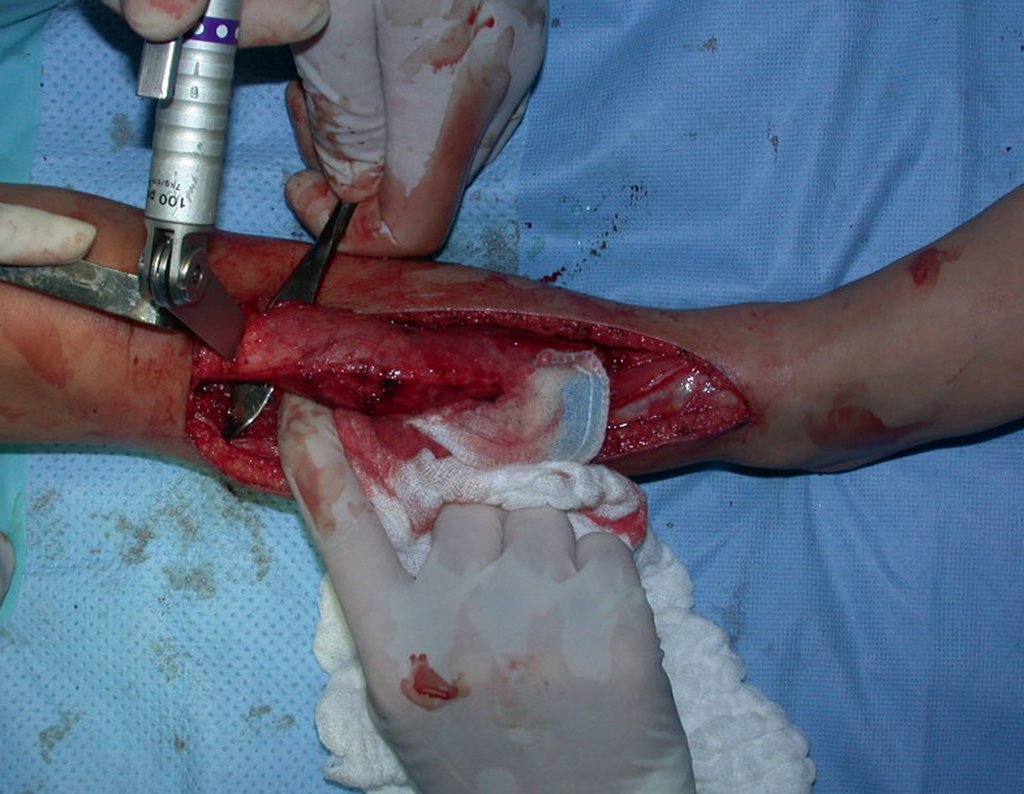
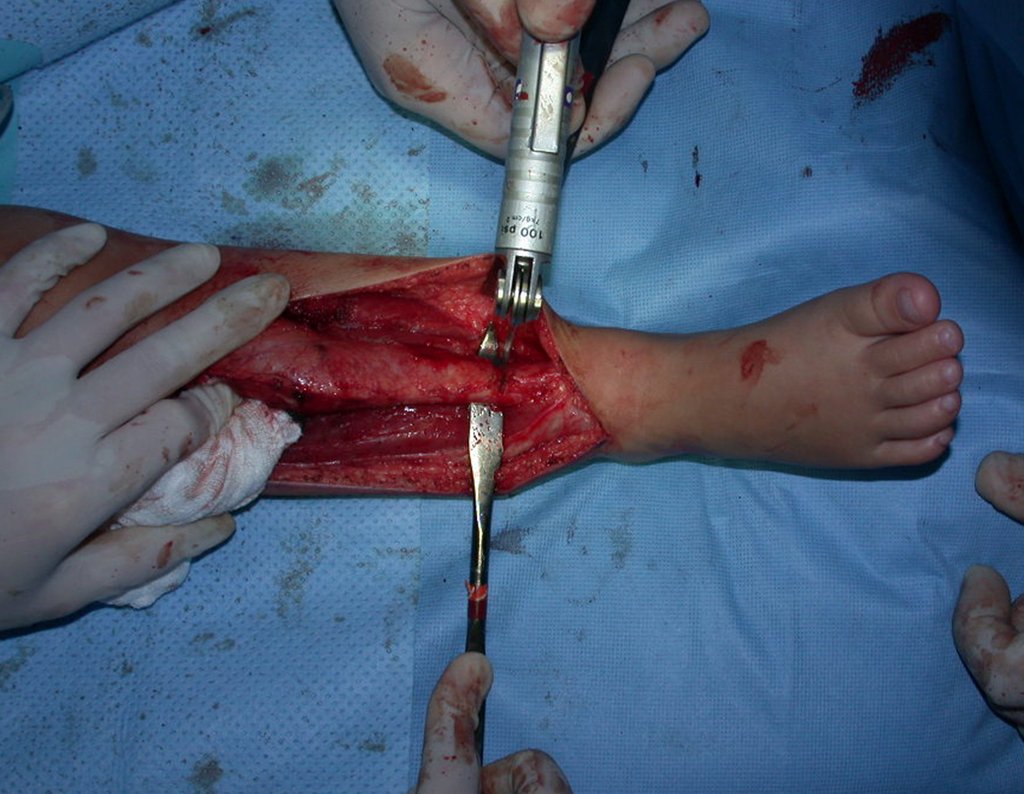
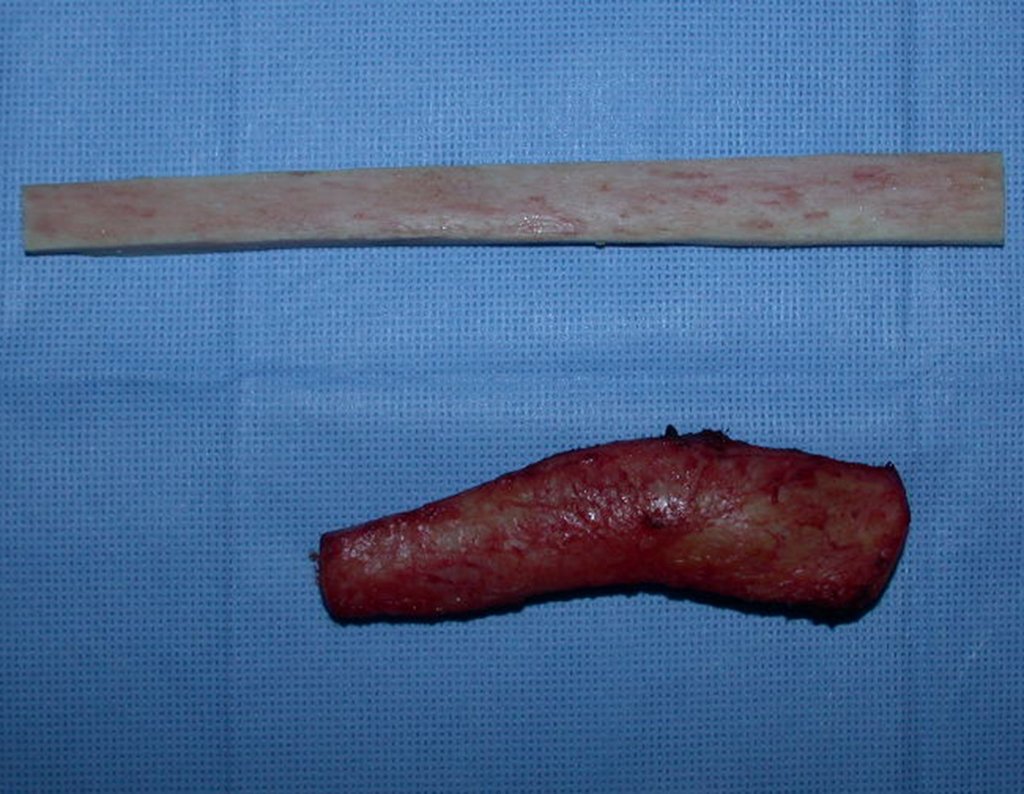
No planejamento pré-operatório solicitamos a preparação de “réguas” de tíbia de osso de banco, para utilizar como suporte.
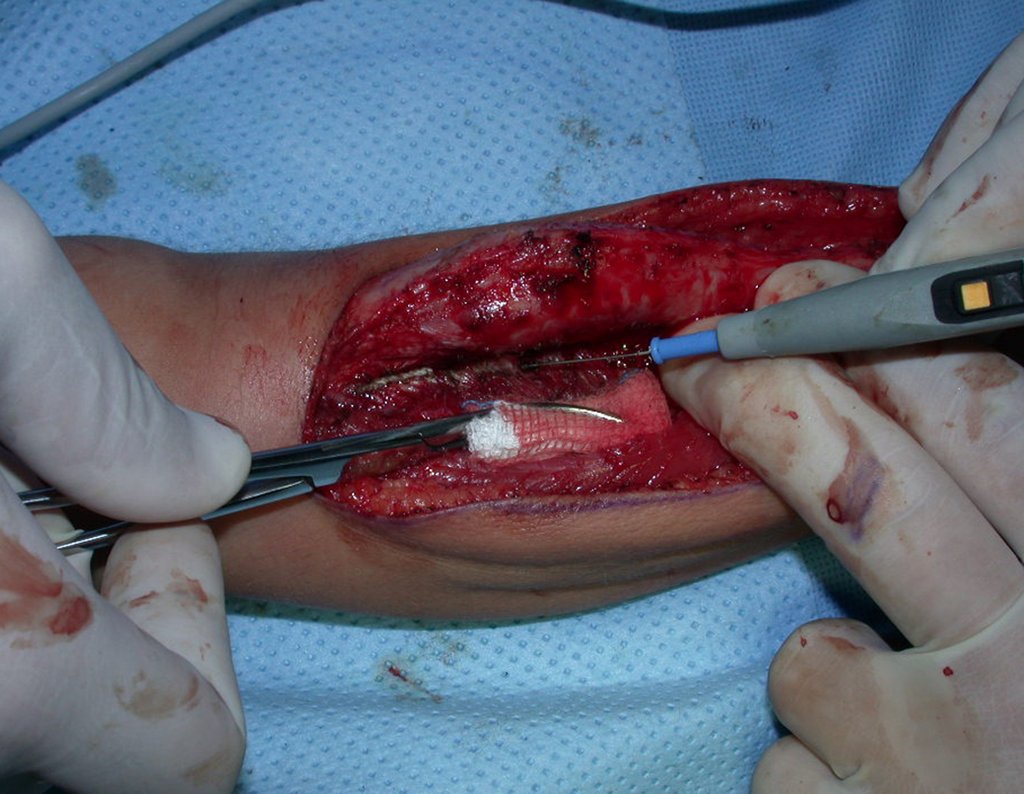
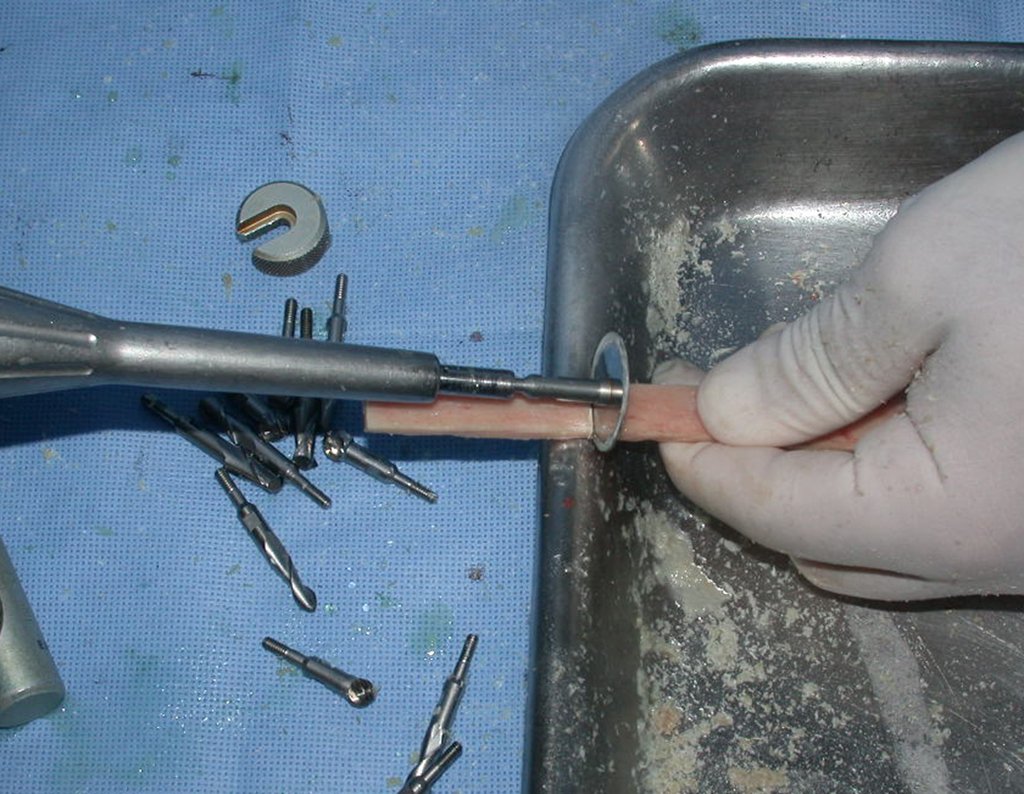
Geralmente encavilhamos a fíbula com fio de Kirchner, mas nesta paciente isto não era possível pois o canal medular da fíbula era muito estreito.
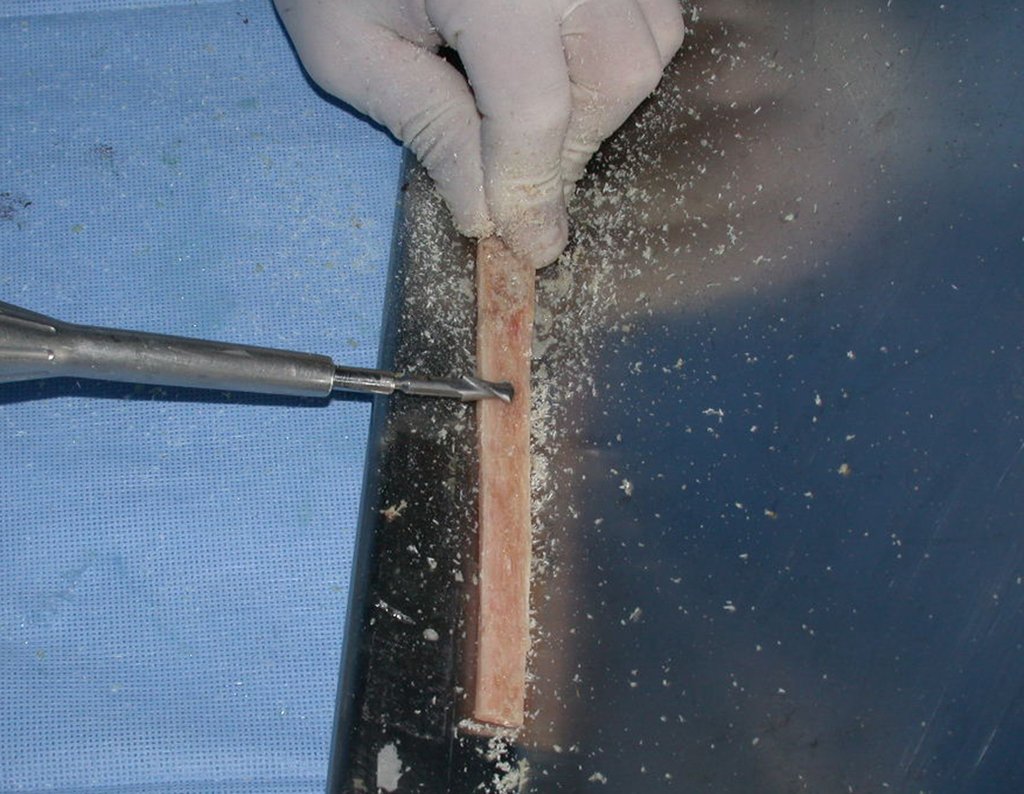
O enxerto homólogo de tíbia é escolhido e preparado para auxiliar na reconstrução. Para regularizar a espessura utilizamos uma fresa, até atingir o tamanho adequado, figuras 74 a 77.
É preciso cuidado redobrado com crianças. No terceiro dia pós operatório, ao realizar o curativo para a alta hospitalar, observamos o início de uma escara por compressão, figura 94e 95. Os pais foram orientados quantos aos cuidados com o curativo, não deixar aumento de volume no local, evitando a compressão e contatar-me em qualquer eventualidade.
Visitamos a paciente no sexto dia de pós operatório, 25/02/2010, em sua casa. Paciente com a órtese, , bom aspecto clínico. O sorriso dela confirma a nossa tranquilidade de que está tudo bem, figura 96.
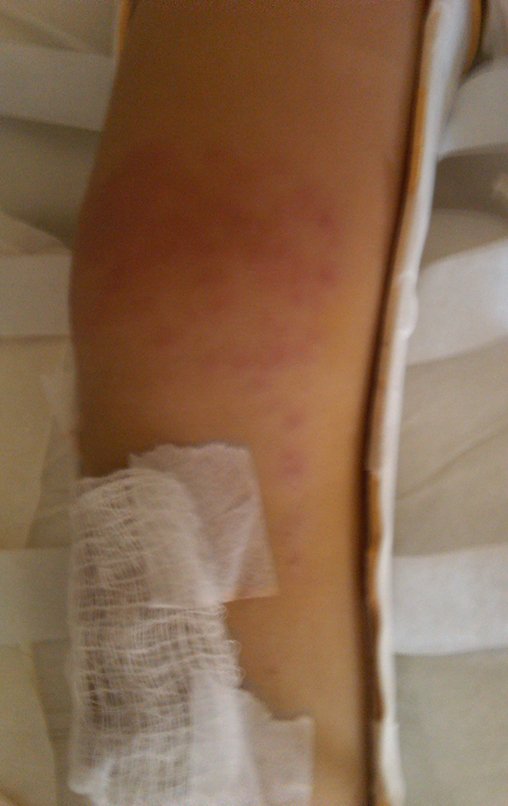
Surpreendentemente, às 23h00 do dia seguinte a mãe telefona informando que a criança estava inquieta e febril. Orientei para administrar antitérmico e manter-me informado. Na manhã do dia seguinte, sábado, 27/02/2010 ligo e recebo a informação de que a febre não cede e a criança está prostrada. Vou visitá-la preocupadíssimo. Infecção? Ao retirar a órtese encontro este aspecto clínico!!!, figuras 97 a 99.
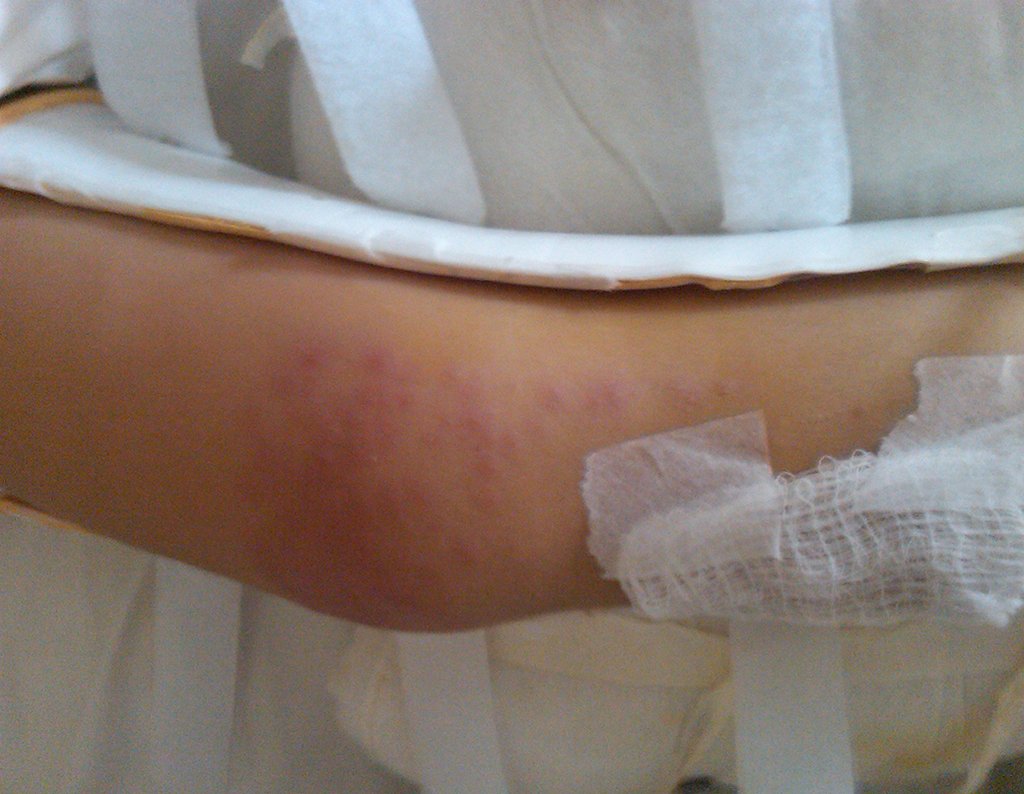
O processo eritematoso está ocorrendo apenas onde há contato com o revestimento da órtese. Alergia?
Alergia!!! A paciente era alérgica ao revestimento da órtese. Alergia ao E.V.A. (Etileno Acetato de Vinila).
Conversando com a mãe, ela lembrou-se que a criança ficava com as nádegas cheias de pontos avermelhados quando brincava sobre o tapete emborrachado. Juntamente com o pai, retiramos todo o forro de E.V.A. da órtese, forramos com fralda de pano e administrei anti-histamínico, o que resolveu a intercorrência.
A paz voltou a reinar naquele sábado de 27/02/2010. Observem que a reação alérgica em faixa ocorre apenas sob o contato do E.V.A.
A paciente retorna ao consultório após seis semanas da cirurgia, figuras 100 a 102 e vídeo 1.
Vídeo 1: Início de carga, após seis semanas da cirurgia.
Na semana seguinte já consegue caminhar sem ajuda, video 2.
Vídeo 2: Carga total com sete semanas de pós-operatório, em 09/04/2012.
Reavaliação clínica e de imagem na décima semana de pós-operatório. sete semanas de pós-operatório, em 09/04/2012.
Vídeo 3: Função de flexo-extensão do joelho, após 14 semanas da cirurgia.
Vídeo 4: Marcha após 14 semanas da cirurgia, ainda usando a órtese para proteção da reconstrução.
Após o terceiro mês, liberamos o uso da órtese e a paciente inicia a marcha sem o tutor de proteção.
Vídeo 5: Marcha com 16 semanas de pós-operatório, sem a órtese.
Vídeo 6: Deambulação após cinco meses.
Vídeo 7: Paciente após seis meses da cirurgia.
Vídeo 8: Após sete meses da reconstrução, 27/09/2010.
Vídeo 9: Função normal, marcha sem claudicação, após um ano e um mês da cirurgia, 28/03/2011.
Vídeo 10: A paciente apresenta desenvoltura normal, após 13 meses de pós-operatório.
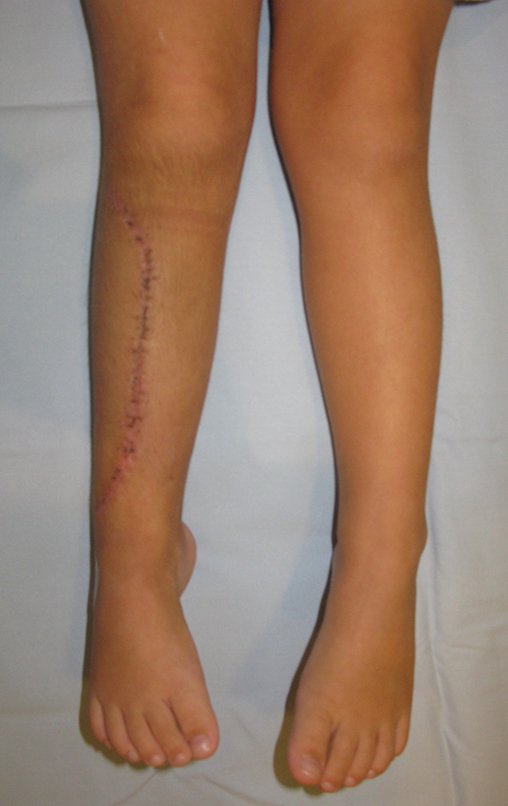
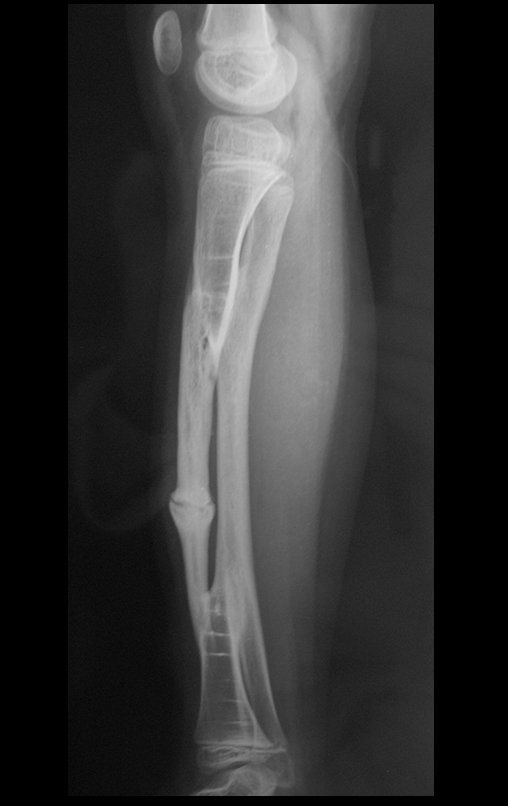
Como comentamos nas figuras 112 e 114, que o enxerto homólogo tem suas limitações. Quando começa a ser integrado, isto é, começa a ser reabsorvido para ser re-ossificado, ocorre a fragilização do osso estrutural. Neste caso, aparece uma fratura pós stress no osso homólogo “transplantado”. Analisemos as Figuras 121-125, a seguir.
A paciente apresentou claudicação por dor. O enxerto homólogo recebe parte da carga o que dificulta o espessamento da fíbula, retardando o fenômeno da tibialização. Em casos anteriores não utilizamos enxerto de banco de osso e não tivemos nenhuma dificuldade com a integração da fíbula, que tibializou-se sem dificuldade.
Apesar desta intercorrência, formou-se o calo hipertrófico e a claudicação desapareceu.
Vídeo 11: Paciente em 04/10/2012, após a consolidação do enxerto.
A fase proximal da tíbia, no joelho, cresce mais do que fase distal, no tornozelo, o que leva à migração distal da cicatriz do calo ósseo.
Vídeo 12: A paciente caminha com discreta claudicação, semelhante à marcha de pseudoartrose, em 20/04/2013.
Vídeo 13: Função em 28/05/2013.
Vídeo 14: Paciente em 22/07/2013.
Vídeo 15: Boa função em 20/12/2013.
Vídeo 16: Autorizada carga total, discreta claudicação.
Vídeo 17: Função em 15/01/2014, ainda discreta claudicação.
Vídeo 18: Melhora significativa da marcha, sem claudicação, com boa função, após quatro meses da fratura, em 12/02/2014, após quatro anos da transferência da fíbula para a tíbia.
Vídeo 19: Paciente após 5 anos e 9 meses de pós-operatório, flexão e extensão normal do joelho, sem carga.
Vídeo 20: Paciente em 10/11/2015, após cinco anos e nove meses da cirurgia, membros simétricos, andando sem claudicação, flexão e extensão dos membros inferiores normal, com carga total.
Vídeo 21: Equilíbrio e carga total no membro operado, retirando a sandália, após cinco anos e nove meses da cirurgia, em 10/11/2015.
Vídeo 22: Equilíbrio e carga total no membro operado, calçando a sandália, após cinco anos e nove meses da cirurgia, em 10/11/2015.
Autor: Prof. Dr. Pedro Péricles Ribeiro Baptista
Oncocirurgia Ortopédica do Instituto do Câncer Dr. Arnaldo Vieira de Carvalho
Consultório: Rua General Jardim, 846 – Cj 41 – Cep: 01223-010 Higienópolis São Paulo – S.P.
Fone:+55 11 3231-4638 Cel.:+55 11 99863-5577 Email: drpprb@gmail.com