Técnica de Pelvectomia Interna Total
Apresentação do Caso
Paciente feminina de 19 anos apresentou-se em 18 de dezembro de 2002 com queixas de desconforto e aumento de volume na pelve esquerda. Ao exame clínico, foi observada uma discreta dor à palpação da asa do ilíaco, com um tumor palpável de consistência dura e aderido. Exames de imagem realizados na data revelaram uma série de achados importantes para o diagnóstico e planejamento cirúrgico.
Diagnóstico por Imagem
Radiografias
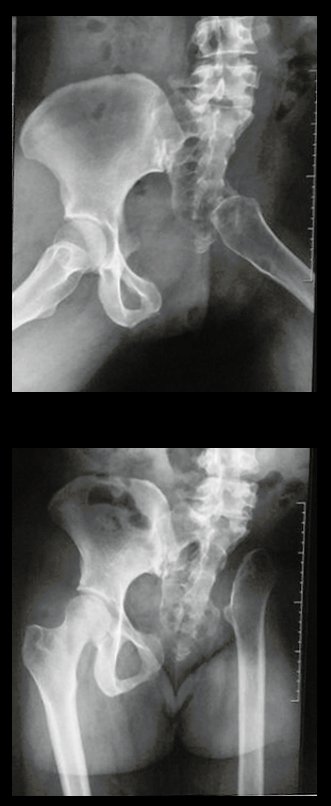
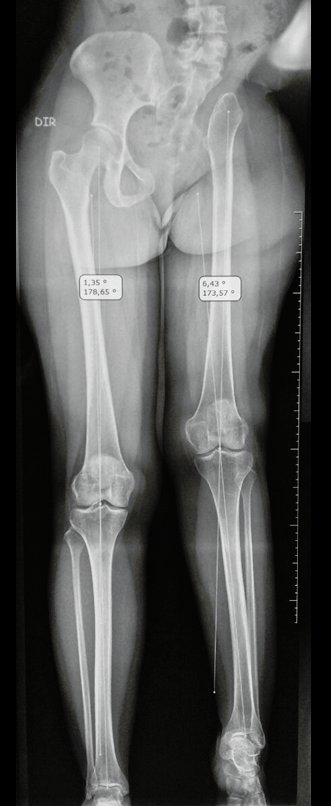
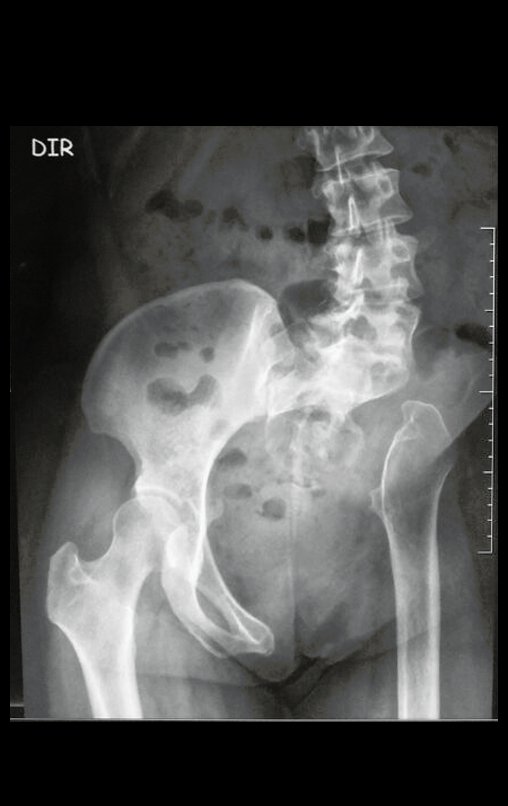
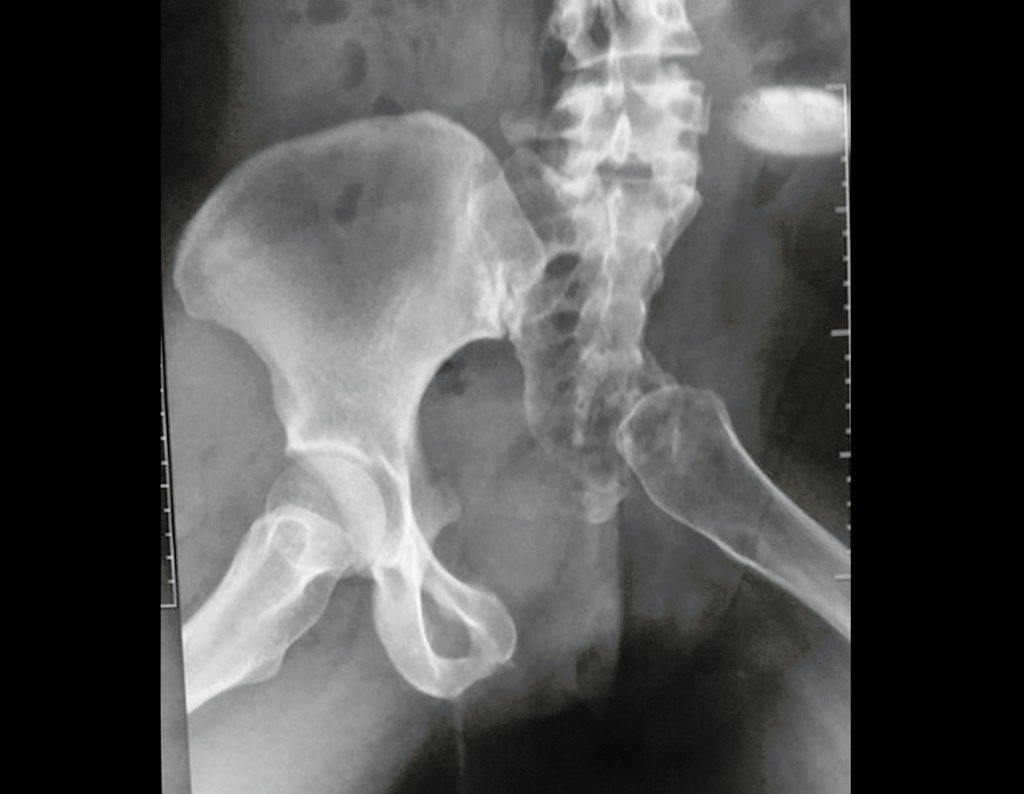
- Radiografia de 18/12/2002: Evidenciou lesão condensante acometendo o ilíaco esquerdo.
- Radiografia da bacia in let: Mostrou inúmeros focos de calcificação.
- Radiografia em alar: Revelou um grande tumor extra cortical, intra e extra pélvico.
- Radiografia da bacia em obturatriz: Tumor obliterando o forame.
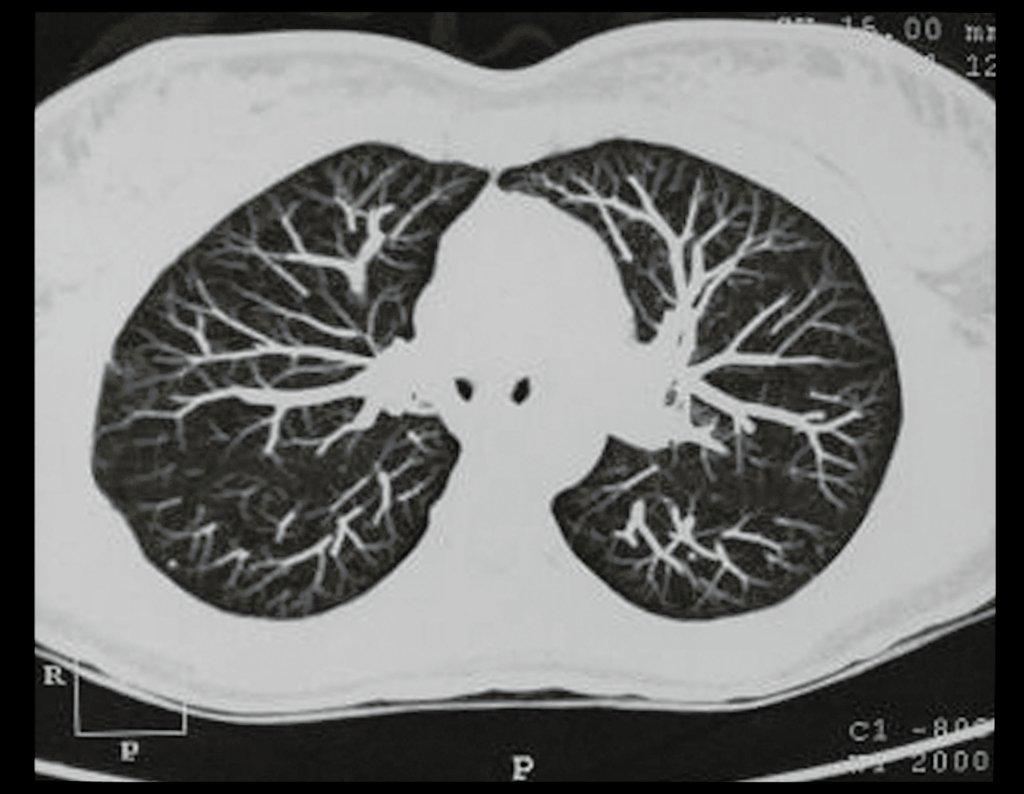
- Radiografia do tórax de 18/12/2002: Não apresentou alterações.
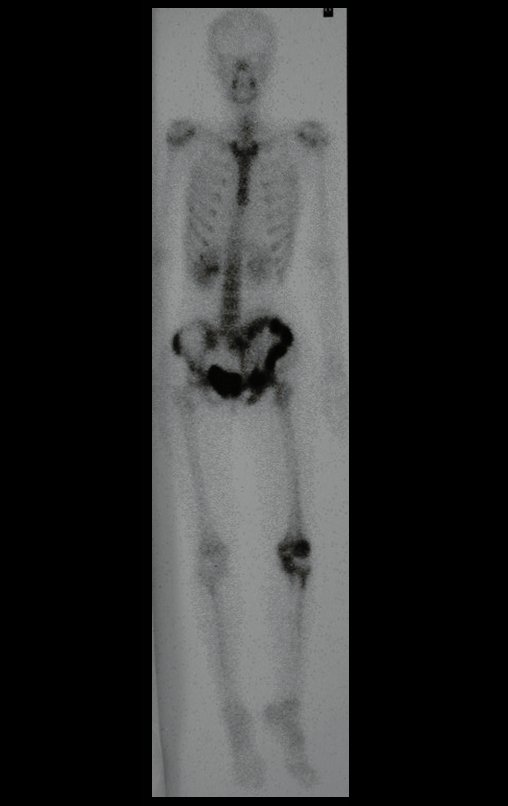
Cintilografia Óssea
- Fase tardia (frente e posterior): Hipercaptação no ilíaco direito.
- Cintilografia localizada da bacia: Detalhou o comprometimento do ilíaco direito.
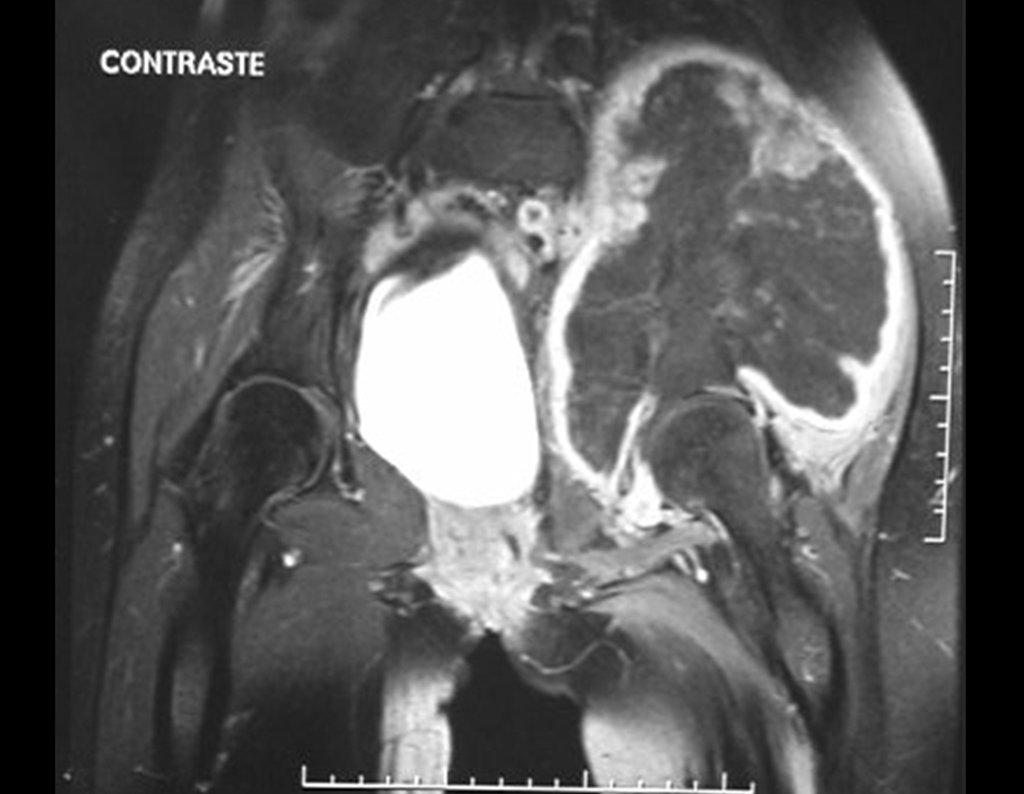
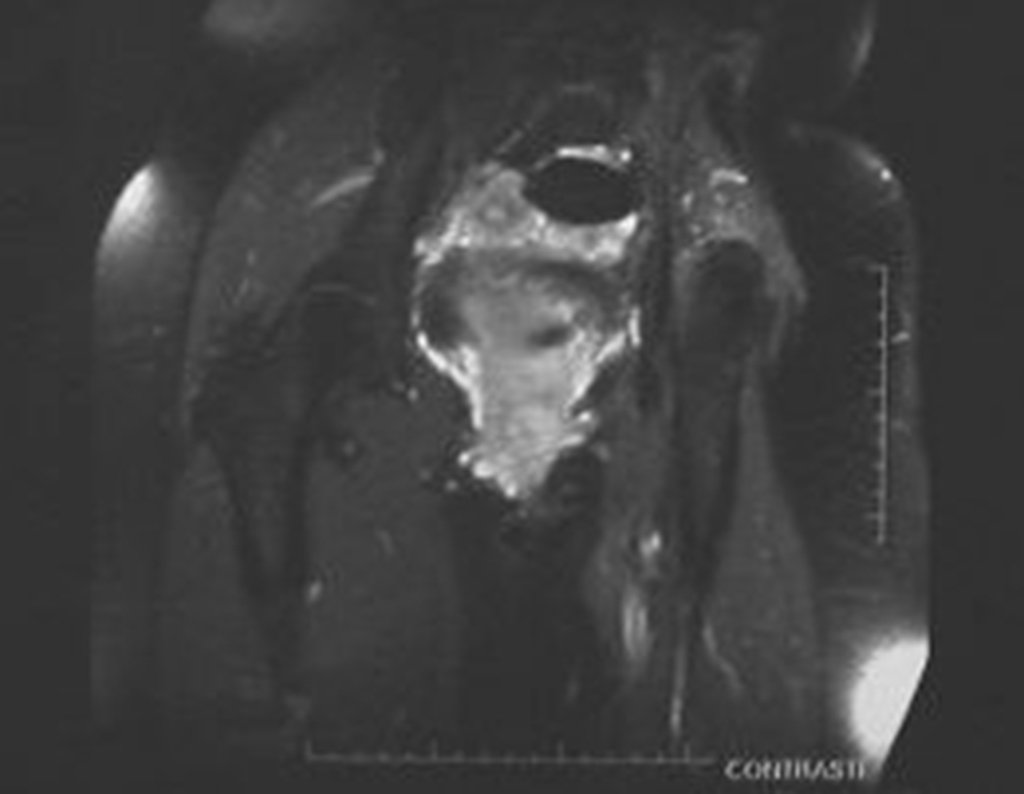
Ressonância Magnética (RM)
- RM axial e coronal em T1: Apresentou baixo sinal com grande tumor extra cortical, comprometendo a tábua interna e externa do ilíaco direito.
- RM axial e coronal em T2: Sinal alto com grande tumor extra cortical.
- RM axial T1 spir: Com supressão de gordura, evidenciou reação periosteal em espículas e focos de calcificação.
- RM axial T1 com saturação de gordura e contraste: Mostrou uma espessa área de captação devido à capa de cartilagem neoplásica maligna ao redor da lesão.
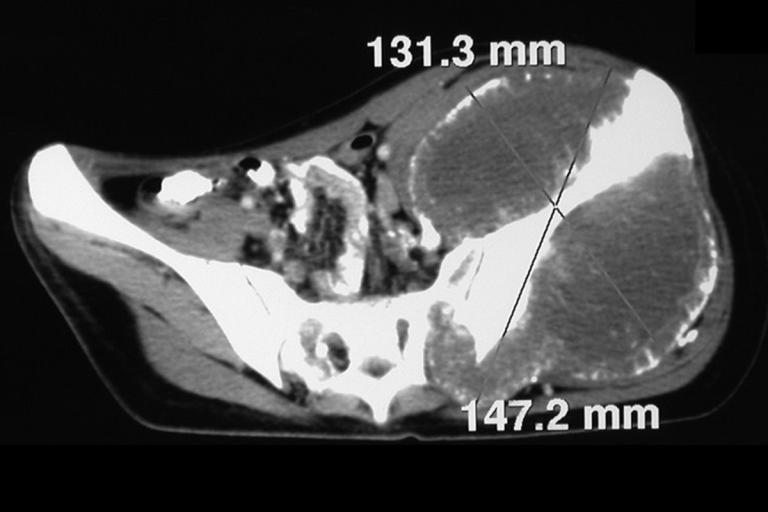
Tomografia Computadorizada (TC)
- Axial e coronal com densidade para osso e tecidos moles: Revelaram grande tumor acometendo o ilíaco esquerdo.
Procedimento Cirúrgico
A paciente foi submetida a uma pelvectomia interna total para ressecção do condrossarcoma. O procedimento foi realizado com cuidado para garantir margens de segurança e minimizar o risco de recidiva.
- Preparação e Demarcação
- Paciente em decúbito lateral direito, com demarcação do retalho de pele a ser ressecado em bloco juntamente com o tumor. A biópsia anterior, realizada em outro serviço, complicou a abordagem cirúrgica, necessitando de ampliarmos o retalho de pele e tecido subcutâneo.
- Ressecção
- Uma incisão ampla foi realizada para permitir a ressecção com margem de segurança.
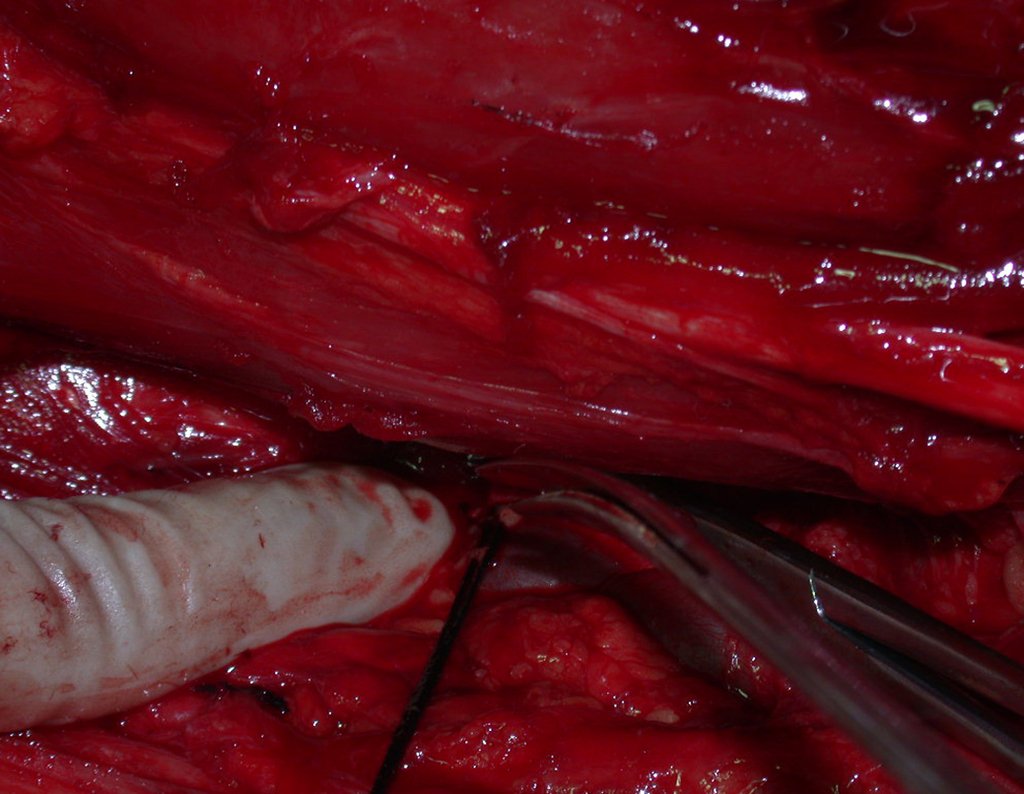
- Dissecção cuidadosa com hemostasia, seccionando e amarrando os segmentos musculares.
- Isolamento do nervo femoral e dissecção dos vasos ilíacos.
- Ligadura da veia e artéria ilíacas internas.
- Dissecção da região sacro ilíaca e preparação para osteotomia.
- Ressecção do tendão do músculo psoas e remoção do músculo ilíaco junto com a peça cirúrgica.
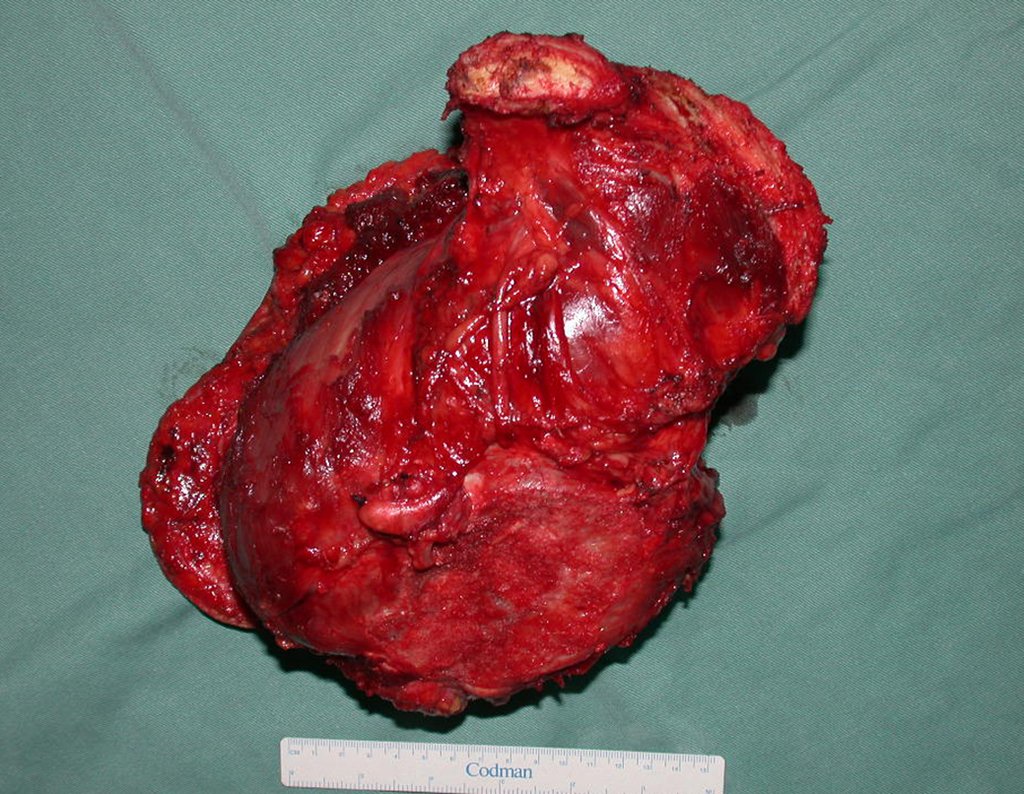
- Ressecção em bloco da hemipelve esquerda e revisão da hemostasia.
- Reconstrução
- Reconstrução da área operada com o retalho de pele e músculos remanescentes para fechamento da ferida operatória.
Recuperação Pós-Operatória
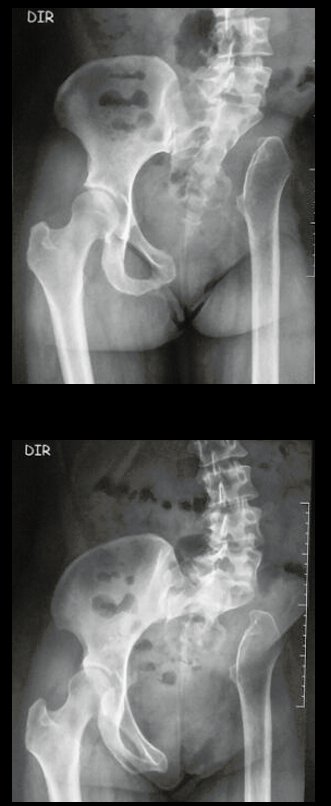
Imediatamente após a cirurgia, radiografias confirmaram a ressecção completa da hemipelve esquerda, juntamente com o colo femoral e o complexo capsulo-ligamentar da articulação do quadril esquerdo.
Avaliação Pós-Operatória a Longo Prazo
- Um ano pós-operatório: Paciente apresentava carga total com auxílio de muletas, boa função e flexão dos joelhos.
- Um ano e seis meses pós-operatório: Boa adaptação e função do membro inferior esquerdo (MIE), apesar do encurtamento compensado por calçado especial.
- Dois anos pós-operatório: RM sem sinais de recidiva, bom aspecto local.
- Três anos pós-operatório: Paciente sem sinais de recidiva, bom resultado funcional e cosmético, compensação com calçado.
- Quatro anos pós-operatório: Estabilidade da discrepância do MIE, excelente recuperação funcional.
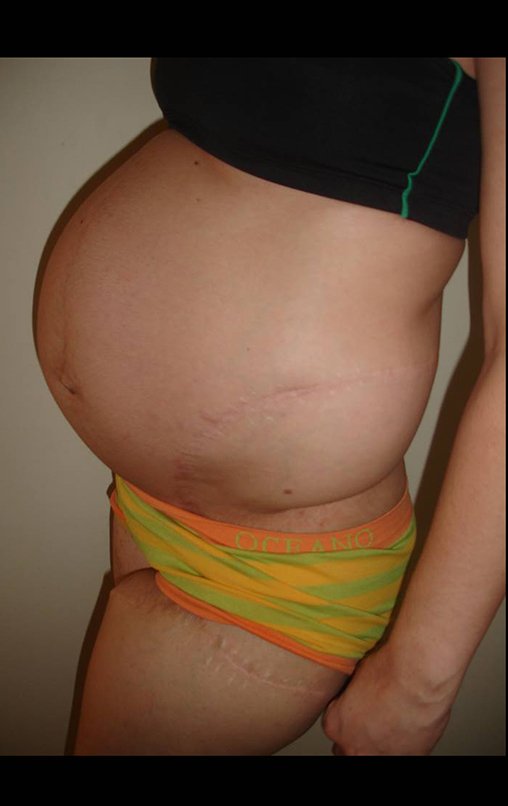
- Doze anos e três meses pós-operatório: Paciente exibiu uma vida sem limitações significativas, superando o déficit funcional e exercendo atividades diárias com desenvoltura.
O tratamento do condrossarcoma na paciente de 19 anos envolveu uma abordagem cirúrgica meticulosa com pelvectomia interna total. O acompanhamento a longo prazo demonstrou uma excelente recuperação funcional e ausência de recidiva, ressaltando a eficácia da ressecção cirúrgica com margens de segurança. A paciente alcançou uma qualidade de vida plena, participando ativamente de atividades sociais e pessoais.
Este caso ilustra a importância de um diagnóstico preciso, planejamento cirúrgico detalhado e acompanhamento rigoroso para o tratamento bem-sucedido de tumores ósseos complexos.
Condrossarcoma – Pelvectomia. Paciente feminina, com 19 anos de idade, queixando-se de desconforto e aumento de volume da pelve esquerda. Clinicamente apresentando discreta dor à palpação da asa do ilíaco, com tumor palpável, de consistência dura e aderido. Atendida em 18 de dezembro de 2002, com os exames de imagem à seguir: 13/11/1983 18/12/2002
A paciente exibe, com alegria, sua vida sem limitações significativas. Mostra a total superação do déficit funcional, exercendo atividades da vida diária com desenvoltura, figuras 81 a 90.
Vídeo 1: Marcha com apoio total no membro operado, carga monopodal com bom equilíbrio, boa função de flexão dos quadris e joelhos com carga. Excelente resultado funcional para uma hemipelvectomia interna total, sem reconstrução, após 12 anos e três meses da cirurgia.
Autores do caso
Autor : Prof. Dr. Pedro Péricles Ribeiro Baptista
Oncocirurgia Ortopédica do Instituto do Câncer Dr. Arnaldo Vieira de Carvalho
Consultório: Rua General Jardim, 846 – Cj 41 – Cep: 01223-010 Higienópolis São Paulo – S.P.
Fone:+55 11 3231-4638 Cel:+55 11 99863-5577 Email: drpprb@gmail.com