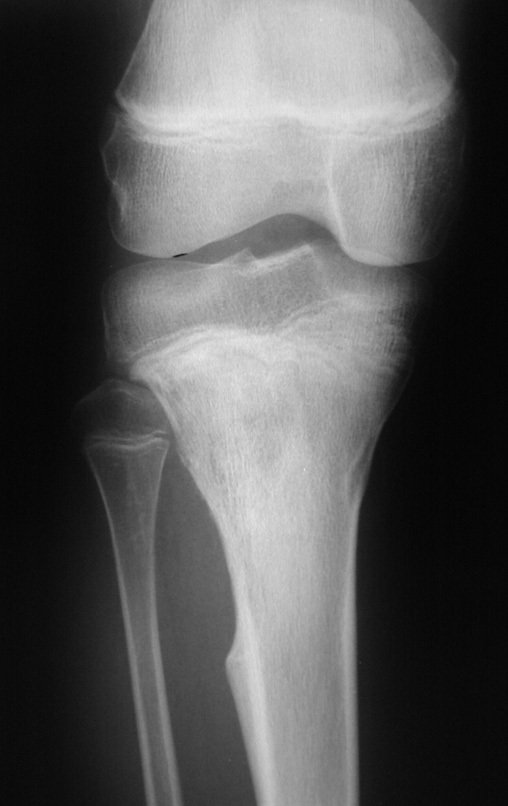
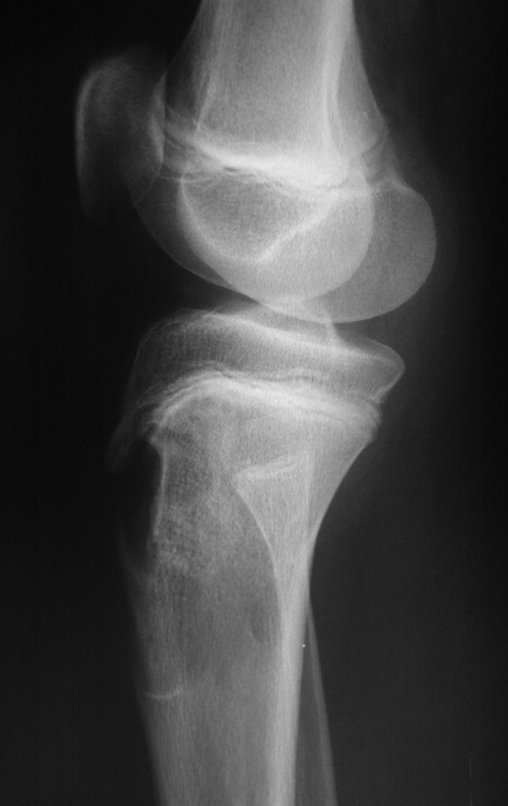
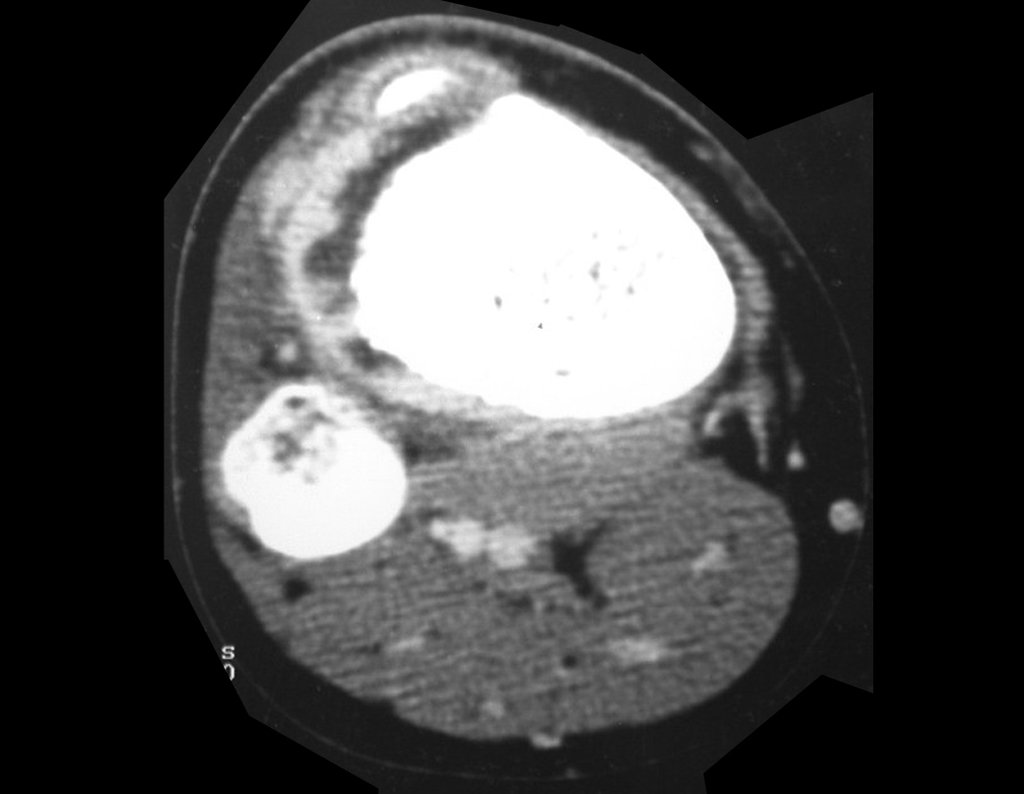
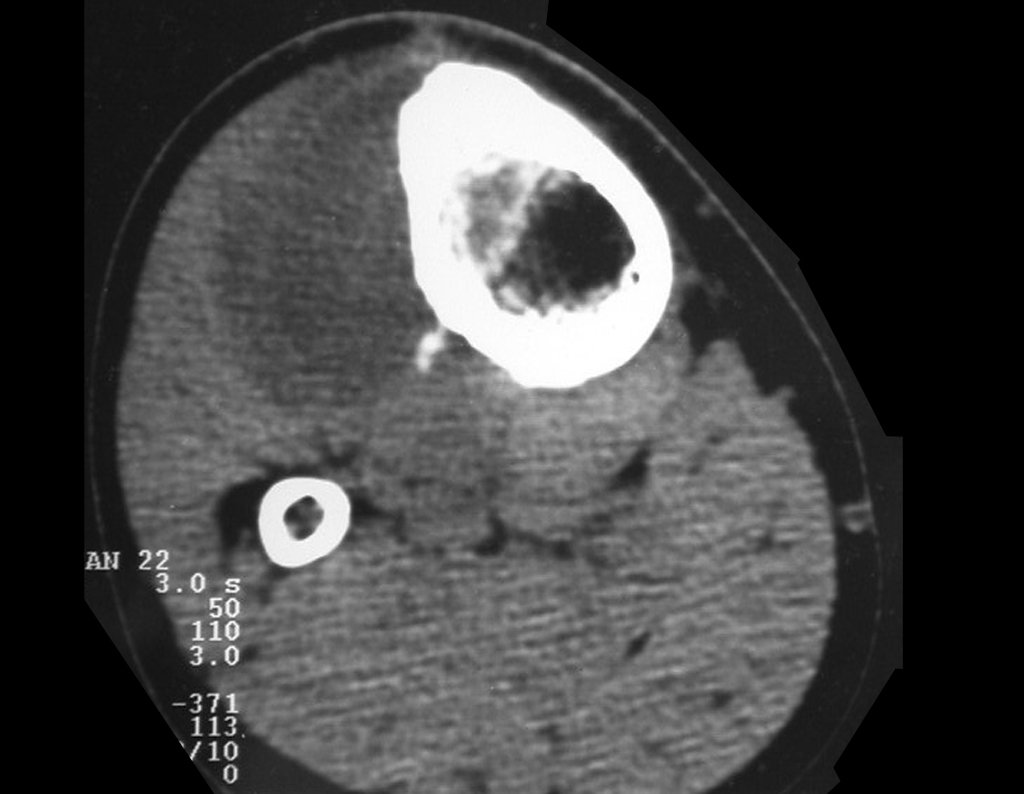
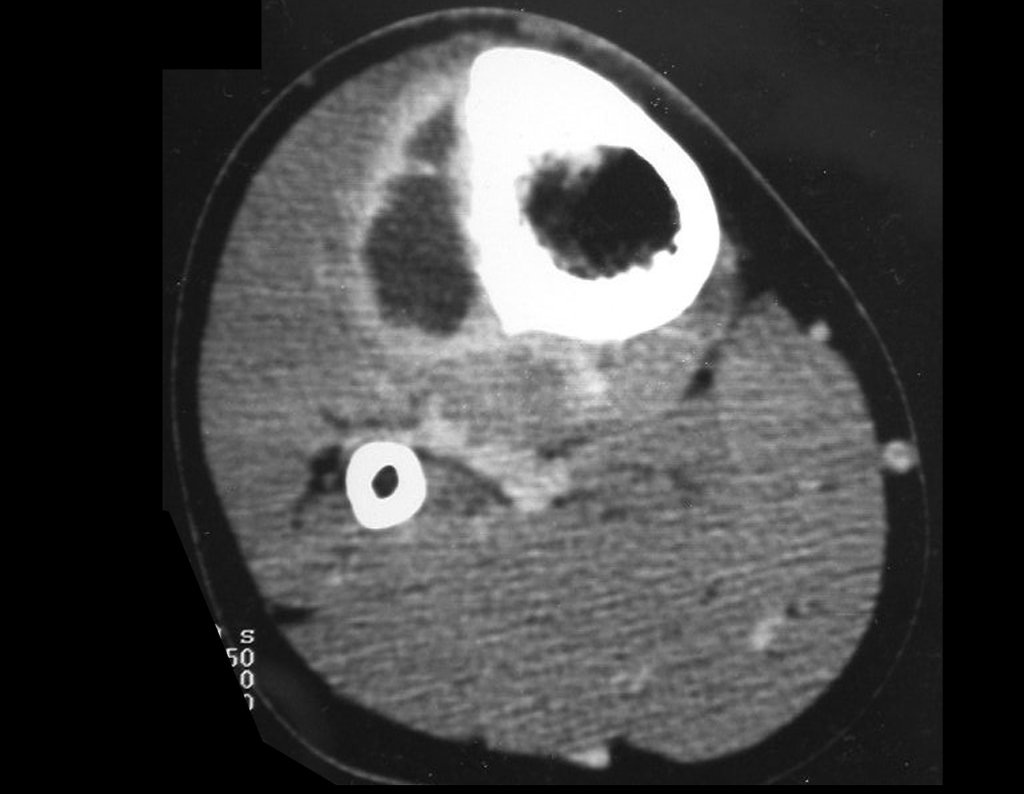
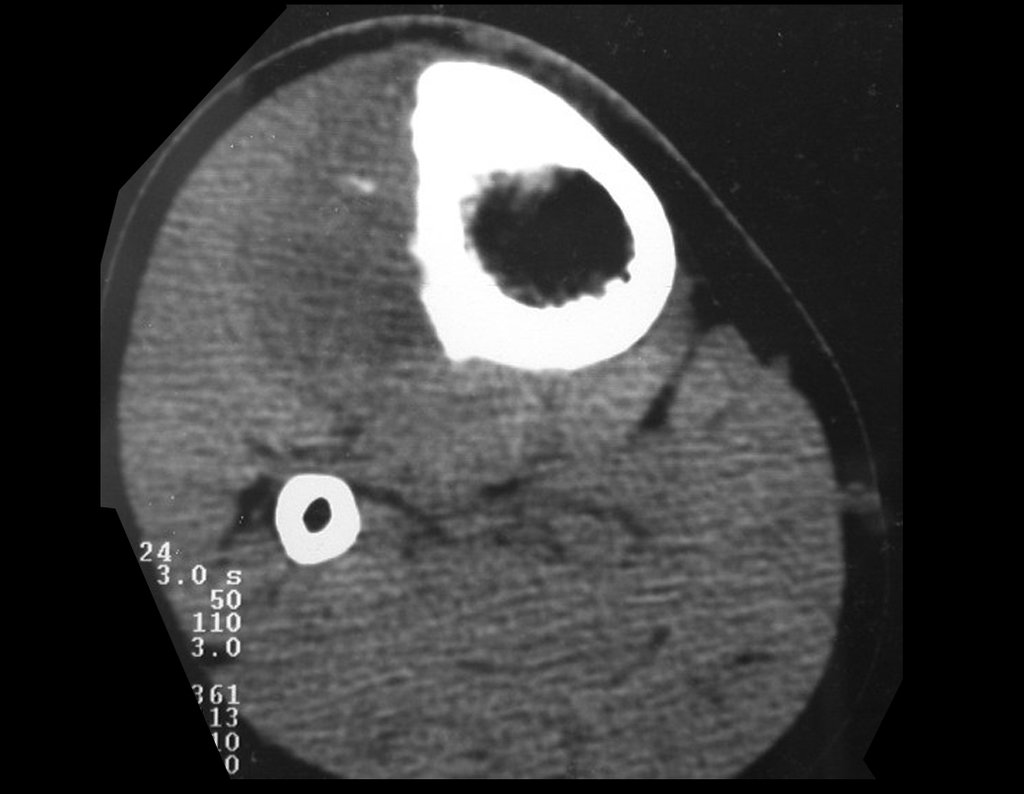
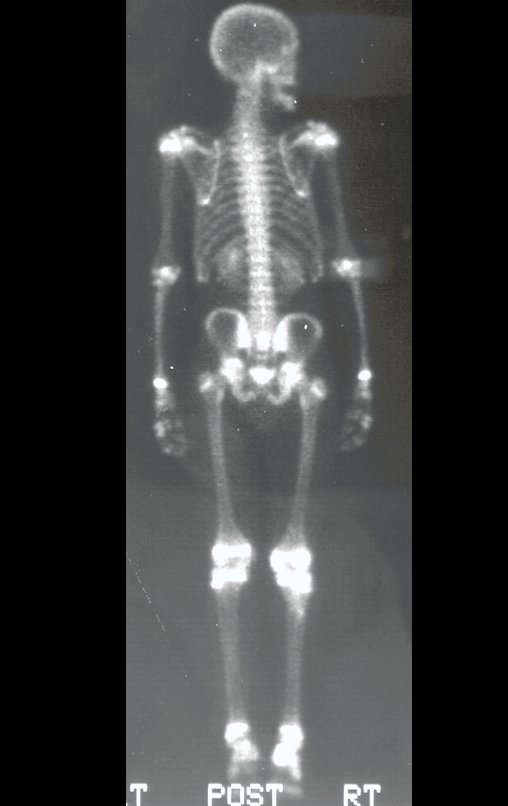
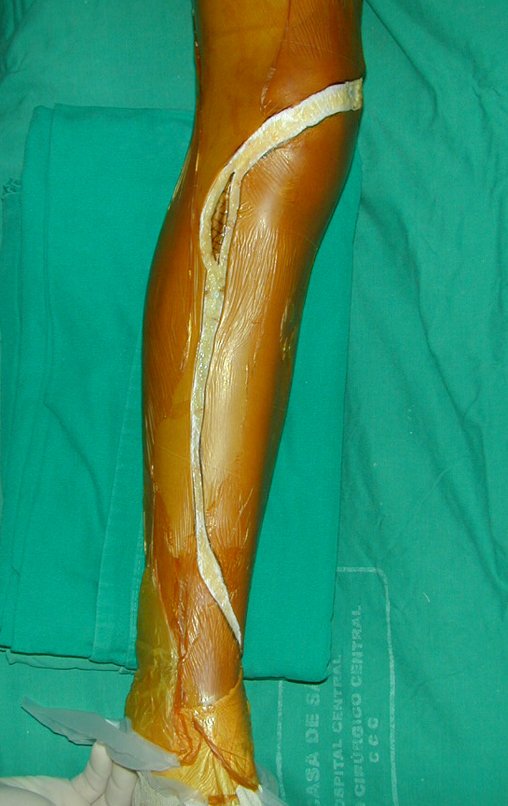
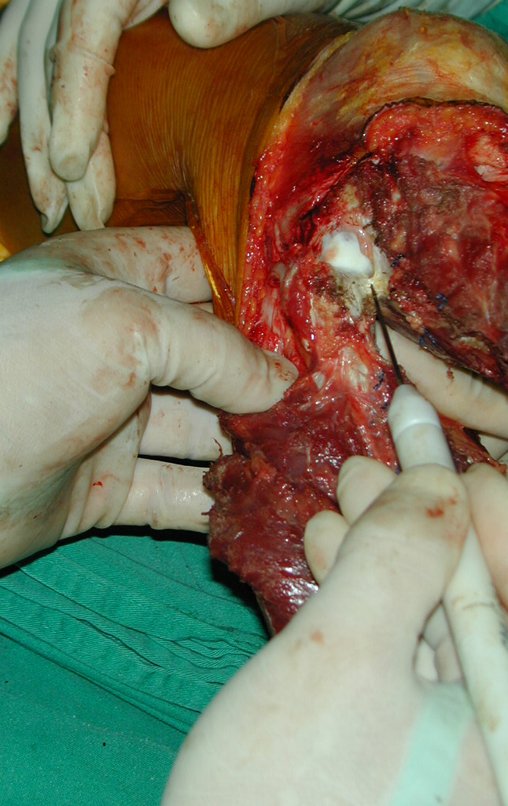
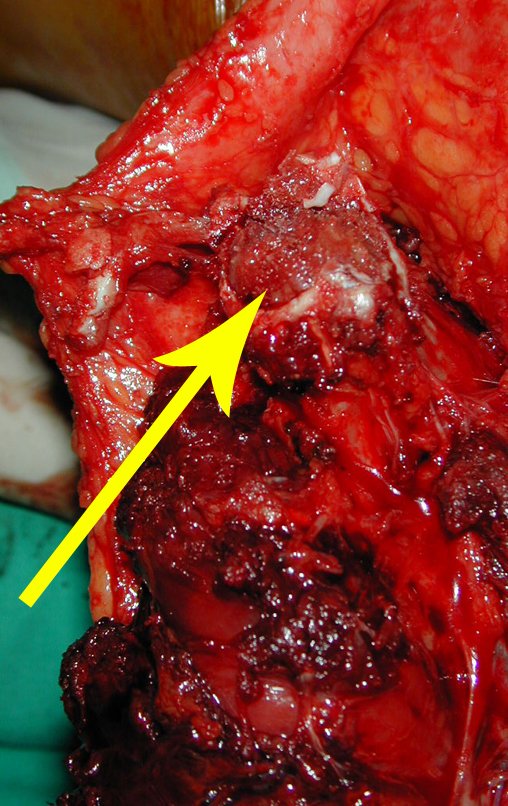
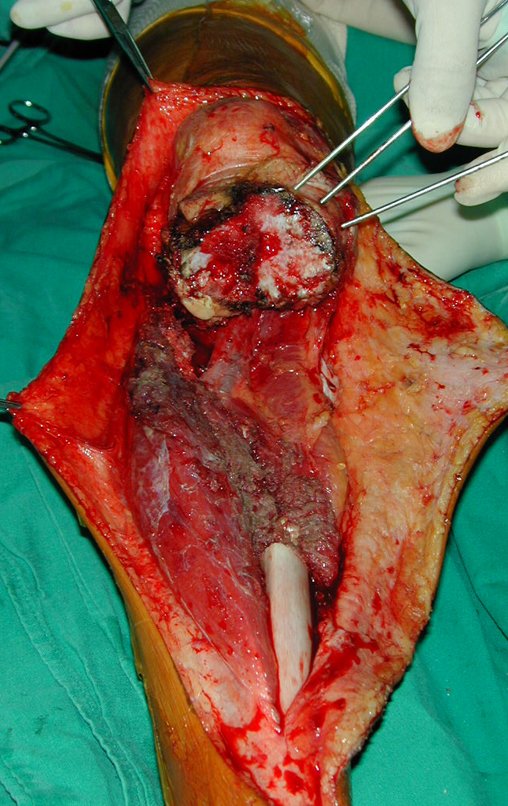
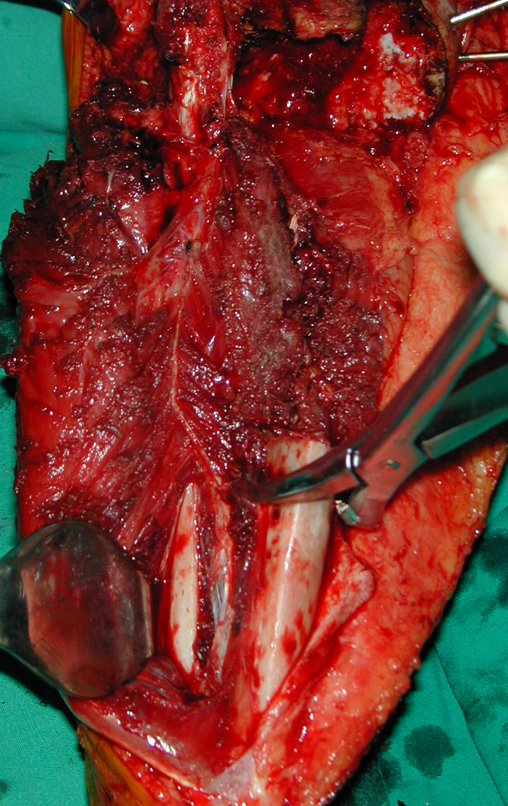
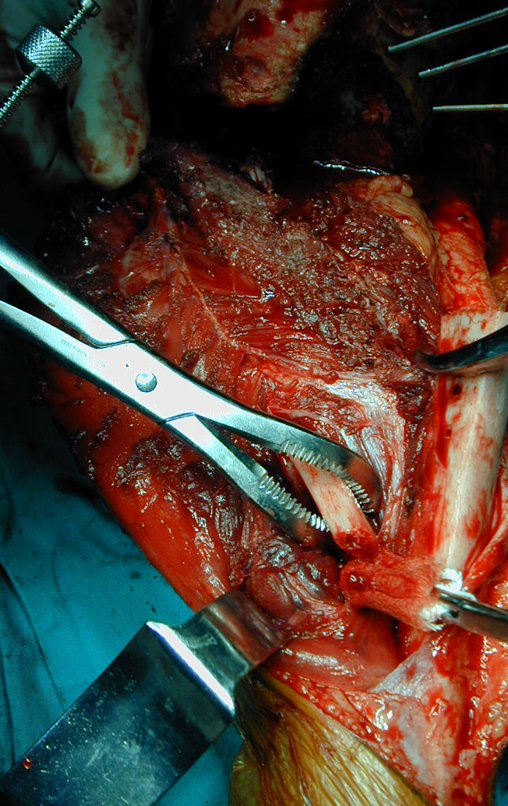
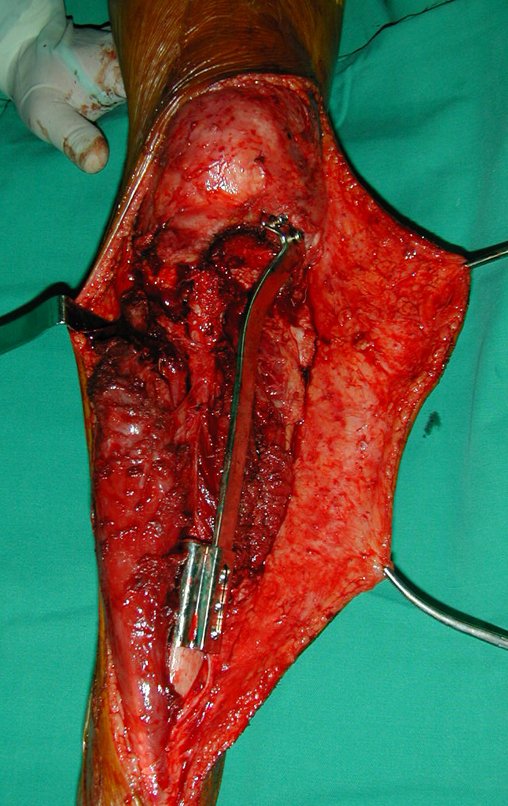
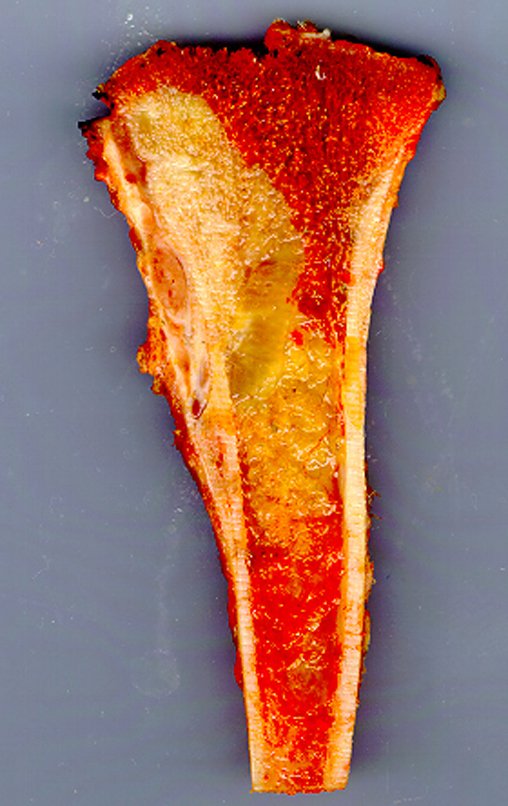
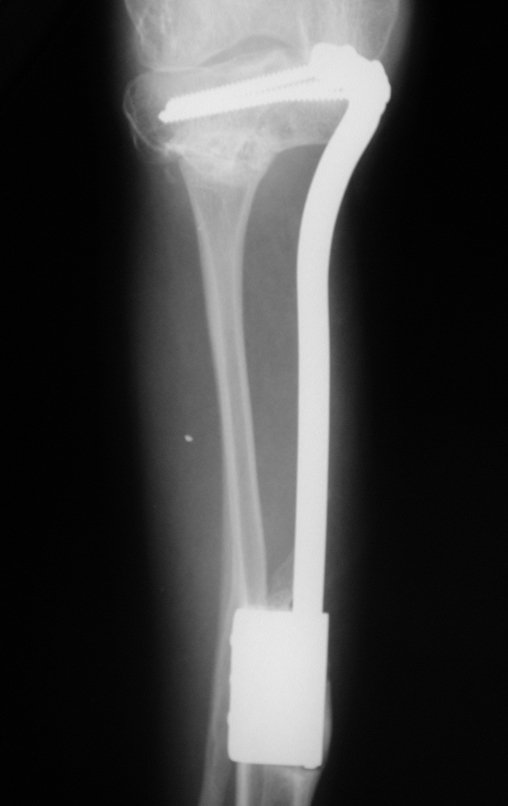
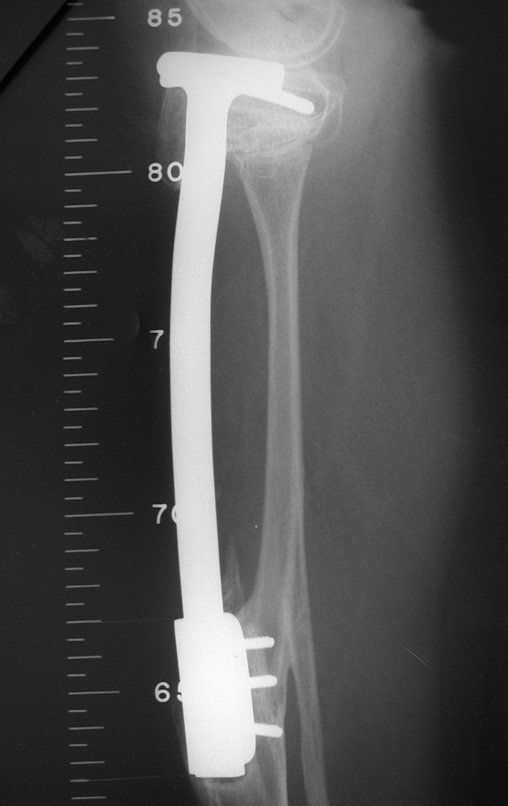
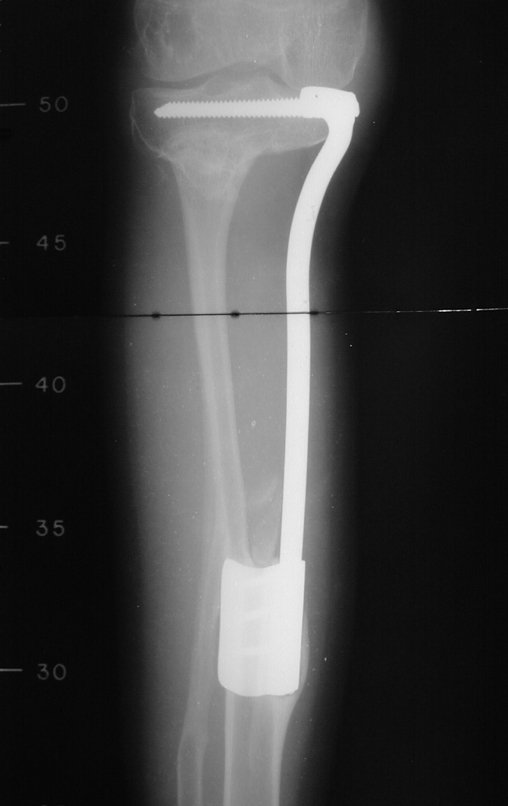
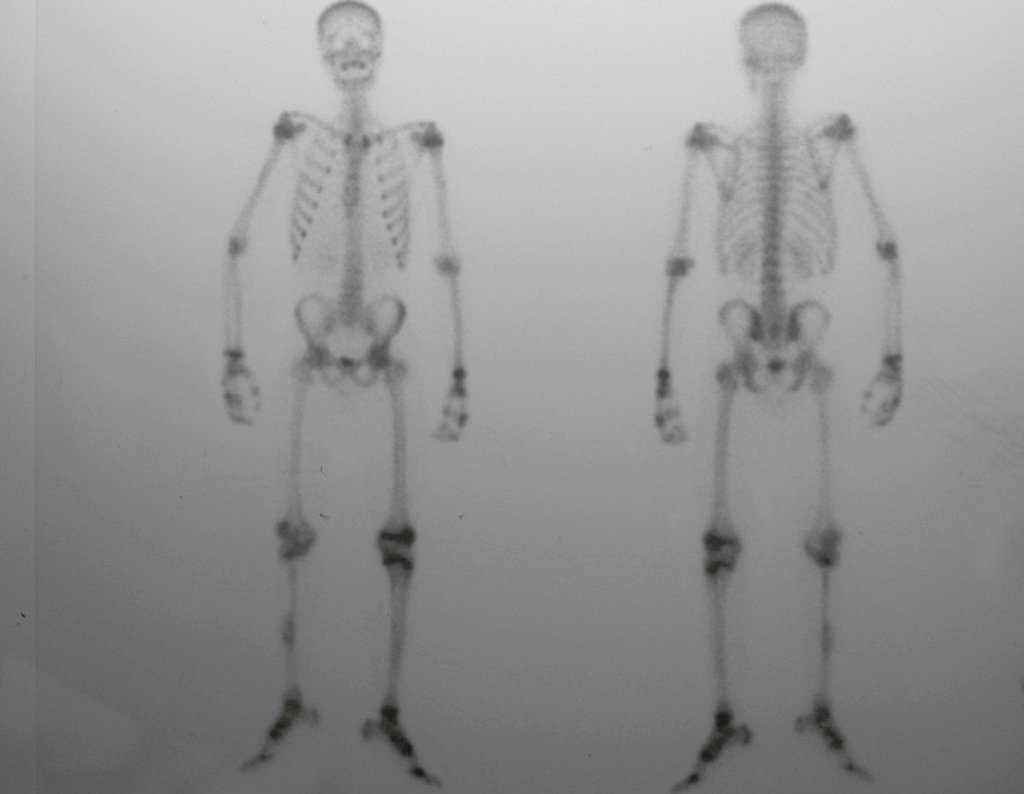
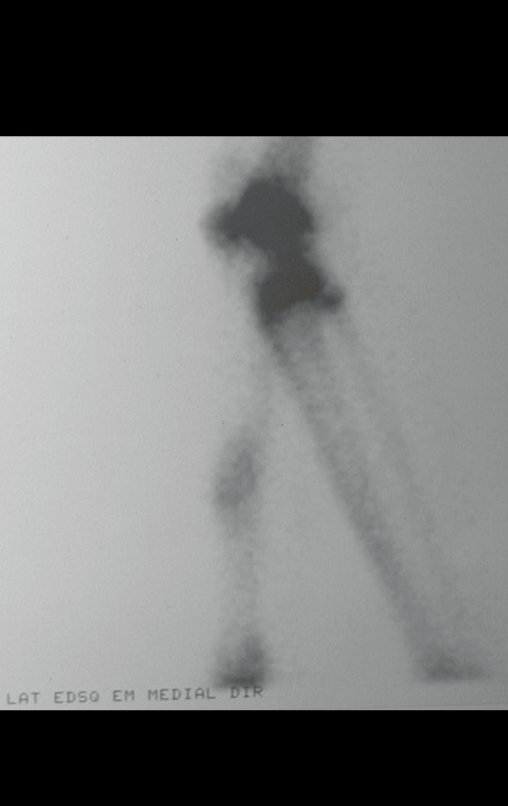
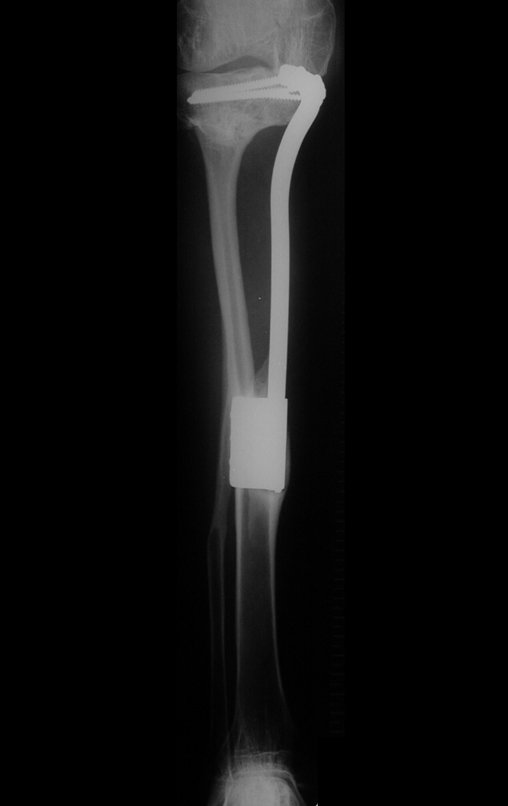
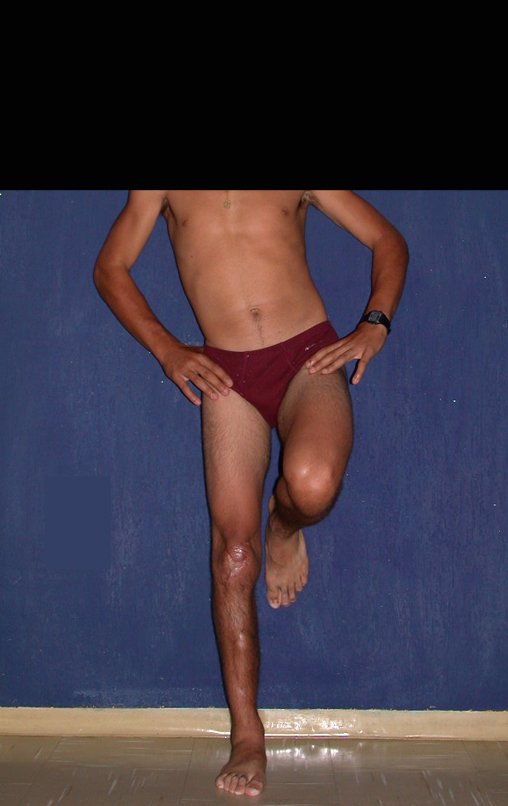
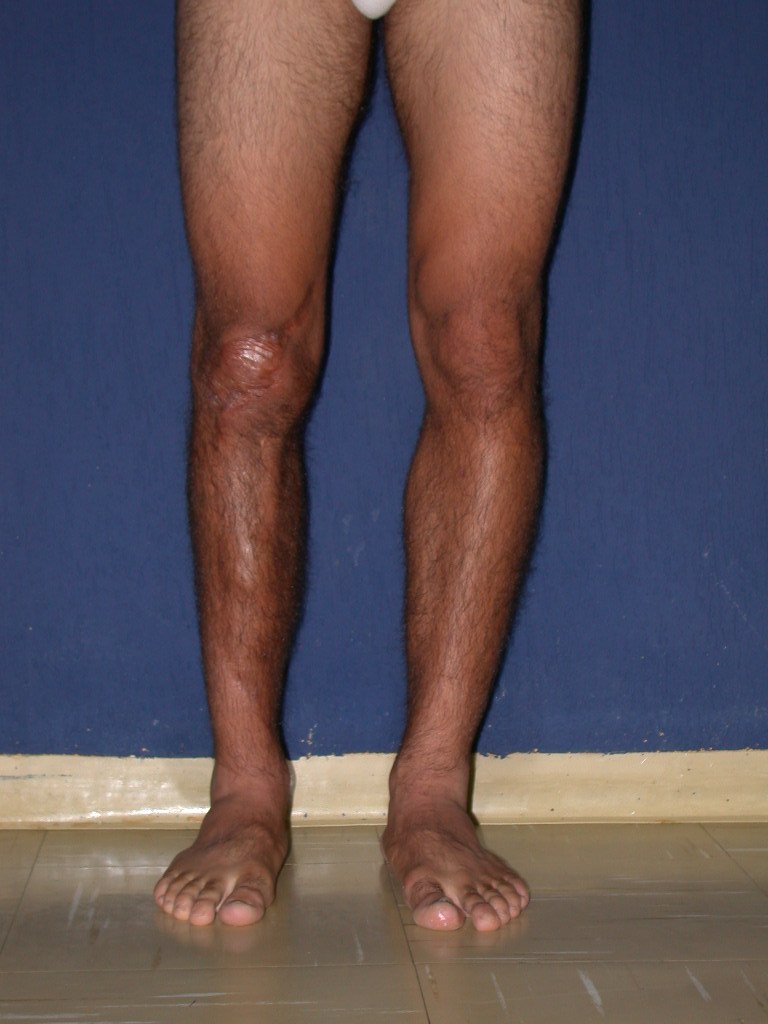
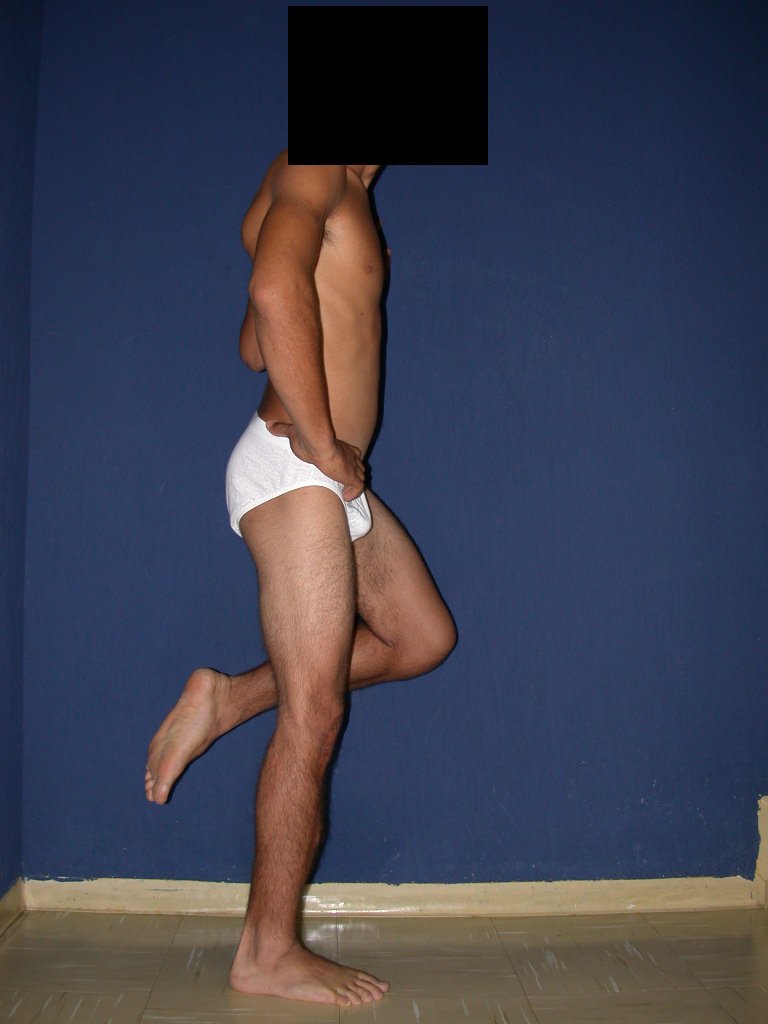
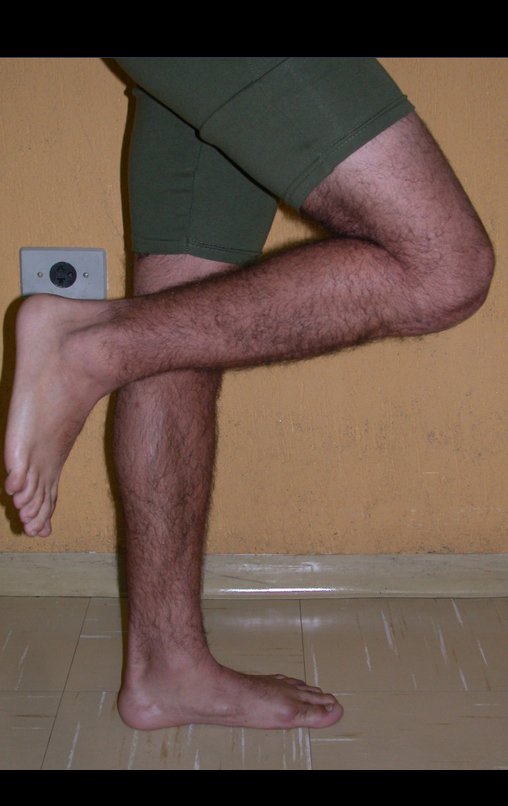
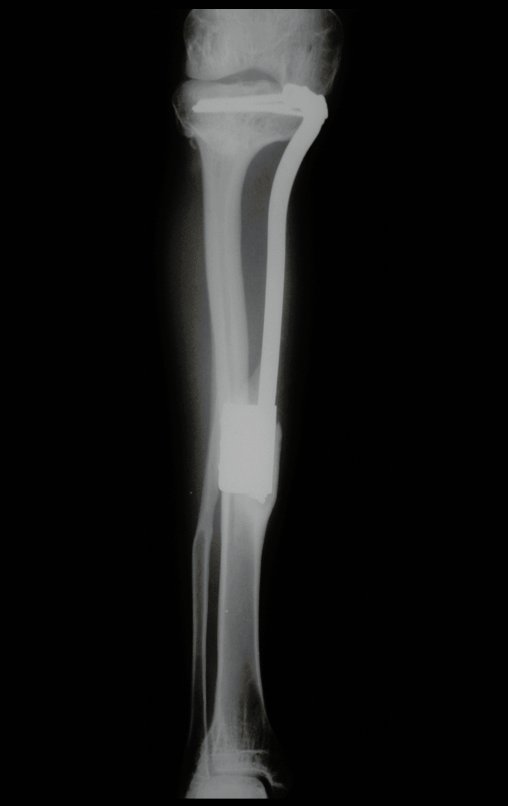
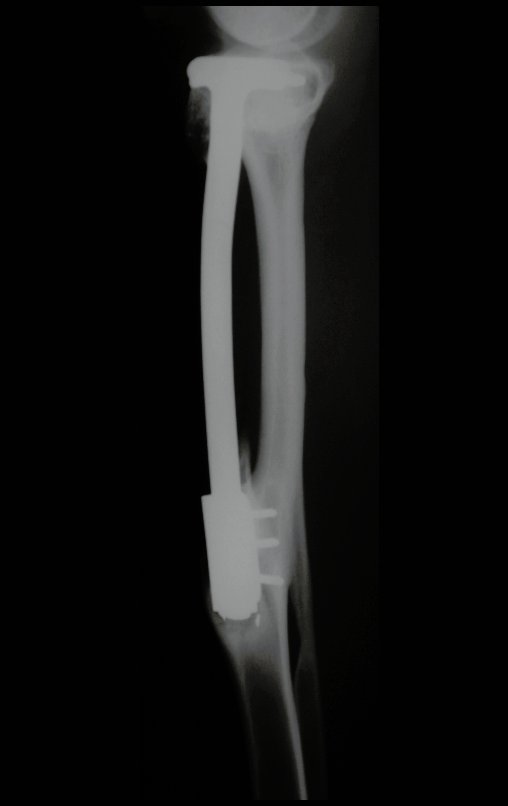
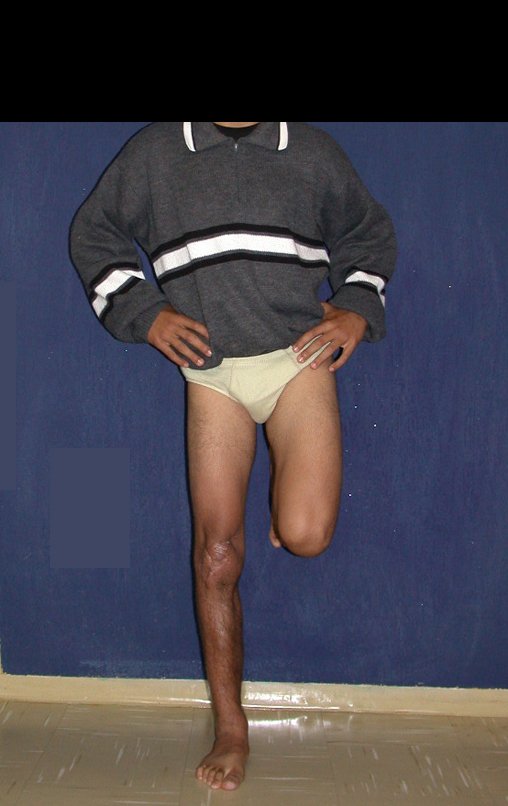
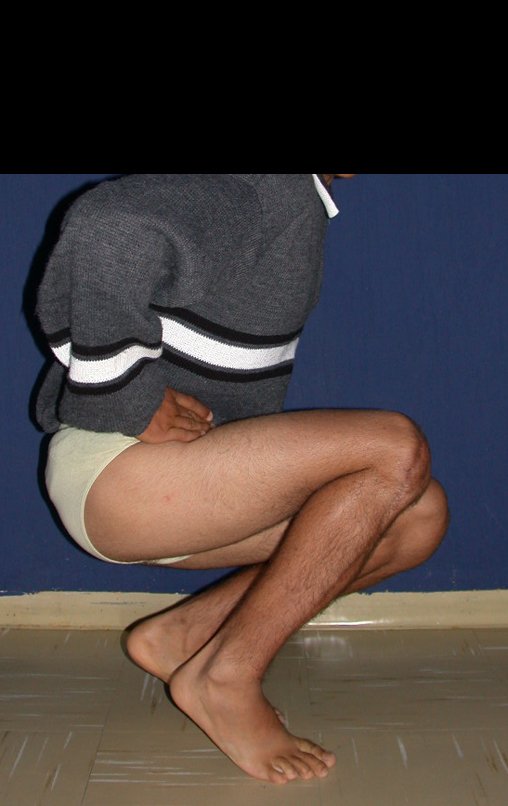
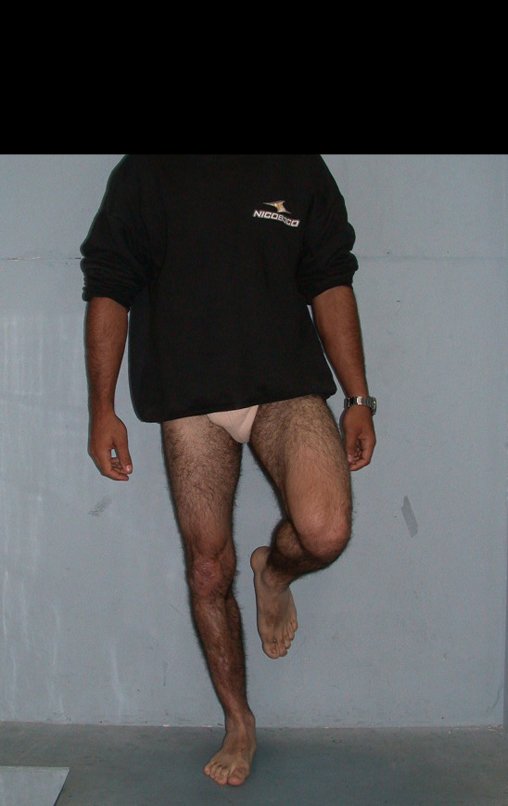
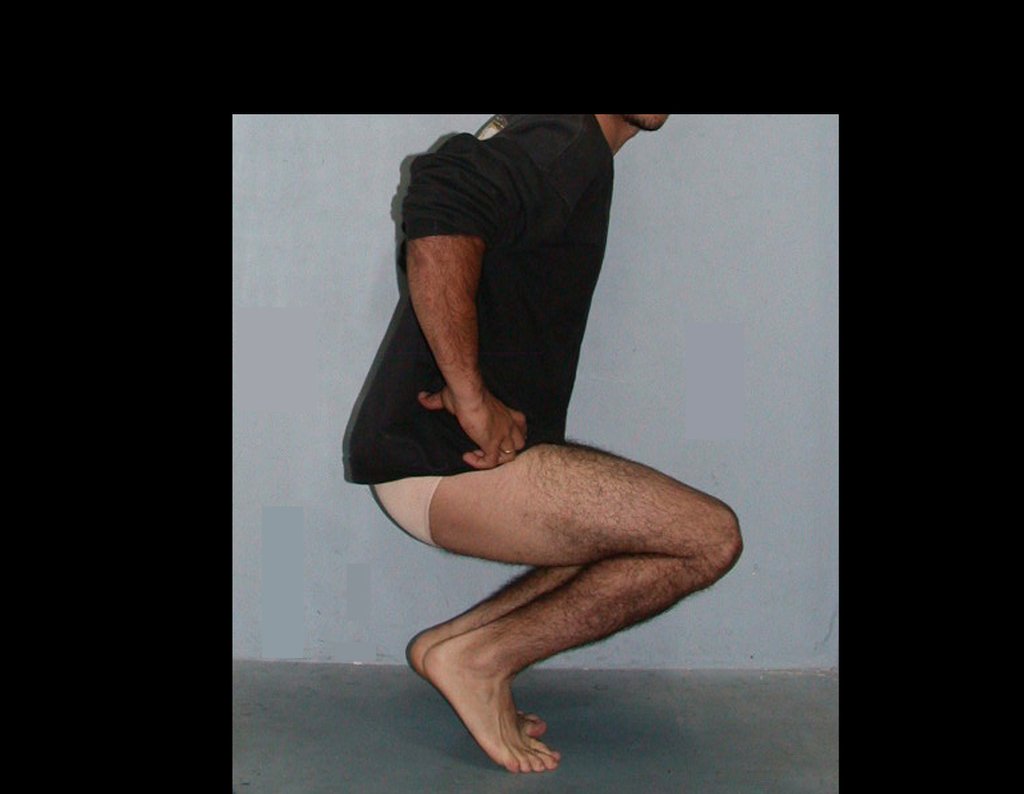
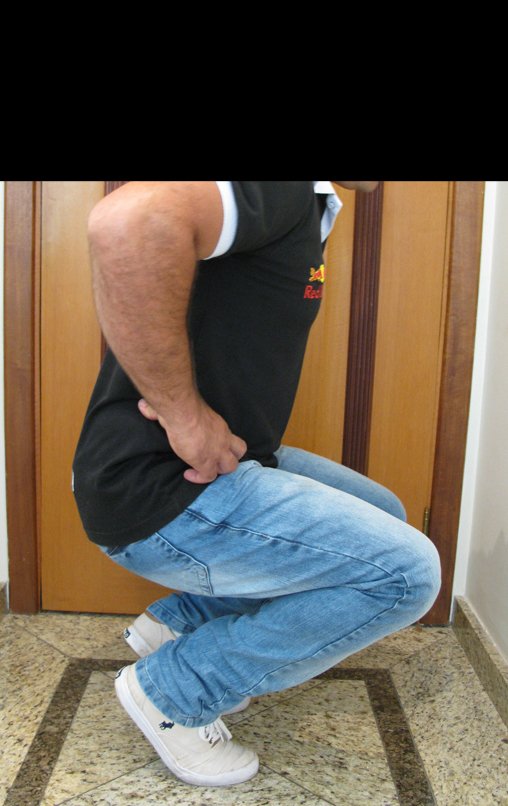
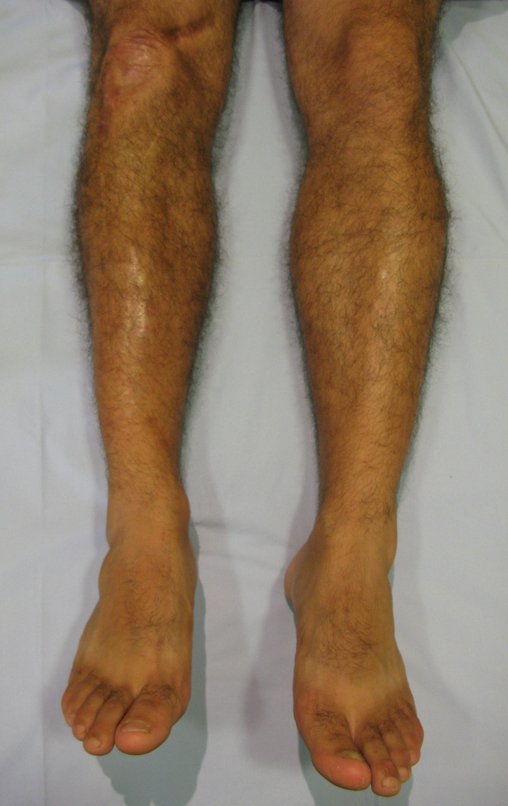
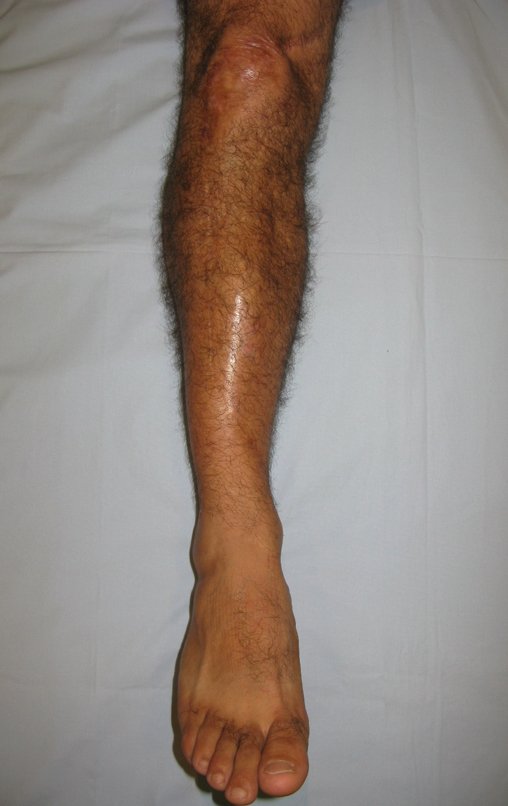
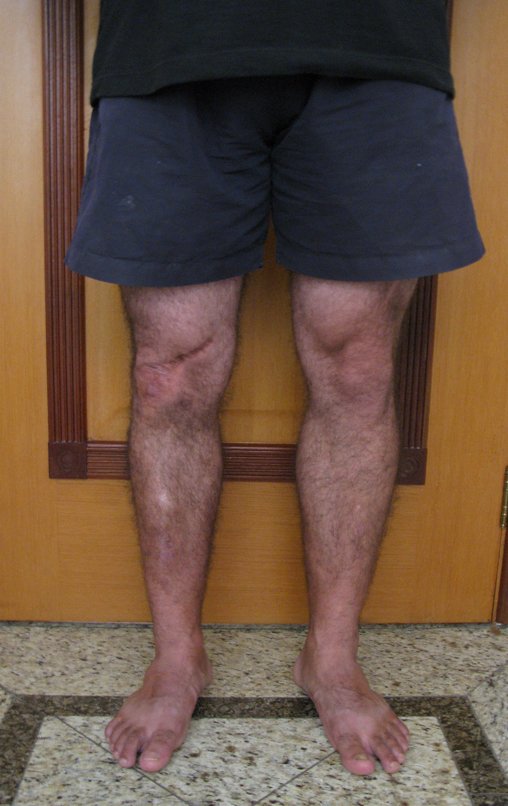
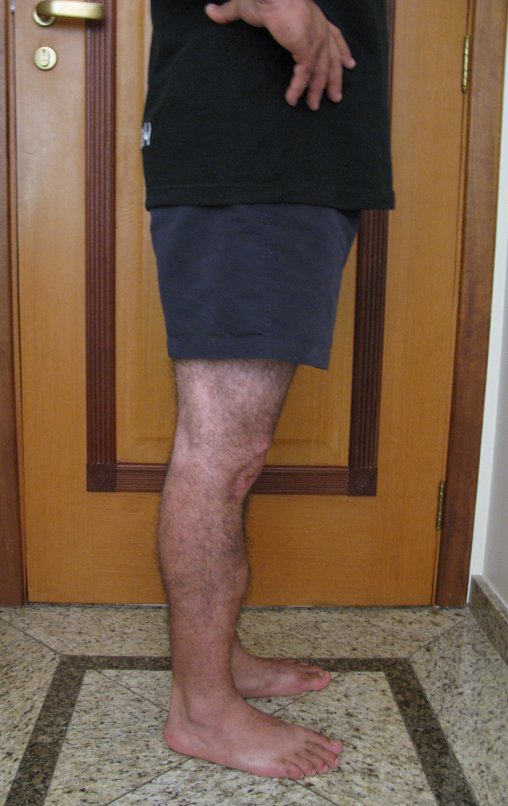
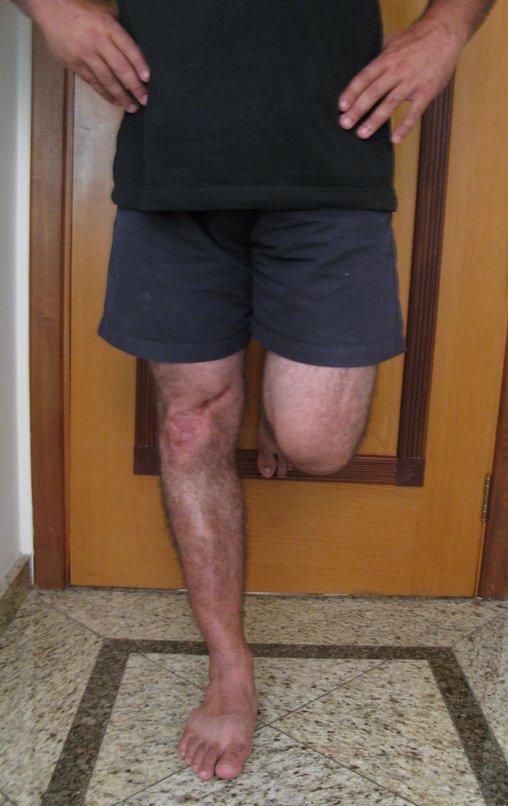
Técnica De Autotransplante De Cartilagem De Crescimento. Paciente com doze anos e cinco meses de idade, apresentando dor e tumor no terço proximal da perna direita em abril de 1999, figuras 1 e 2, e tomografia figuras 3 a 8.
07. Técnica de Autotransplante de Cartilagem de Crescimento – Tibialização da Fíbula Proximal – Reconstrução Biológica – Enxerto Autólogo em Osteossarcoma da Tíbia
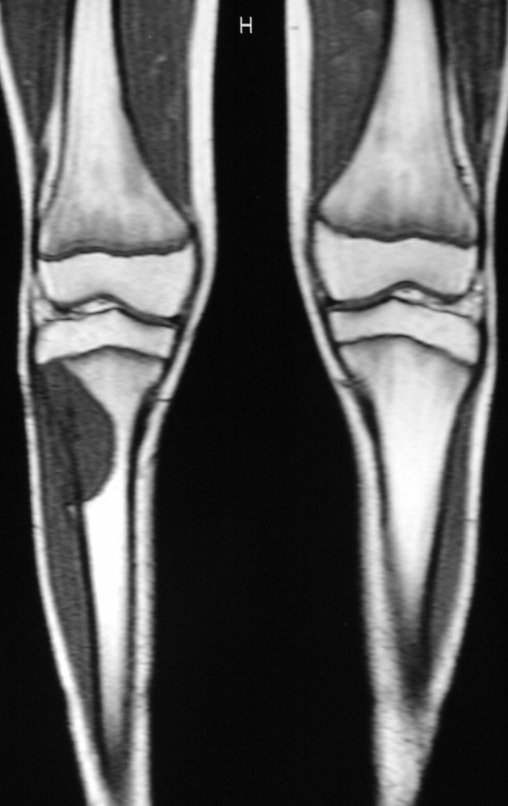
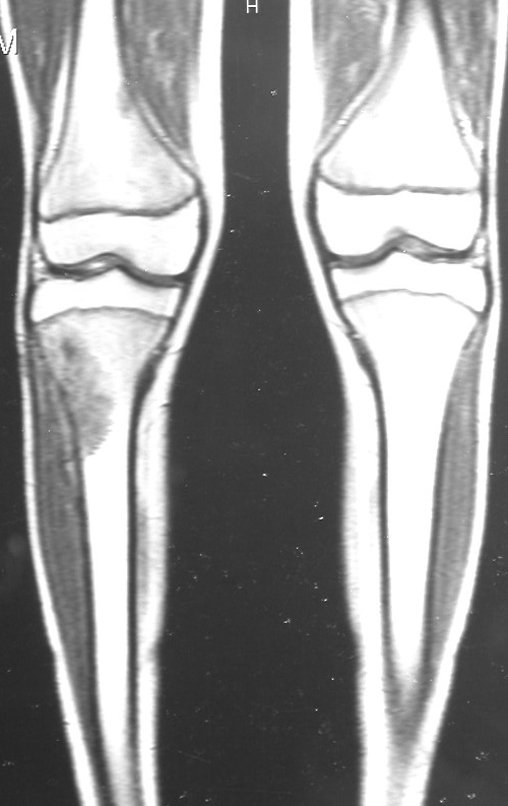
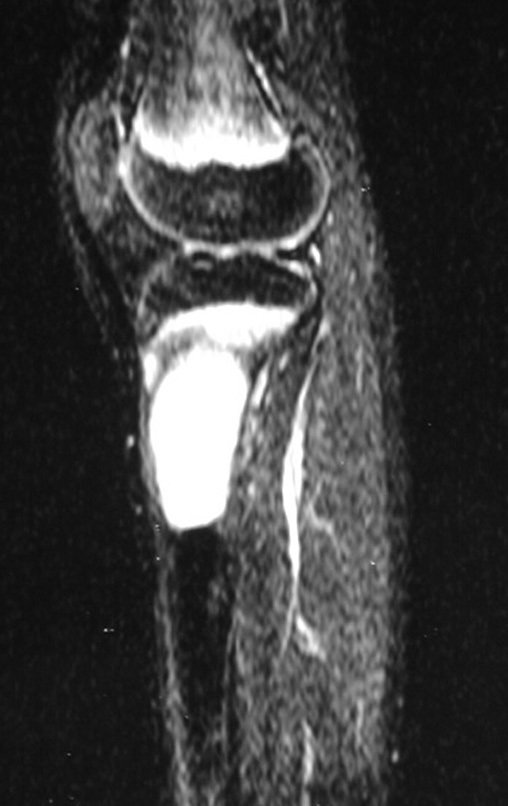
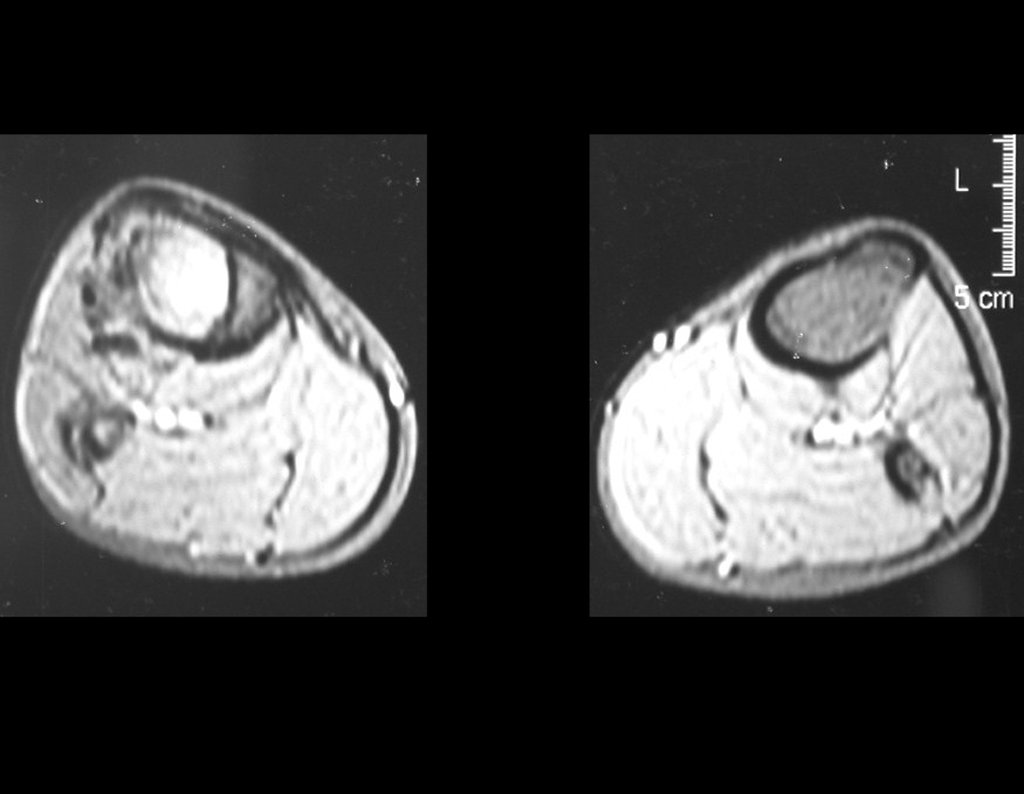
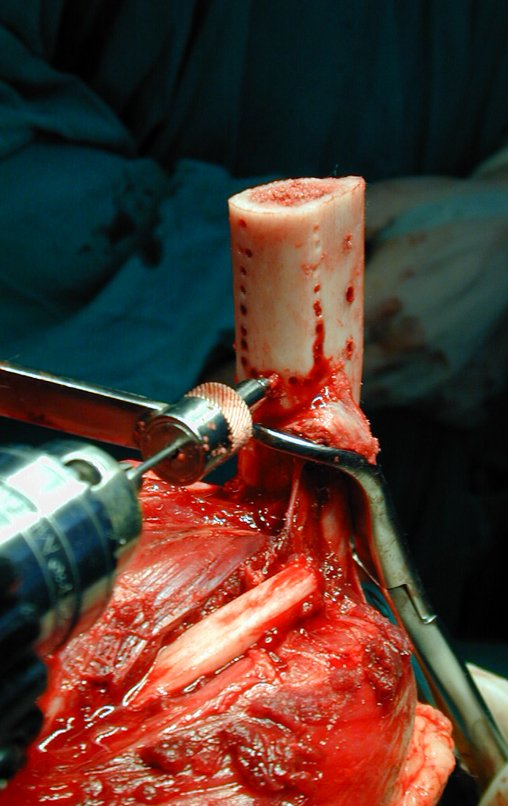
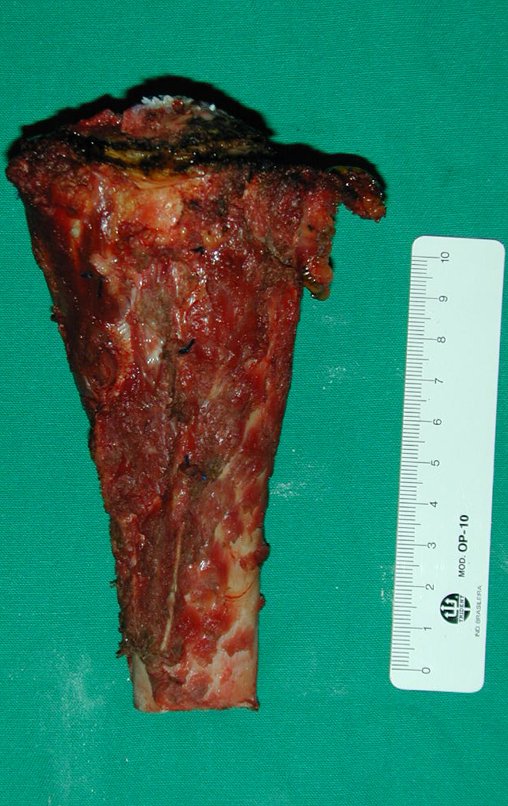
Após o estadiamento da lesão, realizou-se a biópsia da perna, por via ântero-lateral. O exame anátomo patológico confirmou tratar-se de osteossarcoma. Em outubro de 1999 o estudo de ressonância pós quimioterapia neoadjuvante mostrava uma lesão metafisária que atingia a porção ântero-lateral da placa de crescimento, figuras 9 a 16.
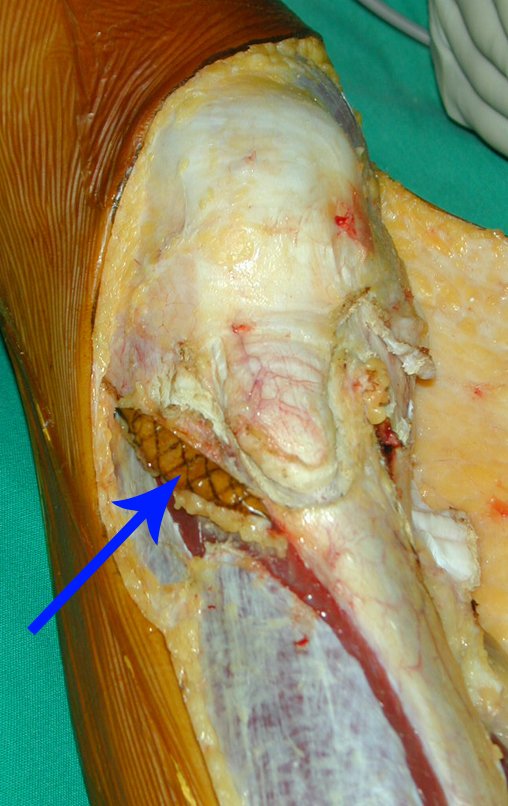
A lesão encosta na cartilagem de crescimento, mas não invade a epífise, figuras 9 e 10. Na figura 11, podemos observar a lesão sob a linha de crescimento, e na figura 12, à alguma distância do tumor. Nas tomadas sagitais da ressonância, observamos que a lesão encosta na cartilagem de crescimento, em alguns cortes, mas não invade a epífise, em nenhum deles.
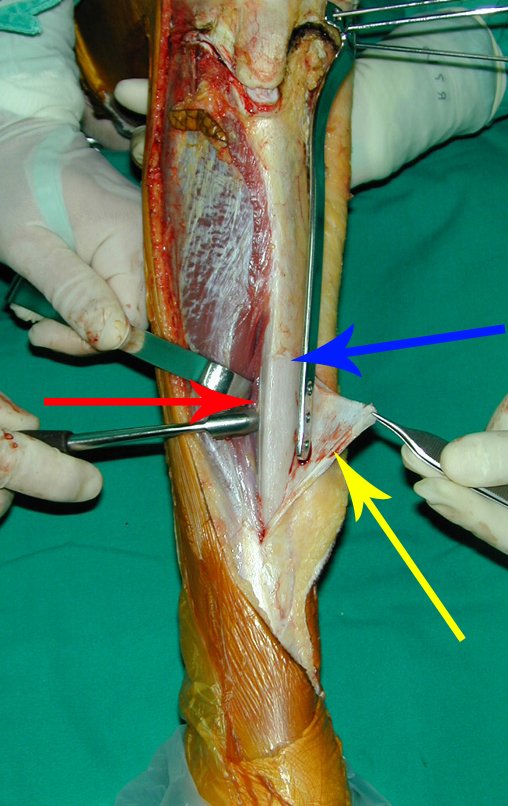

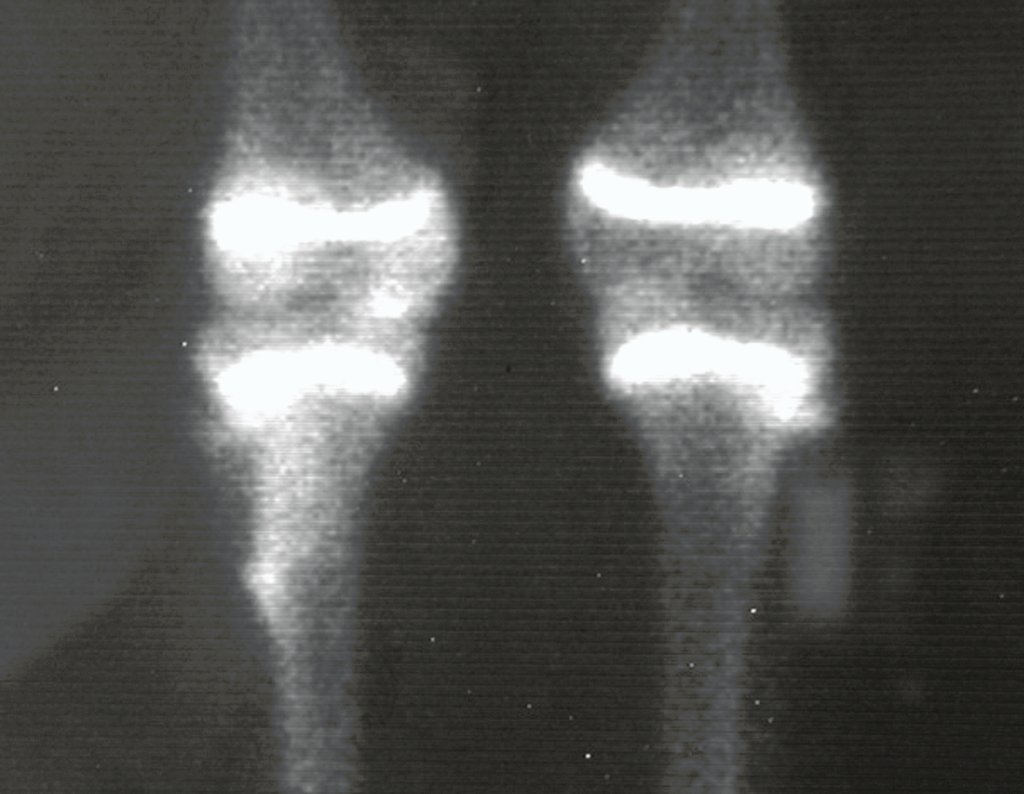
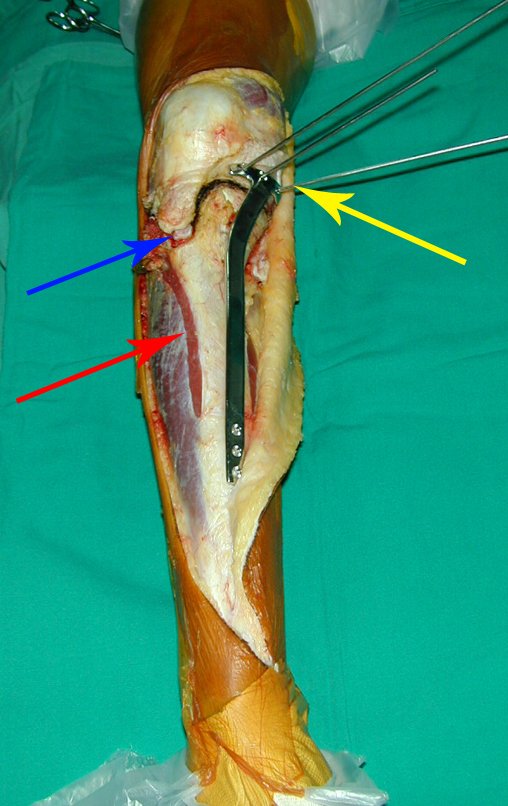
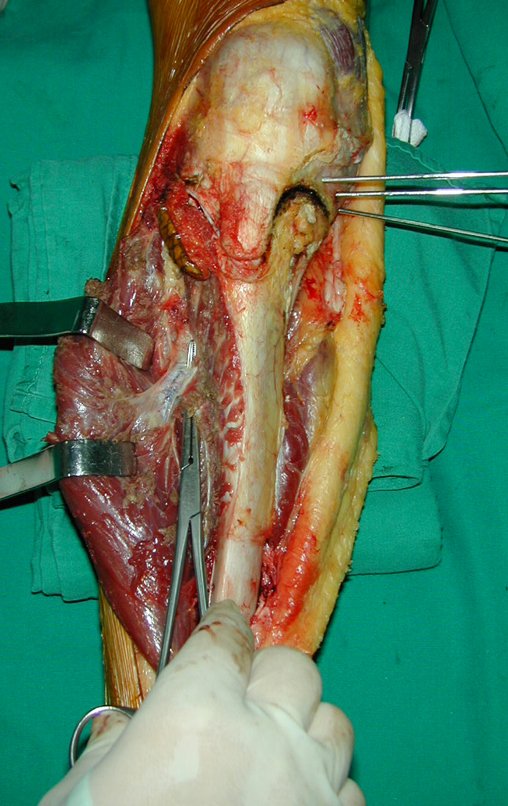
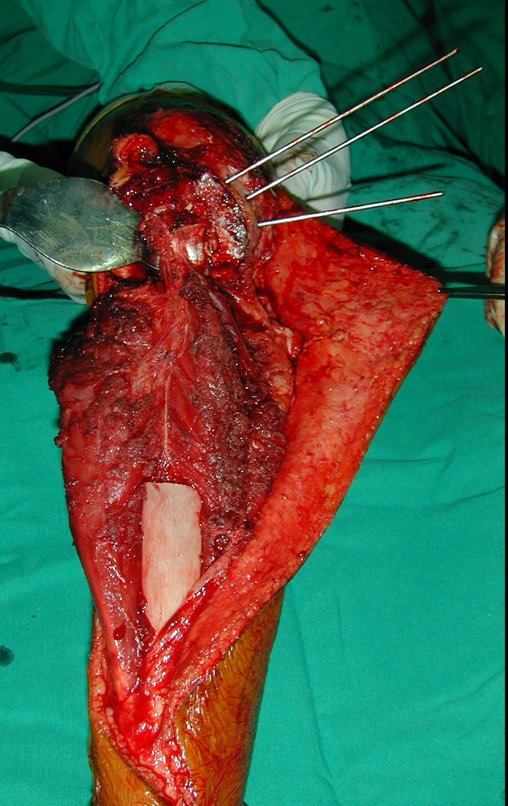
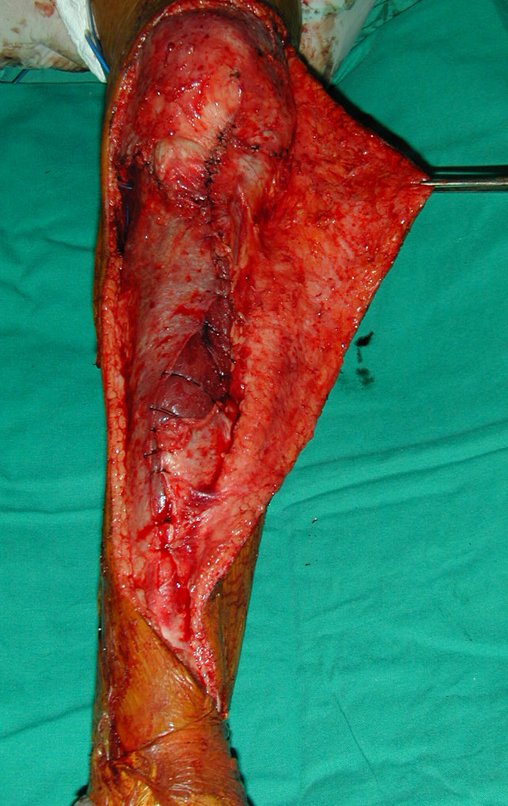
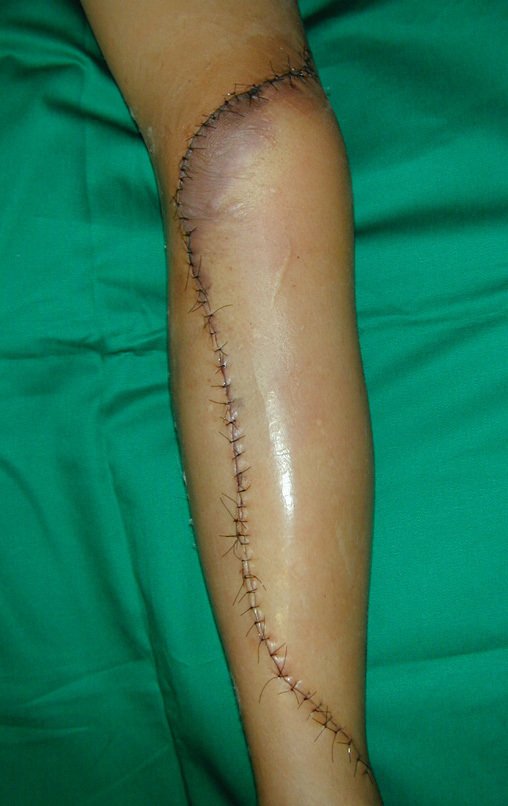
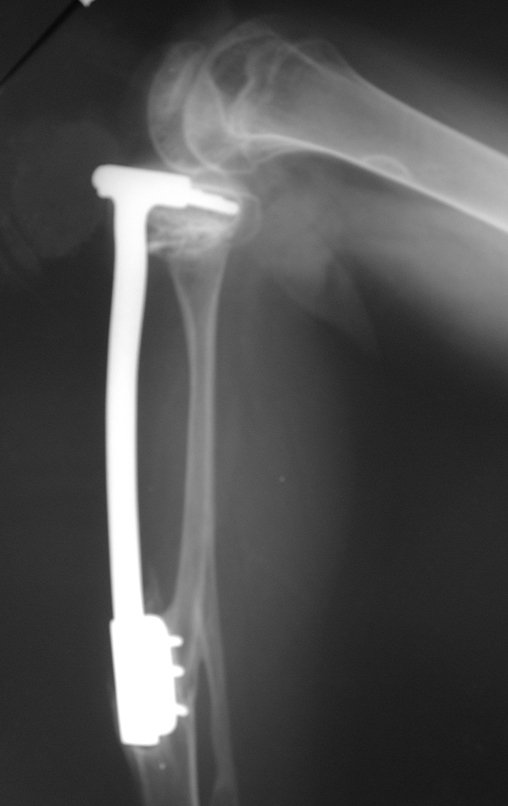
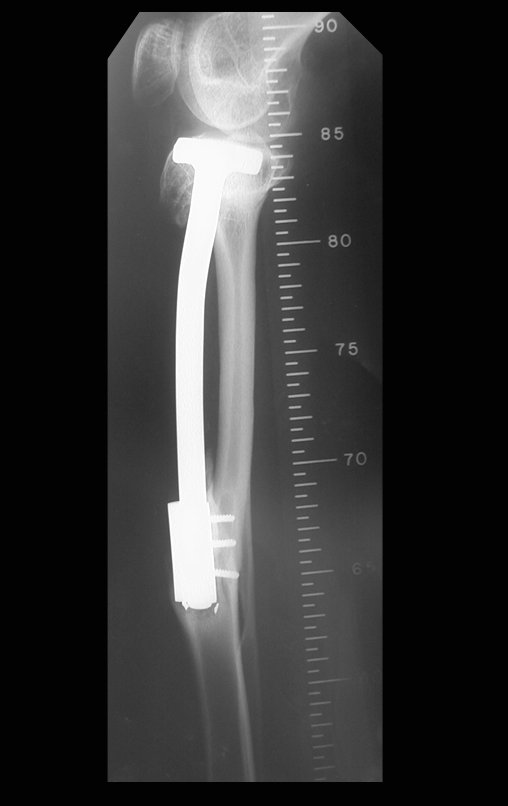
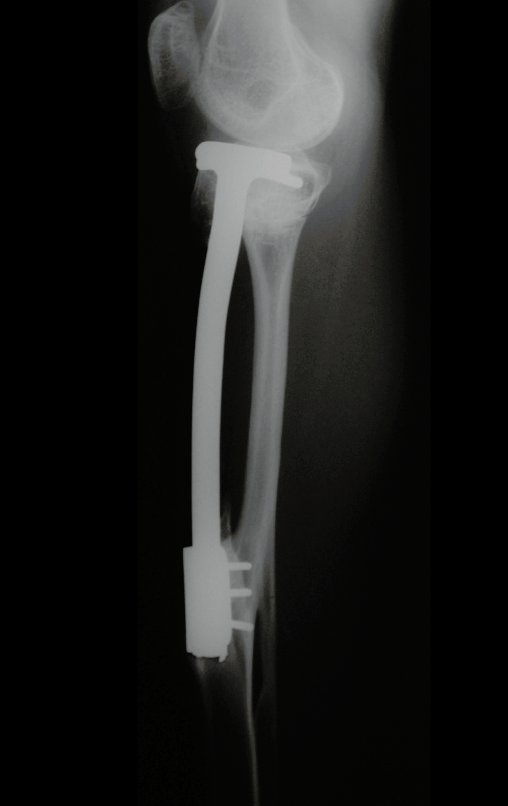
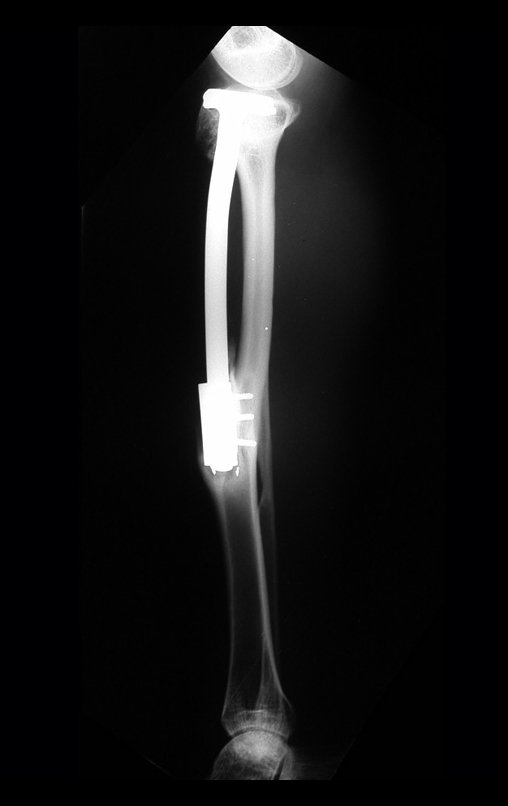
O Autotransplante da fíbula vascularizada, com a sua placa de crescimento, está se mostrando uma solução biológica eficaz. A fíbula está sendo “tibializada” e a placa de crescimento dela continua crescendo, substituindo a placa de crescimento da tíbia, que foi ressecada, juntamente com o tumor.
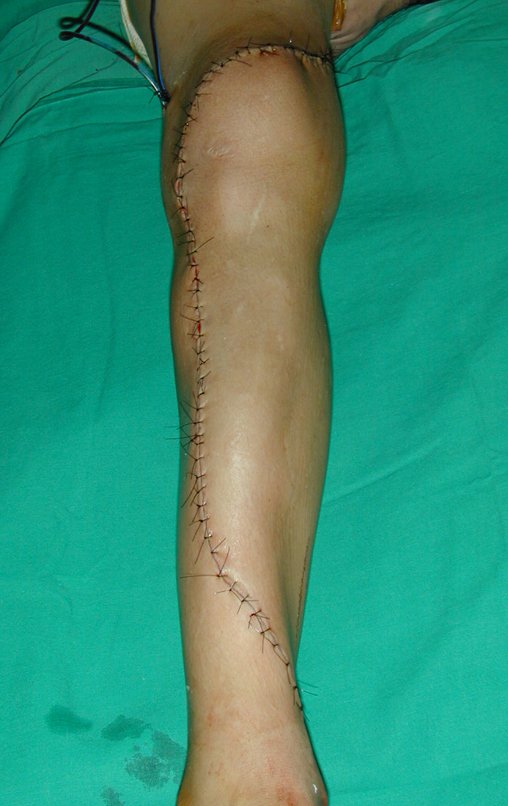
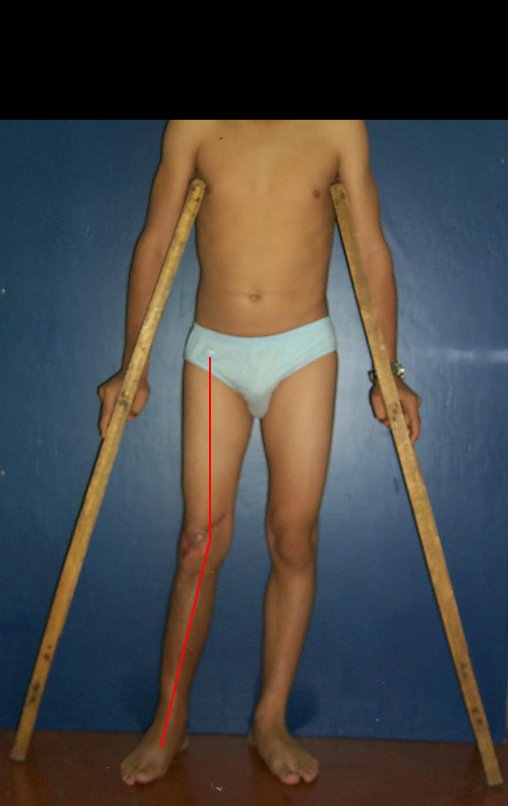
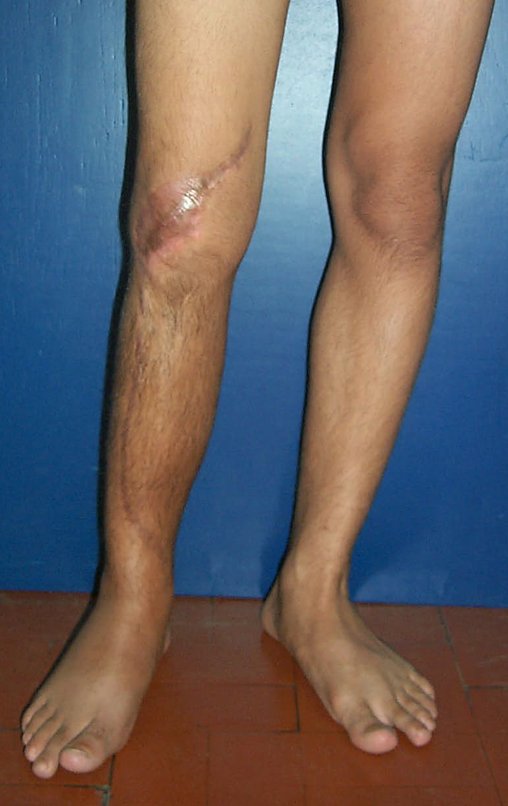
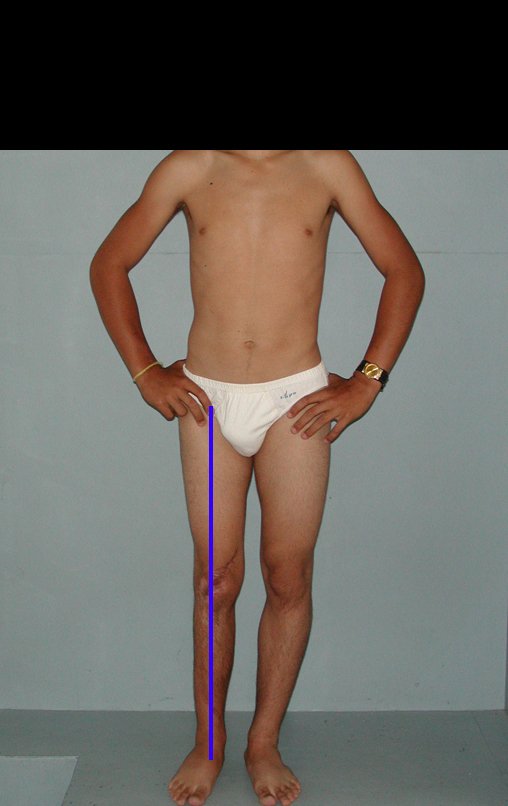
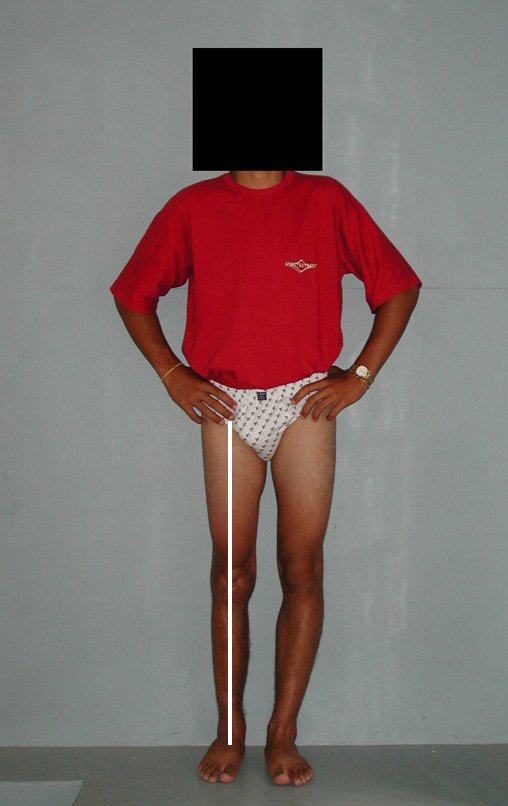
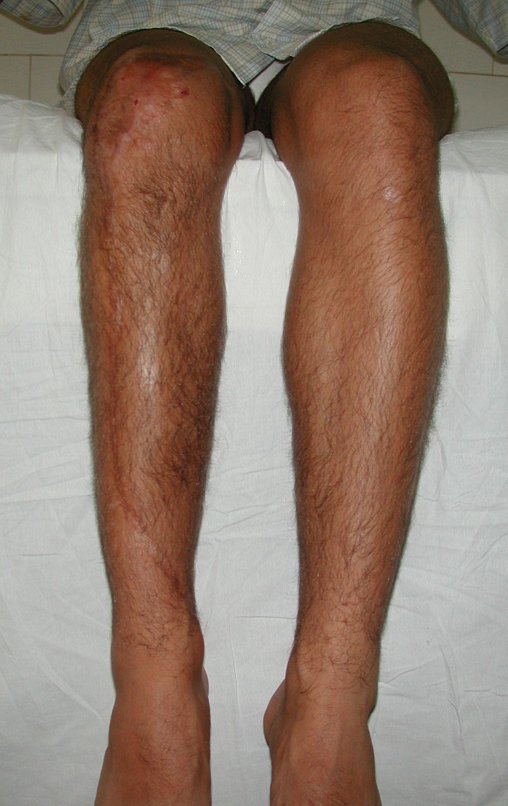
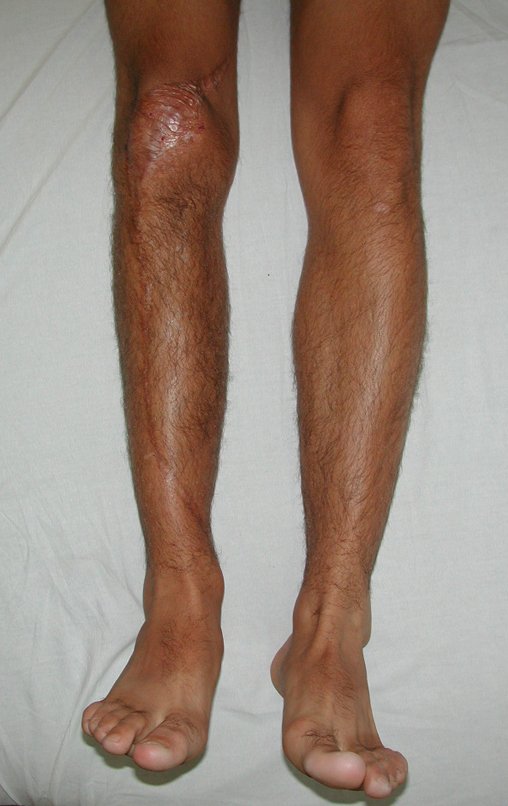
Membro inferior alinhado e clinicamente com a perna mais curta, pois ocorreu o encurtamento logo no início, devido á inclinação da epífise, provocando o deslizamento inferior da haste da placa, já demonstrado com a inclinação dos parafusos epifisários.
Vídeo 01: Função normal do membro operado após três anos, em 21/10/2002.
Vídeo 2: Função simétrica e normal dos membros inferiores, após quatro anos e cinco meses, em 30/03/2004.
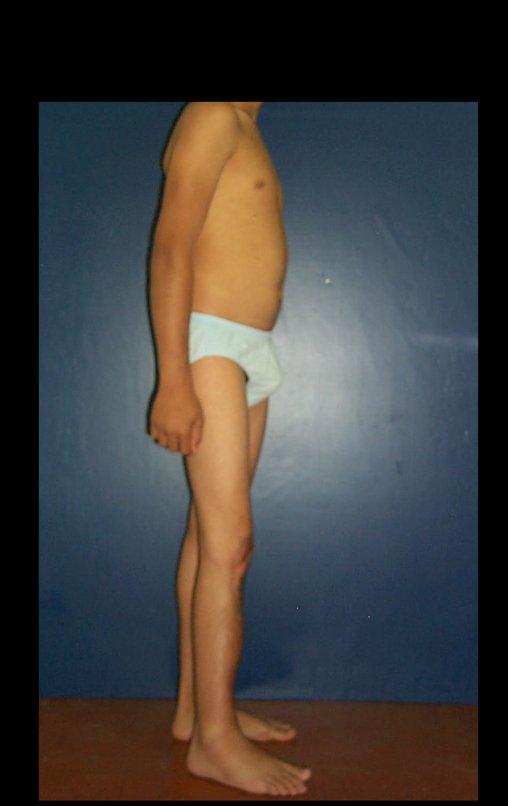
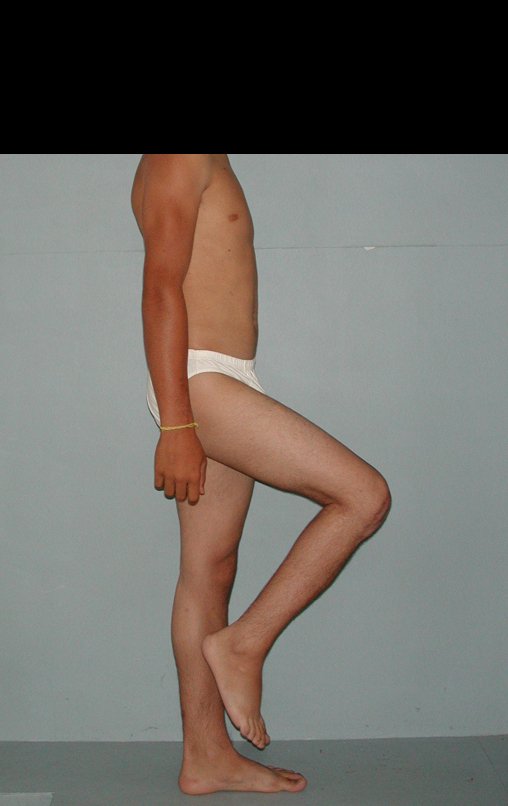
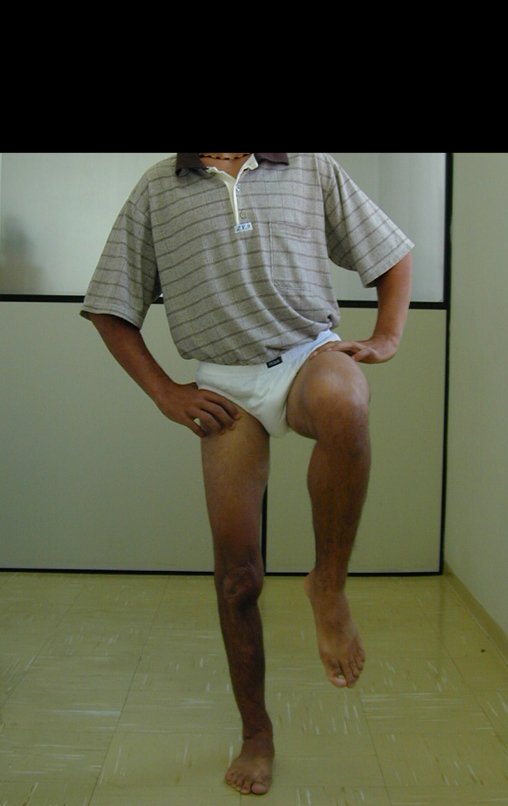
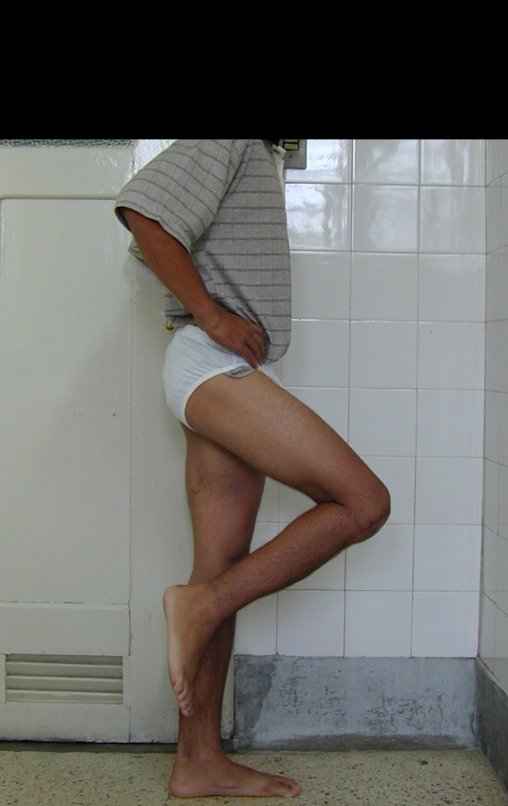
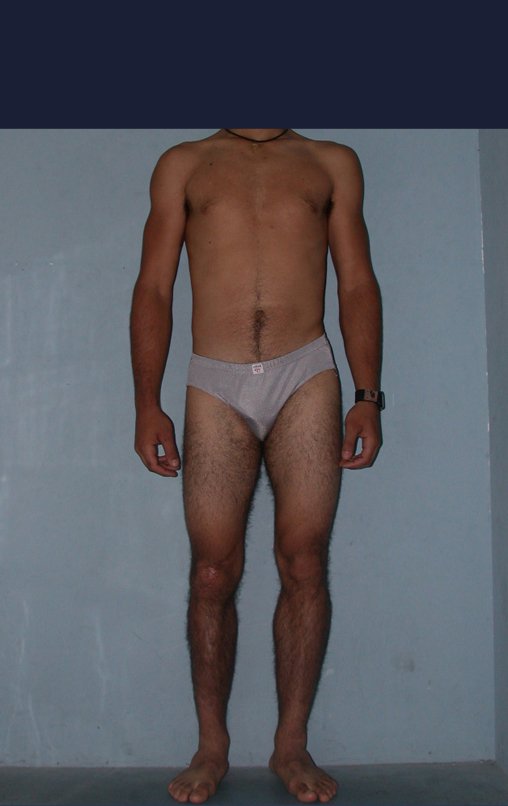
Após a avaliação do ano de 2005, passaram-se dez anos. O paciente agora com 28 anos de idade, retorna em 15 de novembro de 2015. Atualmente trabalha como motorista, transportando açúcar a granel desde o estado de Minas Gerais até o porto de Santos. Percorre 800 km dirigindo um caminhão trucado, utilizando a perna direita para acelerar e frear. A reconstrução de sua perna, realizada com autotransplante de cartilagem de crescimento, demonstra ser uma excelente alternativa às endopróteses para as crianças em crescimento, com bom resultado funcional. Uma solução biológica, autóloga e definitiva.
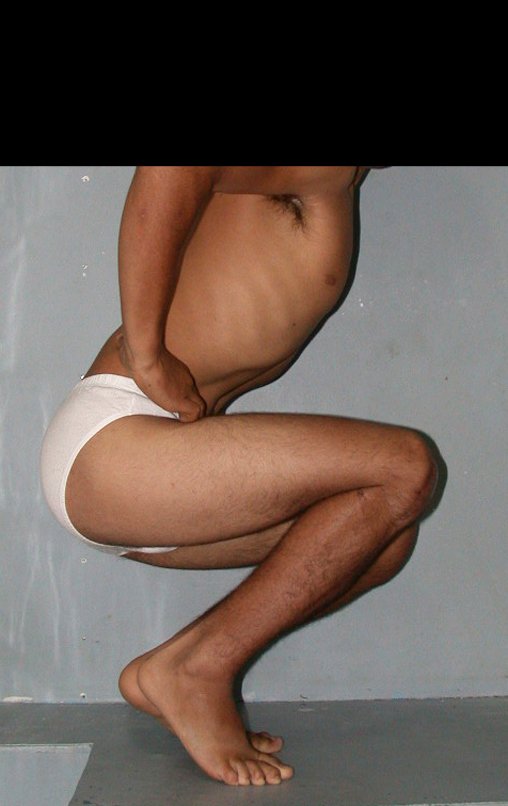
Vídeo 3: Flexão e extensão normais, paciente bem após 16 anos.
Vídeo 4: Paciente não refere nenhuma limitação funcional. Pratica esporte e dirige o seu caminhão sem nenhuma dificuldade. Avaliação em 15/11/2015, após 16 anos da cirurgia.
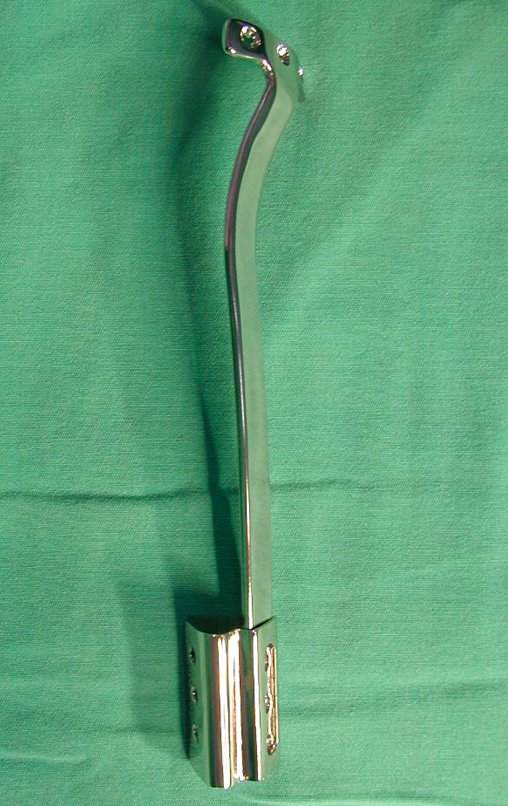
Veja o artigo deste dispositivo de fixação interna extensível, que desenvolvemos, bem como a utilização desta técnica nos dois primeiros casos, que foi publicada na Revista Brasileira de Ortopedia – Vol. 36, Nº 7 – Julho de 2001, Figura 166. Este artigo completo pode ser acessado e baixado em PDF diretamente no link abaixo:
https://www.oncocirurgia.com.br/2015/08/19/dispositivo-de-fixacao-interna-extensivel/
Esta técnica, de autotransplante de cartilagem de crescimento, foi divulgada em vários congressos nacionais e internacionais, nestes últimos anos.
Realizamos pesquisa em cachorros da raça Poodle, em parceria com a Faculdade de Veterinária de Botucatu. Este trabalho resultou em Tese de Mestrado, na Área de Medicina Veterinária, na qual atuamos como Co-orientador. Posteriormente esta tese foi publicada em periódico internacional, na ZEITSCHRIFTEN – VETERINARY AND COMPARATIVE ORTHOPAEDICS AND TRAUMATOLOGY – ARCHIVE – ISSUE 2 2008, Figura 167. Este artigo pode ser acessado no link abaixo:
Publicamos, em 2016, artigo atualizado com a evolução deste caso, com dezesseis anos de acompanhamento, veja em:
http://springerplus.springeropen.com/articles/10.1186/s40064-016-2042-7
Autor: Prof. Dr. Pedro Péricles Ribeiro Baptista
Oncocirurgia Ortopédica do Instituto do Câncer Dr. Arnaldo Vieira de Carvalho
Consultório: Rua General Jardim, 846 – Cj 41 – Cep: 01223-010 Higienópolis São Paulo – S.P.
Fone:+55 11 3231-4638 Cel.:+55 11 99863-5577 Email: drpprb@gmail.com